Lungenwürmer und Herzwürmer bei Katzen
Lungenwürmer und Herzwürmer sind eine unterschätzte, aber potenziell ernste Bedrohung für viele Katzen, wie uns dieser Artikel erläutert.
Ausgabe nummer 32.2 Sonstiges Wissenschaft
veröffentlicht 16/11/2022
Auch verfügbar auf Français , Italiano , Español und English
Das Lymphom ist eine der häufigsten Neoplasien der Katze, und bei Katzen mit respiratorischen Symptomen kann die mediastinale Form eine wichtige Differenzialdiagnose sein, wie uns James Elliott erläutert.

Das Lymphom ist eine der häufigsten Neoplasien der Katze und sollte bei Katzen mit Zubildungen nahezu jeglicher Art stets weit oben auf der Liste der Differenzialdiagnosen stehen.
Ein mediastinales Lymphom kann den Thymus und regionale Lymphknoten einbeziehen, und die meisten betroffenen Katzen zeigen klinische Symptome einer thorakalen Erkrankung, einschließlich einer gewissen Dyspnoe.
Das initiale Management konzentriert sich auf die Stabilisierung und Notfallbehandlung des Patienten, gefolgt von diagnostischen Tests und schließlich einer geeigneten Chemotherapie.
Die medizinischen Behandlungsoptionen für mediastinale Lymphome sind in der Regel hoch wirksam, und die klinischen Symptome gehen unter einer geeigneten Chemotherapie gewöhnlich sehr schnell zurück mit einer Überlebensprognose von über einem Jahr.
Mit dem Begriff Lymphom (historisch oft auch als Lymphosarkom (LSA) bezeichnet) wird eine heterogene Gruppe von Neoplasien beschrieben, die von Lymphozyten ausgehen. In der Regel entstehen diese Neoplasien in lymphatischem Gewebe wie Lymphknoten, Knochenmark und Milz, aufgrund der weiten Verteilung und der migratorischen Natur von Lymphozyten können sich Lymphome aber in nahezu allen Geweben des Körpers bilden. Das Lymphom ist eine der häufigsten Neoplasien der Katze und sollte bei Katzen mit Zubildungen nahezu jeglicher Art stets weit oben auf der Liste der Differenzialdiagnosen stehen.
In den vergangenen Jahrzehnten kam es zu signifikanten Veränderungen der Epidemiologie und der klinischen Charakteristika des felinen Lymphoms, die mit der Integration von FeLV-Tests in die Diagnostik und entsprechenden Eliminationsprogrammen in den späten 1970ern und in den 1980ern koinzidierten. Weitere Veränderungen ergaben sich dann durch das Aufkommen von FeLV-Impfstoffen in den späten 1980ern. Der Rückgang FeLV-assoziierter Lymphome spiegelt schließlich die reduzierte Inzidenz der FeLV-Infektion insgesamt wider. Trotz dieser genannten Veränderungen steigt die Gesamtprävalenz des felinen Lymphoms interessanterweise weiter an, was offenbar hauptsächlich auf eine zunehmende Häufigkeit der gastrointestinalen Form des Lymphoms sowie auf Lymphome in anderen anatomischen Lokalisationen zurückzuführen ist 1.
Die tatsächliche Inzidenz des felinen Lymphoms ist nicht bekannt. Auch ein typisches Signalement von Katzen mit Lymphom wird nicht festgestellt, da es eine große Variation bezüglich der anatomischen Lokalisation und des FeLV-Status gibt. Siamkatzen sollen ein erhöhtes Lymphomrisiko haben und können sogar charakteristische Subtypen der Erkrankung mit einem einzigartigen biologischen Verhalten entwickeln 2.
Historisch war FeLV die Hauptursache des felinen Lymphoms, und die meisten Fälle dieser neoplastischen Erkrankung standen im Zusammenhang mit einer aktiven Infektion. Betroffen waren oft junge Katzen mit einem medianen Alter von etwa drei Jahren. Zudem waren bestimmte anatomische Subtypen eng mit einer FeLV-Infektion verknüpft, wie zum Beispiel die mediastinale Form. Vor dem Hintergrund des heute nur noch sehr spärlichen Vorkommens von FeLV-Infektionen kam es zu einer erheblichen Verschiebung bei den Lymphomfällen. Gegenwärtig befällt die Erkrankung deutlich ältere Katzen als früher mit Dominanz in bestimmten anatomischen Lokalisationen wie dem Gastrointestinaltrakt (gastrointestinales Lymphom).
Das FeLV ist direkt an der Lymphomgenese beteiligt, indem es sich in das Genom der Katze einfügt und zu Zellproliferation sowie veränderter Genexpression führt 1. Eine Infektion mit dem felinen Immundefizienz-Virus (FIV) kann das Lymphomrisiko bei Katzen erhöhen, wobei entsprechende Evidenzen für eine indirekte Rolle dieses Virus sprechen als Folge seiner immunsuppressiven Effekte. FIV-assoziierte Lymphome sind mit höherer Wahrscheinlichkeit vom B-Zell-Typ, während man im Unterschied dazu bei FeLV-assoziierten Lymphomen T-Zell-Dominanz feststellt 3.
Eine Prädisposition für die Entwicklung von Lymphomen bei orientalischen Katzenrassen deutet auf eine potenziell erbliche genetische Veranlagung hin 2.
Einige Daten weisen auf ein erhöhtes Lymphomrisiko bei Katzen hin, die in ihrer Umwelt Tabakrauch ausgesetzt sind 4.
Neben dem erhöhten Lymphomrisiko bei Katzen mit immunsuppressiver FIV-Infektion, gibt es Hinweise darauf, dass Katzen, die nach einer Nierentransplantation Cyclosporin erhalten, ein erhöhtes Risiko für Tumore, einschließlich Lymphome, aufweisen 5.
Vermutet werden eine Verbindung zwischen intestinalem Lymphom und der Inflammatory Bowel Disease und ein möglicher Zusammenhang zwischen einer Helicobacter-Infektion und einem gastrischen Mucosa-Associated Lymphoid Tissue Lymphom (MALT-Lymphom) bei Katzen. In der Humanmedizin ist das gastrische MALT-Lymphom im Zusammenhang mit Helicobacter pylori ein gut bekanntes Syndrom. Eine Studie an Katzen stellt statistisch signifikante Anstiege der Prävalenz schleimhautinvasiver und intravaskulärer Bakterien in Biopsieproben großzelliger Lymphome fest 6. Vermutet wird zudem, dass chronische Entzündungen an Injektionsstellen das Risiko für die Entwicklung subkutaner Lymphome bei Katzen steigern können 7.
James Elliott
Die mediastinale Form des Lymphoms kann den Thymus und die regionalen (mediastinalen, tracheobronchialen und sternalen) Lymphknoten einbeziehen. Die meisten betroffenen Katzen zeigen Symptome einer thorakalen Erkrankung, entweder infolge des raumfordernden Effektes des Tumors selbst oder sekundär infolge eines Pleuraergusses, eines sehr häufigen Befundes bei dieser Form des Lymphoms. Die klinischen Symptome bei Katzen mit mediastinalem Lymphom umfassen Dyspnoe (80 %), Tachypnoe, und einen nicht-komprimierbaren kranialen Thorax mit dumpfen Herz- und Lungentönen. Ferner können ein Horner-Syndrom und ein kraniales Vena-cava-Syndrom auftreten, einhergehend mit einer Schwellung des Kopfes und des Halses infolge einer Kompression der den Kopfbereich drainierenden Gefäße. Nach den Erfahrungen des Autors kommt das Kavalsyndrom bei Katzen mit mediastinalem Lymphom aber nur sehr selten vor, dagegen sehr viel häufiger bei Hunden mit mediastinalem Lymphom/Thymom. Eine Hyperkalzämie tritt bei Hunden häufig im Zusammenhang mit mediastinalen Lymphomen auf, wird bei Katzen aber nur sehr selten festgestellt.
Die meisten Patienten zeigen einen gewissen Grad einer Dyspnoe, und das initiale Management konzentriert sich in erster Linie auf eine Stabilisierung und die Notfallbehandlung des Patienten, bis dieser einen Status erreicht hat, in dem diagnostische Maßnahmen belastungsarm durchgeführt werden können. Dazu gehören eine Sauerstoffzufuhr bei minimalem Handling des Patienten zur Stressminimierung und bei entsprechender Indikation auch eine Sedierung oder Analgesie (z. B. mit Butorphanol). Möglichst schnell sollte zudem beurteilt werden, ob ein Pleuraerguss vorliegt (Ultraschall, Röntgen), und große Flüssigkeitsvolumina müssen rasch drainiert werden, da sie in signifikantem Maße zur Dyspnoe beitragen.
In den meisten Fällen ist die Erkrankung auf das Mediastinum beschränkt, es können aber auch andere regionale Lymphknotengruppen oder weiter entfernt gelegene Lokalisationen einbezogen sein. Der Autor stellt häufig eine Beteiligung der präskapulären oder sogar der mandibulären Lymphknoten fest, insbesondere im späteren Verlauf der Erkrankung und oft auch zum Zeitpunkt des Auftretens von Rezidiven. Zudem hat der Autor einige wenige Fälle gesehen, in denen initial eine große Zubildung vorhanden war, die plötzlich in der präskapulären Region aufgetaucht ist. Mit Hilfe der Computertomographie konnte in diesen Fällen dann letztlich festgestellt werden, dass ein Zusammenhang mit einer großen mediastinalen Zubildung bestand und dass es sich tatsächlich nicht um einen präskapulären Lymphknoten handelte.
In älteren Berichten war die Mehrzahl der Katzen mit mediastinalem Lymphom jung, (medianes Alter 2-4 Jahre), FeLV-positiv und hatte einen Tumor vom T-Zell-Immunphänotyp. Wie mit dem Rückgang von FeLV zu erwarten war, hat sich der dominante Phänotyp im Laufe der Zeit verändert. In einer jüngsten Studie aus dem Vereinigten Königreich über 55 Katzen mit mediastinalem Lymphom war die Mehrzahl der Tiere (>90 %) FeLV/FIV-Antigen-negativ, jung (medianes Alter 3 Jahre) und männlich (männlich: weiblich-Rate 3,2 : 1), und bei nahezu einem Drittel der Patienten handelte es sich um Siamkatzen 8. Der Immunphänotyp wird nicht beschrieben, wahrscheinlich, weil diese Bestimmung bei Katzen generell in geringerem Maße durchgeführt wird. Nicht zuletzt dürfte dies auch daran liegen, dass die meisten Studien dem Immunphänotyp bei Katzen im Unterschied zu Hunden eine geringere prognostische Bedeutung beimessen.
Eine spezielle Form des mediastinalen Lymphoms tritt primär bei jungen, FeLV-negativen Siamkatzen auf und scheint weniger biologisch aggressiv zu sein und besser auf eine Chemotherapie anzusprechen als FeLV-assoziierte Formen.
In Röntgenaufnahmen des Thorax kann eine offensichtliche mediastinale Zubildung zu erkennen sein (Abbildung 1). Bei Patienten mit einem signifikanten Pleuraerguss kann die Visualisierung des Tumors im Röntgenbild vor einer entsprechenden Drainierung der Flüssigkeit dagegen schwierig bis unmöglich sein (Abbildung 2). In diesen Fällen können wiederholte Röntgenaufnahmen oder Ultraschalluntersuchungen erforderlich sein (Abbildung 3). Ein CT kann hilfreich sein, da die Zubildung mit diesen Verfahren unabhängig vom Vorhandensein eines Ergusses darstellbar ist. Allerdings trägt dieses bildgebende Verfahren im Allgemeinen nicht zu einer endgültigen Diagnose bei, da es bei Katzen mit einer mediastinalen Zubildung mehrere Differenzialdiagnosen gibt.

Abbildung 1. Laterale Thoraxröntgenaufnahme einer Katze. Zu beachten ist die ovale Weichteilgewebezubildung über den Sternebrae 2 bis 4 kranial des Herzes. Zytologisch wurde ein Lymphom bestätigt.
© James Elliott

Abbildung 2. Laterale Thoraxröntgenaufnahme einer Katze mit mittelgradigem Pleuraerguss. Zu beachten sind die aufgrund der Pleuraflüssigkeit muschelförmigen Lungenränder und die fehlende Detailzeichnung im kranialen Mediastinum, sowie der Verlust der Herzkontur. Nach erfolgter Drainage war eine kraniale mediastinale Zubildung zu erkennen. In diesem Fall erforderte die Zubildung keine Probenentnahme, da bereits die zytologische Untersuchung der Pleuraflüssigkeit auf ein großzelliges Lymphom hinwies.
© James Elliott

Abbildung 3. Ultraschall-Scan des Thorax der Katze aus Abbildung 2. Nach der Drainage hatte sich die Atmung signifikant verbessert, und zu erkennen war eine hypoechogene Zubildung.
© James Elliott
Für Diagnose können eine Feinnadelaspirationszytologie der Zubildung oder die zytologische Beurteilung der Pleuraflüssigkeit ausreichen. Bei den meisten Katzen gelingt mit der Feinnadelaspiration eine gute Exfoliation von Zellen, und bestätigt wird die Diagnose schließlich durch den zytologischen Befund einer monomorphen Population mittelgroßer oder großer lymphatischer Zellen (Abbildung 4). Gelegentlich kann sich die endgültige Diagnose eines Lymphoms bei Katzen mit mediastinaler Zubildung durchaus aber auch als größere Herausforderung erweisen.
Eine wichtige Differenzialdiagnose des mediastinalen Lymphoms ist das Thymom. Die zytologischen Muster eines Thymoms können sich in vielen Fällen zwar deutlich von denen eines Lymphoms unterscheiden, aufgrund des Überwiegens kleiner Lymphozyten beim Thymom, kann die Diagnose aber schwierig sein. Zudem können in bis zu 50 % der Aspirate von Thymomen Mastzellen festzustellen sein (Abbildung 5). In zweifelhaften Fällen kann eine zusätzliche Beurteilung des Immunphänotyps und der Klonalität hilfreich sein.

Abbildung 4. Zytologischer Befund eines Cytospin-Präparates der Pleuraflüssigkeit der Katze aus Abbildung 2 und 3. Zu beachten sind die monomorphe Population sehr großer, runder Zellen mit Mustern unreifer Lymphoblasten und das intensiv blaue Zytoplasma, grobes offenes Chromatin mit multiplen Nucleoli und einer perinukleären klaren Zone. Weiter zu beachten sind der solitäre eosinophile Granulozyt (gelber Pfeil), mitotische Figuren (grüner Pfeil) und die als „lymphoglandular bodies“ bezeichneten Reste lymphozytären Zytoplasmas (rote Pfeile).
© James Elliott

Abbildung 5. Zytologischer Befund des Feinnadelaspirates einer mediastinalen Zubildung bei einer Katze, die letztlich chirurgisch entfernt wurde und sich als Thymom herausstellte. Bei der dominierenden Zellpopulation handelt es sich um kleine, reife Lymphozyten mit einem dünnen Zytoplasmarand und dunklen, kondensierten, violetten Kernen. Zudem erkennt man einzelne verstreute Epithelzellen (langer schwarzer Pfeil) und zwei Mastzellen (kurze schwarze Pfeile). Dies ist ein klassischer zytologischer Befund für ein Thymom, mit Dominanz kleiner reifer Lymphozyten und Beimischung von Epithelzellen und Mastzellen. Hier liegt der Unterschied zum Lymphom, das durch eine monomorphe Population großer, unreifer Lymphozyten gekennzeichnet ist, wie in Abbildung 4.
© James Elliott
Wenn die Diagnose unsicher ist, können folgende zusätzliche diagnostische Maßnahmen in Erwägung gezogen werden:
Schließlich kann eine Tru-Cut-Biopsie hilfreich sein bei großen Zubildungen, die mit der Brustwand kommunizieren (um sicherzustellen, dass ein geringes Risiko für einen iatrogenen Pneumothorax besteht). Nach den Erfahrungen des Autors ist diese diagnostische Option heute jedoch nur selten erforderlich.
Die Chemotherapie ist die bei Katzen mit mediastinalem Lymphom bei weitem am häufigsten angewendete Behandlungsoption. Im Allgemeinen gilt das Lymphom als eine systemische Erkrankung, auch wenn das Krankheitsgeschehen zum Zeitpunkt der Diagnose lokalisiert erscheint. Wenn also eine Katze mit lokalem Lymphom (z. B. mediastinales Lymphom) auf der Grundlage der bildgebenden Diagnostik (oder sogar der Zytologie, z.B. der Leber oder Milz) in anderen anatomischen Lokalisationen krankheitsfrei erscheint, ist es dennoch wahrscheinlich, dass auf mikroskopischer Ebene Tumorzellen auch in diesen vermeintlich nicht betroffenen Lokalisationen vorhanden sind. Das Ziel der zytotoxischen Chemotherapie ist deshalb sowohl die Behandlung der bekannten, offensichtlichen makroskopischen Erkrankung, als auch einer okkulten mikroskopischen Erkrankung.
Eine chirurgische Behandlung ist bei Katzen mit mediastinalem Lymphom aufgrund der oben genannten Gründe und der mit einem operativen Eingriff am Thorax verbundenen Morbidität und allgemeinen Risiken nicht angezeigt. Zudem würde die Wundheilung die Einleitung einer Chemotherapie verzögern. Und schließlich sind die heute verfügbaren medizinischen Behandlungsoptionen (zumindest anfangs) hoch wirksam, und Lymphome sprechen in der Regel sehr schnell auf die gängigen Therapien an. Während bei Kleintieren mit einigen Tumortypen nach chirurgischer Resektion durchaus eine schnelle klinische Besserung eintritt, ist dies bei mediastinalen Lymphomen nicht der Fall.
Die meisten Katzen mit Lymphom werden unabhängig von der Lokalisation des Tumorgeschehens, also auch bei der mediastinalen Form, entweder mit dem COP-Protokoll (Cyclophosphamid, Vincristin (Oncovin) und Prednisolon/Prednison) oder mit dem CHOP-Protokoll (COP plus Doxorubicin (Hydroxydaunorubicin)) behandelt, wie in Tabelle 1 und Tabelle 2 zusammengefasst. In der Humanmedizin sind Protokolle vom CHOP-Typ der Therapiestandard bei den häufigsten Lymphomformen. Auch bei Hunden mit Lymphomen (insbesondere vom B-Zell-Typ) setzen die meisten Onkologen im typischen Fall eine First-Line-Behandlung mit einem CHOP-Protokoll (d. h., inklusive Doxorubicin) ein. Weniger klar ist dagegen die beste Option für feline Lymphome unabhängig von deren Lokalisation. Bei Katzen werden weithin sowohl COP-Protokolle als auch CHOP-Protokolle eingesetzt, wobei die meisten Studien nicht zeigen können, dass ein CHOP-Protokoll dem COP-Protokoll signifikant überlegen ist. Zudem scheint Doxorubicin als Einzelwirkstoff bei Katzen insgesamt weniger wirksam zu sein als bei Hunden. Da Nephrotoxizität bei Katzen eine mögliche unerwünschte Wirkung von Doxorubicin ist muss dies bei der Erstellung eines Therapieplanes mit berücksichtigt werden, insbesondere in Anbetracht der vermehrten Neigung älterer Katzen zu chronischer Nierenerkrankung. Doxorubicin ist darüber hinaus ein extremes Vesikans, das im Falle einer Extravasation eine ausgedehnte, flächige Abstoßung nekrotischer Haut hervorrufen kann, so dass Katzen in Abhängigkeit von ihrem Temperament unter Umständen sediert werden müssen, um eine sichere Applikation des Wirkstoffes zu gewährleisten. Sehr unwahrscheinlich ist es dagegen, dass Doxorubicin in den Standarddosierungen bei Katzen eine Kardiotoxizität verursacht.
Tabelle 1. Standard COP-Protokoll für Katzen (Cyclophosphamid, Vincristin (Oncovin) und Prednisolon/Prednison).
| Arzneistoff | Woche 1 | Woche 2 | Woche 3 | Woche 4 | Woche 7, 10, 13, 16, 19, 22, 25 |
|---|---|---|---|---|---|
| Vincristin | x | x | x | x | x |
| Cyclophosphamid | x | x | x | ||
| Prednisolon | x | x | x | x | x |
| Wenn sich der Patient in Woche 25 in Remission befindet, wird die Chemotherapie (einschließlich Prednisolon) abgesetzt. Wenn eine vollständige Remission nach sieben Wochen nicht erreicht ist (d. h., im Anschluss an die intensivere Induktionsperiode der Wochen 1-4), sollten zusätzliche oder alternative Therapien in Betracht gezogen werden. Historisch werden kontinuierliche COP-basierte Chemotherapie-Schemata empfohlen. Nach den Erfahrungen des Autors können Katzen, die nach 6 Monaten Therapie in Remission sind, mit diskontinuierlichen Schemata wie oben behandelt werden. | |||||
| Vincristin: 0,7 mg/m2 IV; Cyclophosphamid: 250 mg/m2 IV/PO; Prednisolon: 2 mg/kg PO alle 24h für 14 Tage, dann 1 mg/kg alle 48h | |||||
Tabelle 2. Standard-CHOP-Protokoll für Katzen (COP plus Doxorubicin (Hydroxydaunorubicin)).
| Woche | 1 | 2 | 3 | 4 | 6 | 7 | 8 | 9 |
| Vincristin | x | x | x | x | ||||
| Cyclophosphamid | x | x | ||||||
| Doxorubicin oder Epirubicin | x | x | ||||||
| Prednisolon | x | x | x | x | x | x | x | x |
| Woche | 11 | 13 | 15 | 17 | 19 | 21 | 23 | 25 |
| Vincristin | x | x | x | x | ||||
| Cyclophosphamid | x | x | ||||||
| Doxorubicin oder Epirubicin | x | x | ||||||
| Prednisolon | x | x | x | x | x | x | x | x |
| Vincristin: 0,7 mg/m2 IV; Cyclophosphamid: 250 mg/m2 IV/PO; Doxorubicin oder Epirubicin: 1 mg/kg oder 25 mg/m2 IV; Prednisolon: 2 mg/kg/Tag, Woche 1; 1,5 mg/kg/Tag Woche 2; 1,0 mg/kg/Tag Woche 3; danach 0,5 mg/kg/Tag |
||||||||
Katzen mit mediastinalem Lymphom, die mit einem COP-Protokoll oder einem CHOP-Protokoll behandelt werden, zeigen eine Gesamtansprechrate von 95 % mit einer medianen Gesamtüberlebenszeit von knapp über einem Jahr (und 980 Tagen, wenn ein vollständiges Ansprechen erreicht wird) 8. Die vollständigen und die partiellen Ansprechraten unterschieden sich nicht signifikant zwischen COP- und CHOP-Protokollen, mit einer medianen Gesamtüberlebenszeit von 373 Tagen (Spanne 20 – 2015 Tage). Katzen mit vollständigem Ansprechen überlebten in dieser Studie länger (median 980 Tage vs. 42 Tage bei partiellem Ansprechen). Keinen Einfluss auf das therapeutische Ansprechen oder auf das Überleben hatten dagegen das Alter, die Rasse, das Geschlecht, die Lokalisation (mediastinal vs. mediastinal plus andere Lokalisationen), der Virusstatus und eine Vorbehandlung mit Steroiden. Die Prävalenz FeLV-positiver Katzen in dieser Studie war niedrig (9 %), wobei Kater und junge Siamkatzen überrepräsentiert erschienen.
Eine allgemein schlechte Prognose hat dagegen ein mediastinales Lymphom bei jungen, FeLV-positiven Katzen. Nach Behandlung mit einem COP- oder CHOP-Protokoll können in diesen Fällen mediane Überlebenszeiten von zwei bis drei Monaten erwartet werden. Geringfügig vielversprechendere Ergebnisse konnten in einer jüngsten, kleinen, retrospektiven brasilianischen Studie beobachtet werden, in der Katzen mit mediastinalem Lymphom (aus einer zu 90 % FeLV-positiven Population) mit einem neuen chemotherapeutischen Protokoll, bestehend aus Vincristin, Prednisolon, Doxorubicin und Lomustin, eine mediane Überlebenszeit von etwa sieben Monaten erreichten 9.
Die Chemotherapie bei Katzen mit Lymphom sollte aber nicht als fixe „Formel“ betrachtet werden. Denn während definierte Protokolle als Startpunkt zweifellos hilfreich sind, sollten sie stets auf individueller Basis angepasst und modifiziert werden. Mögliche Nebenwirkungen einer Chemotherapie sind gastrointestinale Störungen, Myelosuppression (hauptsächlich Neutropenie) und – selten – arzneimittelspezifische Toxizitäten, wie zum Beispiel Doxorubicin-induzierte Nierenschäden. Wichtige Aspekte sind die Berücksichtigung des Vorberichts, das vorangegangene Ansprechen auf eine Chemotherapie und jegliche unerwünschte Wirkungen sowie die Durchführung geeigneter Bluttests, um stets die optimale Dosisintensität aufrechtzuerhalten, das heißt, um die Entscheidung zu treffen, ob die gewählte chemotherapeutische Dosis erhöht, reduziert oder unverändert beibehalten werden sollte. Die meisten Tierärzte wenden eine Chemotherapie an, die eine absolute Neutrophilenzahl (nicht die Gesamtzahl der weißen Blutkörperchen!) von über 2,5 x 109/l gewährleistet. Abhängig von verschiedenen anderen Faktoren kann es aber durchaus sicher sein, auch bei niedrigerer Neutrophilenzahl mit einer Chemotherapie fortzufahren. Es gibt keine definitive Neutrophilenzahl, bei der eine sichere Fortsetzung der Chemotherapie mit einem gegebenen Protokoll gewährleistet ist. Verschiedene Tierärzte haben diesbezüglich unterschiedliche Erfahrungen und können daraus durchaus unterschiedliche Cut-Off-Werte für unterschiedliche Arzneimittel ableiten. So ist zum Beispiel Doxorubicin ein besonders myelosuppressives Arzneimittel, das eine hochgradige Neutropenie auslösen kann. Einige Onkologen setzen deshalb einen höheren „Schwellenwert“ für die Neutrophilenzahl an, bevor sie mit der nächsten Doxorubicin-Dosis fortfahren. Andere Tierärzte sind möglicherweise etwas vorsichtiger, wenn sie einen gebrechlichen Patienten behandeln oder bereits zuvor mit einer hochgradigen Neutropenie konfrontiert waren oder wenn der Tierhalter erhebliche Bedenken hinsichtlich möglicher Nebenwirkungen äußert. Liegen aber umgekehrt keinerlei Hinweise auf eine Neutropenie/Myelosuppression oder Nebenwirkungen vor, kann für die folgenden Behandlungen auch eine Erhöhung der Dosis des gewählten chemotherapeutischen Arzneimittels in Betracht gezogen werden. Eine neuere Studie beschreibt bei Hunden, die aufgrund eines Lymphoms über einen Zeitraum von 19 Wochen mit einem CHOP-Protokoll behandelt wurden, die Fortführung der Chemotherapie, solange die Neutrophilenzahl oberhalb eines Wertes von 1,5 x 109/l lag; diese Strategie reduzierte die Anzahl der Dosisverzögerungen und führte nicht zu einer signifikanten Zunahme unerwünschter Wirkungen. Für Katzen sind solche Daten bislang zwar noch nicht veröffentlicht, es gilt aber als durchaus wahrscheinlich, dass ein „sicherer“ Neutrophilen-Schwellenwert für eine Chemotherapie auch bei Katzen unterhalb von 2,5 x 109/l liegen könnte. Dabei ist jedoch zu beachten, dass eine signifikante Neutropenie eine Dosisreduzierung oder eine Erhöhung des Dosisintervalls erforderlich machen kann. Wenn also die Neutrophilenzahl einer Katze zum Zeitpunkt der geplanten nächsten Behandlung unterhalb des gewählten Cut-Off-Wertes liegt, sollte die anberaumte Behandlung erst mit einer Verzögerung von zwei bis sieben Tagen (je nach Grad der Neutropenie) erfolgen. Wenn sich dieses Szenario bei den folgenden Behandlungen wiederholt oder die Neutropenie besonders hochgradig ist, kann für die zukünftigen Behandlungen eine Dosisreduzierung gerechtfertigt sein.
Dies veranschaulicht sehr gut die „Kunst“ der Chemotherapie, die teilweise auf Erfahrung basiert, sich aber auch am Verlauf der Behandlung des individuellen Patienten orientiert, wobei festzuhalten ist, dass die meisten Katzen eine Chemotherapie in der Tat gut vertragen. Mit der entsprechenden Erfahrung und Kompetenz des Therapeuten, mit gezielten Modifikationen der eingesetzten Arzneimittel oder ihrer Dosierungen, mit Dosisreduzierungen oder Dosispausen, mit Veränderungen der Applikationshäufigkeiten und mit einer antiemetischen Prophylaxe können Katzen auch unter einer Chemotherapie eine hervorragende Lebensqualität genießen. Zudem scheinen Katzen resistent zu sein gegen eine Cyclophosphamid-induzierte Zystitis und eine Doxorubicin-induzierte Kardiotoxizität und entwickeln selbst bei hochgradiger arzneimittelinduzierter Neutropenie nur selten eine Sepsis. Mehrere Studien berichten, dass die Mehrzahl der Besitzer mit der Lebensqualität ihrer Tiere während der chemotherapeutischen Behandlung eines Lymphoms zufrieden sind 10 (Abbildung 6).

Abbildung 6. Unter einer Chemotherapie können Katzen eine hervorragende Lebensqualität genießen.
© Riccardo Finotello, University of Liverpool
Wenn klinische Symptome rezidivieren, stehen verschiedene chemotherapeutische Rescue-Protokolle zur Verfügung, in denen verschiedene Wirkstoffe eingesetzt werden, denen die Tumorzellen bislang noch nicht ausgesetzt waren (Tabelle 3). Leider besteht gegenüber diesen Arzneimitteln oft eine intrinsische Chemoresistenz oder eine erworbene Kreuzresistenz. Viele Katzen, die Rezidive entwickeln, sind hochgradig symptomatisch, so dass unter Umständen weniger Zeit zur Verfügung steht, um verschiedene Rescue-Protokolle auf ihre Wirksamkeit im konkreten Einzelfall zu testen. Die Ansprechraten von Rescue-Protokollen sind in der Regel bescheiden, und im typischen Fall ist das Ansprechen nicht von langer Dauer. Bei Tieren, die ein starkes partielles oder vollständiges Ansprechen entwickeln verbessert sich der Outcome aber signifikant.
Tabelle 3. Häufig eingesetzte „Rescue”– Chemotherapieprotokolle bei rezidivierenden felinen Lymphomen.
| Arzneistoff(e) | Ansprechrate | Mediane Remissionszeit |
|---|---|---|
| Lomustin, Methotrexat und Cytarabin | 46 % | 61 Tage |
| MOPP (Mechlorethamin, Vincristin, Procarbazin, Prednisolon) | 70 % | 166 Tage |
| MOMP (Mechlorethamin, Vincristin, Melphalan, Prednisolon) | 58 % | 39 Tage |
| DMAC (Dexamethason, Melphalan, Actinomycin D, Cytarabin) | 26 % | 14 Tage |
| Lomustin (CCNU) | 54 % | 39 Tage |
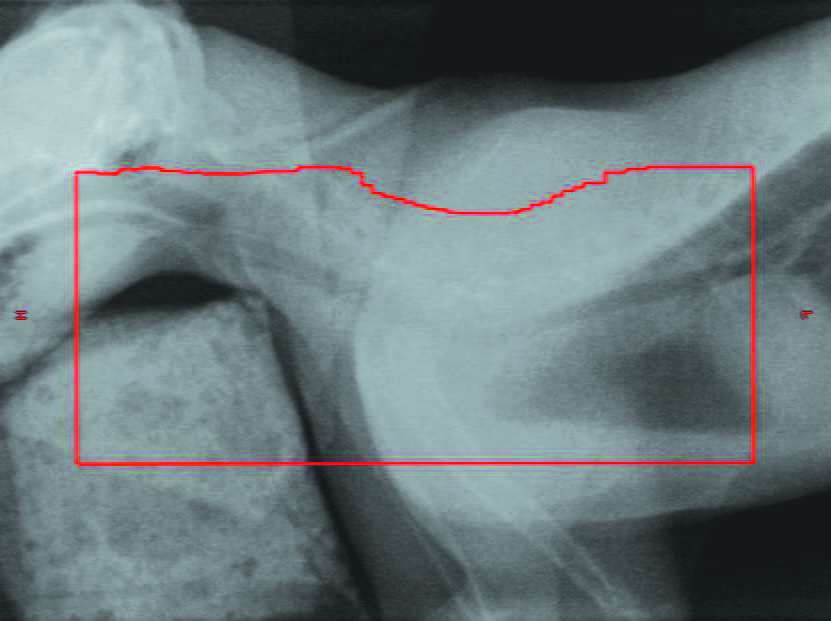
Die Strahlentherapie wird bei Katzen mit bestimmten Formen solitärer Lymphome, insbesondere beim nasalen Lymphom, häufig sehr mit Erfolg angewendet, sie kommt bei mediastinalen Lymphomen aber interessanterweise nur selten zum Einsatz. Die Gründe hierfür sind wahrscheinlich multifaktorieller Natur, wie zum Beispiel der frühere Zusammenhang zwischen einer FeLV-Infektion und einer schlechten Prognose, der Mangel an geeigneten strahlentherapeutischen Behandlungszentren, die potenziell schlechte Eignung der Patienten für eine (wiederholte) Anästhesie, Schwierigkeiten bei Tumor-Targeting aufgrund von Atembewegungen, große Volumina von Pleuraergüssen, große Tumore sowie die vermeintliche Strahlenempfindlichkeit normaler intrathorakaler Gewebe in der Nähe des Tumors (insbesondere Perikard, Herz und Lunge). Lymphozyten sind besonders strahlungsempfindlich und sterben sehr schnell ab, so dass für die wirksame Behandlung von Lymphomen oft niedrigere Strahlendosen erforderlich sind als für die meisten anderen Tumortypen. Mit der zunehmenden Verfügbarkeit hochentwickelter, moderner Bestrahlungseinrichtungen könnte diese Therapie in Zukunft aber durchaus zu einer potenziell wertvollen Behandlungsressource werden. Bei Patienten mit mediastinalem Lymphom entstehen Rezidive häufig im Mediastinum, so dass eine Strahlentherapie allein oder in Kombination mit einer Chemotherapie neoplastische Lymphozyten möglicherweise effektiver beseitigen kann als eine Chemotherapie allein, und so Teil einer definitiven First-Line-Therapie werden könnte. Der Autor setzt die Strahlentherapie gegenwärtig hauptsächlich palliativ in rezidivierenden Fällen nach initialer Behandlung mit einer systemischen Chemotherapie ein, und zwar mit guten (wenn auch nur vorübergehenden) Erfolgen (Abbildung 7).
 |
| a |
 |
| b |
Abbildung 7. „Portfilm”- Röntgenaufnahmen einer Katze mit mediastinalem Lymphom unter palliativer Strahlentherapie. Die Katze hatte zuvor auf eine CHOP-Chemotherapie angesprochen, aber einige Monate später Rezidive im Mediastinum und in den mandibulären/scapulären Lymphknoten entwickelt. Eine erneute Chemotherapie hatte keine Wirkung gezeigt. Die Röntgenaufnahme vor der Behandlung (a) zeigt das Fehlen der Herzsilhouette und einen Pleuraerguss. Bei der finalen Behandlung nur vier Tage später (b) war ein vollständiges röntgenologisches Ansprechen auf die Behandlung festzustellen. Die rote Linie umrandet den mittels Strahlentherapie behandelten Bereich.
© James Elliott
Katzen mit mediastinalem Lymphom zeigen in den meisten Fällen akut einsetzende respiratorische Symptome und erfordern oft eine Notfalltriage und eine Notfallbehandlung, wobei die Diagnose in der Regel relativ einfach zu stellen ist. Heute sind Katzen mit mediastinalem Lymphom im Allgemeinen FeLV-negativ und können mit Hilfe einer geeigneten Chemotherapie eine Überlebensprognose von mehr als einem Jahr erreichen. Bei Katzen mit vollständiger Remission kann diese sehr dauerhaft (> 2,5 Jahre) sein. Eine Untergruppe jüngerer, männlicher, FeLV-negativer orientalischer Katzen kann eine besonders gute Prognose haben. Die meisten Katzen sprechen aber generell gut auf eine Chemotherapie an und können unter der Behandlung eine gute Lebensqualität aufweisen.
Neil JC, Onions DE. Feline leukaemia viruses: molecular biology and pathogenesis. Anticancer Res. 1985;5(1):49-63.
Gabor LJ, Malik R, Canfield PJ. Clinical and anatomical features of lymphosarcoma in 118 cats. Aust. Vet. J. 1998;76(11):725-732. DOI:10.1111/j.1751-0813.1998.tb12300.x
Kaye S, Wang W, Miller C, et al. Role of Feline Immunodeficiency Virus in lymphomagenesis – going alone or colluding? ILAR J. 2016;57(1):24-33. DOI:10.1093/ilar/ilv047
Bertone ER, Snyder LA, Moore AS. Environmental tobacco smoke and risk of malignant lymphoma in pet cats. Am. J. Epidemiol. 2002;156(3):268-273. DOI:10.1093/aje/kwf044
Wormser C, Mariano A, Holmes ES, et al. Post-transplant malignant neoplasia associated with cyclosporine-based immunotherapy: prevalence, risk factors and survival in feline renal transplant recipients. Vet. Comp. Oncol. 2016;14(4):e126-e134. DOI:10.1111/vco.12120
Hoehne SN, McDonough SP, Rishniw M, et al. Identification of mucosa-invading and intravascular bacteria in feline small intestinal lymphoma. Vet. Pathol. 2017;54(2):234-241. DOI:10.1177/0300985816664792
Roccabianca P, Avallone G, Rodriguez A, et al. Cutaneous lymphoma at injection sites: pathological, immunophenotypical, and molecular characterization in 17 cats. Vet. Pathol. 2016;53(4):823-832. DOI:10.1177/0300985815623620
Fabrizio F, Calam AE, Dobson JM, et al. Feline mediastinal lymphoma: a retrospective study of signalment, retroviral status, response to chemotherapy and prognostic indicators. J. Feline Med. Surg. 2014;16(8):637-644. DOI:10.1177/1098612X13516621
Horta RS, Souza LM, Sena BV, et al. LOPH: a novel chemotherapeutic protocol for feline high-grade multicentric or mediastinal lymphoma, developed in an area endemic for feline leukemia virus. J. Feline Med. Surg. 2021;23(2):86-97. DOI:10.1177/1098612X20926893
Thornton LA, Cave N, Bridges JP, et al. Owner perceptions of their cats quality of life when treated with a modified University of Wisconsin-Madison protocol for lymphoma. J. Feline Med. Surg. 2018;20(4):356-361. DOI:10.1177/1098612X17710844
James Elliott
Dr. Elliott schloss sein Tiermedizinstudium an der University of Edinburgh ab und arbeitete anschließend in der Allgemeinpraxis, bevor er ein Internship und eine Residency im Bereich Kleintieronkologie an der University of Liverpool absolvierte Mehr lesen
Lungenwürmer und Herzwürmer sind eine unterschätzte, aber potenziell ernste Bedrohung für viele Katzen, wie uns dieser Artikel erläutert.
Eine Zwerchfellhernie ist eine häufige Folge traumatischer Verletzungen bei Katzen und kann tödlich enden, wenn keine schnelle Diagnose und zeitnahe Behandlung erfolgen. Dieser Artikel beleuchtet die Pathophysiologie und die Behandlung traumatischer Zwerchfellhernien.
Chylothorax steht bei jeder Katze mit einem Pleuraerguss auf der Liste der Differenzialdiagnosen; in diesem Artikel erläutert Elizabeth Rozanski ihre bevorzugte Herangehensweise an diese Fälle.
Asthma ist eine häufige Erkrankung bei Katzen, kann aber zahlreiche andere Erkrankungen imitieren. Die Diagnose und die Behandlung können große Herausforderungen sein, wie uns dieser Artikel darlegt.
