Les nématodes pulmonaires et cardiaques du chat
Cet article montre que les nématodes pulmonaires et cardiaques sont sous-estimés alors que ces parasites représentent une grave menace pour de nombreux chats.
Numéro du magazine 32.2 Cardiologie
Publié 13/10/2022
Aussi disponible en Deutsch , Italiano , Polski , Română , Español et English
La cardiomyopathie hypertrophique du chat (ou CMH) est une maladie fréquente mais qui peut être difficile à suspecter et à diagnostiquer. Cet article est une présentation générale de la maladie destinée aux vétérinaires généralistes.

La cardiomyopathie hypertrophique (CMH), caractérisée par une hypertrophie du ventricule gauche et une fonction diastolique diminuée, est la cardiomyopathie la plus fréquente chez le chat.
Détecter un souffle, une arythmie ou un bruit de galop chez un chat asymptomatique doit toujours pousser à faire d’autres examens cardiaques.
L’échocardiographie est l’outil diagnostique de référence et la taille de l’atrium gauche est un indicateur pronostique important à mesurer.
La CMH progresse de manière variable et la phase préclinique est souvent longue ; déterminer le stade de la maladie permet d’affiner le pronostic et aide à savoir s’il faut traiter ou modifier la prise en charge.
La cardiomyopathie hypertrophique (CMH) féline est une maladie myocardique primaire définie par une hypertrophie concentrique du ventricule gauche (VG), se traduisant par un épaississement de la paroi du VG 1. Cette maladie entraîne une dysfonction diastolique (relâchement altéré) mais la fonction systolique (contractilité) est normalement préservée. La réduction de compliance du myocarde diminue la capacité du cœur à se relâcher et à se remplir correctement pendant la diastole, ce qui fait augmenter la pression diastolique et entraîne une dilatation progressive de l’atrium gauche (AG) 2. Le diagnostic de CMH se fait après avoir exclu d’autres maladies cardiaques ou systémiques qui pourraient causer ou contribuer à un tableau de CMH, comme l’hypertension systémique, l’hyperthyroïdie, l’acromégalie et la sténose aortique. La maladie progresse de manière très variable et comporte une phase préclinique asymptomatique plus ou moins prolongée qui passe souvent inaperçue. Les chats peuvent ensuite présenter des signes d’insuffisance cardiaque congestive (ICC), une thrombo-embolie artérielle (TEA) ou des arythmies 2,3.
La CMH est la cardiomyopathie féline la plus fréquente. Elle toucherait 14,5 à 34 % de la population féline considérée comme saine 1,4. La plupart des cas sont observés chez des chats européens 4 mais certaines races présentent une prédisposition à la CMH : les Persans, le British Shorthair, le Maine Coon, le Ragdoll, le Sphynx, l’Himalayen et le Bengal. La maladie peut apparaître à tout âge mais les chats de race sont plus susceptibles de présenter tôt des signes sévères de CMH 4. Bien qu’aucun modèle héréditaire lié au sexe n’ait été identifié, 75 % des cas concernent des chats mâles.
Catheryn Partington
La CMH familiale chez le Maine Coon, le Ragdoll et le Sphynx 5,6,7 résulte de mutations des protéines sarcomériques ; en dehors de ces races, la cause reste inconnue mais elle est probablement héréditaire chez les autres chats de race. Le sarcomère est le composant contractile des cardiomyocytes ; les mutations des protéines sarcomériques entraînent donc une altération de la structure et de la fonction du sarcomère, ce qui nuit finalement aux performances des cardiomyocytes. Le processus exact par lequel le dérèglement du sarcomère conduit au tableau de CMH est complexe et incomplètement compris. Des modifications de la sensibilité au calcium, des altérations mécaniques et le stress cellulaire conduisent à l’hypertrophie des myocytes, à la synthèse de collagène et à la désorganisation des myocytes, qui caractérisent du point de vue histopathologique la CMH féline 4,8.
Deux mutations différentes de la protéine C de liaison à la myosine dans le sarcomère ont été identifiées chez le Maine Coon et le Ragdoll (respectivement A31P et R820W) 5,6. Les individus hétérozygotes pour la mutation présentent souvent une maladie subclinique, avec des modifications cellulaires mais pas au niveau macroscopique ; les chats homozygotes sont plus sévèrement affectés. Un mode de transmission à dominance incomplète est suspecté. Un Maine Coon ne présentant pas la mutation peut néanmoins développer des signes de CMH, ce qui reflète l’étiologie multifactorielle probable de la maladie. Plus récemment, une mutation dans le gène ALMS1* a été identifiée comme un facteur causal de la CMH chez le Sphynx 7.
* ALMS1 = Alstrom Syndrome 1
Comme indiqué ci-dessus, la CMH se manifeste par une hypertrophie du VG et un dysfonctionnement diastolique : les changements pathologiques diminuent la capacité du ventricule à se relâcher et à se remplir pendant la diastole. De plus, l’hypertrophie progressive de la paroi réduit l’apport sanguin aux cardiomyocytes, qui sont progressivement remplacés par du tissu fibreux, ce qui réduit encore l’élasticité du myocarde (il devient plus rigide). Par conséquent, pour un volume de sang donné, la pression diastolique à l’intérieur du VG augmente, de même qu’à l’intérieur de l’AG qui, alors, s’élargit. La pression élevée dans l’AG se transmet aux veines pulmonaires et, lorsque la pression veineuse pulmonaire dépasse 25 mmHg, un œdème pulmonaire apparaît, caractéristique d’une ICC gauche 4. Chez le chat, les veines drainant la plèvre pulmonaire débouchent dans les veines pulmonaires, ce qui entraîne le développement d’un épanchement pleural en cas d’ICC gauche (à la différence du chien, chez qui l’épanchement pleural résulte toujours d’une ICC droite, jamais gauche) 4.
Chez les chats atteints de CMH sévère, l’hypertrophie progressive de l’AG est l’un des facteurs prédisposant à la maladie thrombo-embolique, qui sort cependant du cadre de cet article. L’hypertrophie marquée, la réduction de l’apport en oxygène et l’extension de la fibrose au sein du myocarde sont favorables au développement d’arythmies.
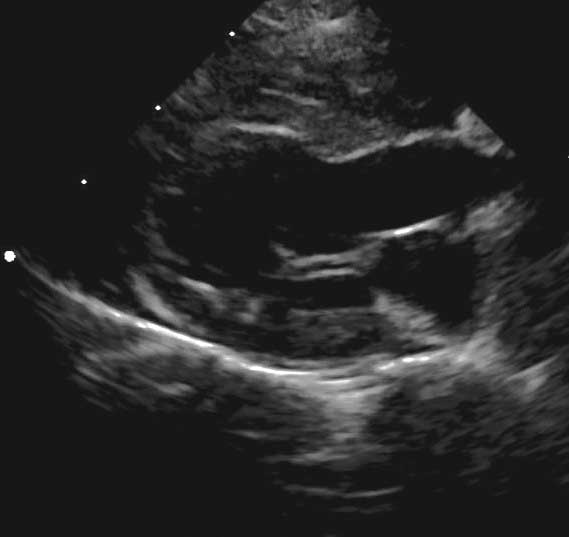
Lors de CMH féline, l’hypertrophie du VG peut affecter à la fois le septum interventriculaire et la paroi libre, ou les changements peuvent être asymétriques, avec seulement une région affectée localement, en général la base du septum interventriculaire. L’hypertrophie peut également toucher le ventricule droit, mais le schéma et la distribution peuvent être très variables d’un individu à l’autre (Figures 1 et 2) 4. Il peut également y avoir des modifications des valvules mitrales, notamment un allongement du feuillet antérieur de la valve mitrale et une hypertrophie des muscles papillaires. Le mouvement antérieur systolique (MAS) de la valve mitrale est une anomalie classiquement observée lors de CMH et il peut provoquer une importante obstruction de la chambre de chasse du VG (OCCVG) 9,10.


Figure 1. Le schéma d’hypertrophie du ventricule gauche (VG) lors de cardiomyopathie hypertrophique féline peut beaucoup varier d’un individu à l’autre. Ces deux coupes anatomiques montrent une hypertrophie diffuse du VG.
Abréviations : LVFW : paroi libre du VG ; IVS : septum interventriculaire ; RV : ventricule droit.
© Avec l’aimable autorisation de Emanuele Ricci, Université de Liverpool, Royaume-Uni.

Figure 2a. Les vues échocardiographiques de la CMH peuvent beaucoup varier. Vue parasternale droite grand axe 5 cavités, montrant une hypertrophie focale dans la région du septum basal (*).
Crédit : Catheryn Partington – Joanna Dukes-McEwan

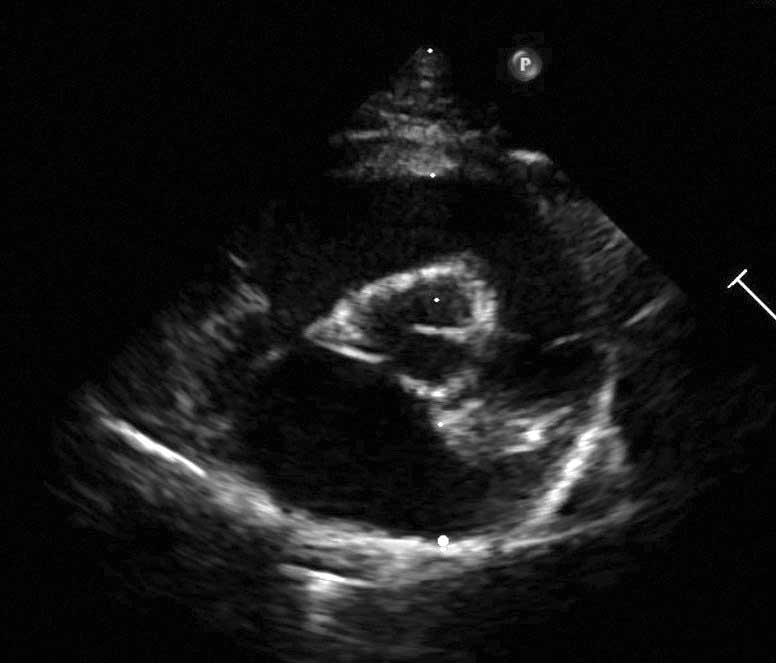
Figure 2b. Les vues échocardiographiques de la CMH peuvent beaucoup varier. Vue parasternale droite petit axe transventriculaire, au niveau des muscles papillaires, montrant une hypertrophie du VG et des muscles papillaires.
Crédit : Catheryn Partington – Joanna Dukes-McEwan

Figure 2c. Les vues échocardiographiques de la CMH peuvent beaucoup varier. Vue parasternale droite grand axe 4 cavités, montrant une hypertrophie symétrique du septum interventriculaire et de la paroi libre du VG.
Crédit : Catheryn Partington – Joanna Dukes-McEwan
Abréviations : LA : atrium gauche ; LV : ventricule gauche ; Pm : muscle papillaire.
Une partie des chats atteints de CMH peut présenter une OCCVG significative (Figure 3). Ces cas sont classiquement qualifiés de cardiomyopathie hypertrophique obstructive (CMHO) mais la médecine humaine s’est éloignée de ce terme car l’OCCVG peut être intermittente ; il en est de même pour les chats et ce terme est donc probablement dépassé 3,9,11. L’OCCVG peut résulter d’un MAS de la valve mitrale, d’une hypertrophie focale du septum basal ou, plus rarement, d’une obstruction de la cavité moyenne due à une hypertrophie du muscle papillaire 4,9,12. À cause de l’augmentation de la turbulence du flux sanguin, l’OCCVG génère un souffle. En cas de MAS, l’OCCVG est généralement dynamique et s’aggrave lorsque les contractions cardiaques s’accélèrent, comme lors d’un stress physique ou émotionnel. Cela peut expliquer que la présence ou l’intensité des souffles varie beaucoup chez les chats atteints de CMH.
Le MAS de la valve mitrale se produit lorsque le feuillet septal (antérieur), souvent allongé, est entraîné avec le flux en raison de l’hypertrophie et du déplacement du muscle papillaire, qui entraîne un relâchement du cordage tendineux 10. Lorsque la chambre de chasse est rétrécie à cause des mouvements anormaux du feuillet (ou de l’hypertrophie du septum basal), la vitesse du flux sanguin augmente et la pression diminue, entraînant la pointe du feuillet encore plus loin et aggravant l’obstruction (par effet Venturi) 4,9. On pense que le MAS accroît la demande en oxygène du myocarde et réduit la perfusion coronaire, ce qui augmente le risque d’ischémie myocardique ; il est probablement associé à une hypertrophie progressive et à un dysfonctionnement microvasculaire. Certains chats victimes d’une OCCVG sévère présenteraient des signes d’intolérance à l’exercice et des douleurs de type angor, comme chez l’Homme.

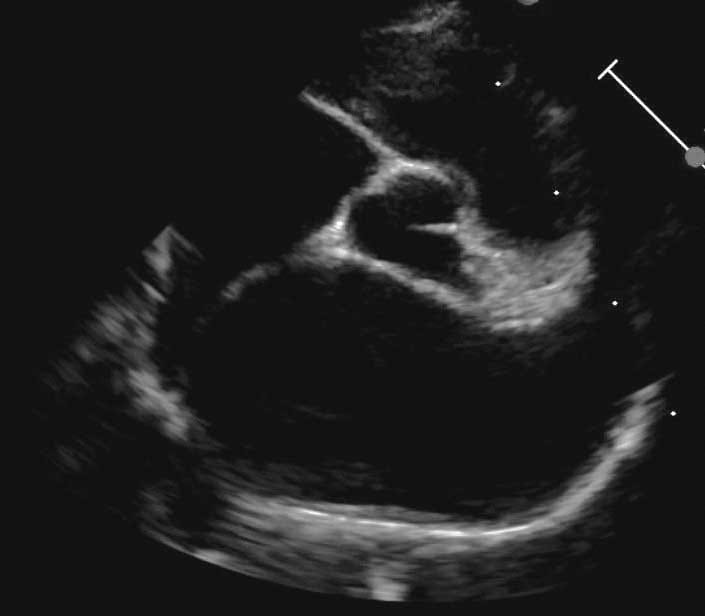
Figure 3a. Chez un chat atteint de CMH, un souffle résulte le plus souvent d’une obstruction de la chambre de chasse du VG (OCCVG). Vue parasternale droite, grand axe, 5 cavités, mode Doppler couleur : un jet turbulent de flux sanguin est visible à la sortie du VG (flèche vide) causé par le mouvement antérieur systolique de la valve mitrale et un petit jet excentrique de régurgitation mitrale (petite flèche).
Crédit : Catheryn Partington – Joanna Dukes-McEwan

Figure 3b. Chez un chat atteint de CMH, un souffle résulte le plus souvent d’une obstruction de la chambre de chasse du VG (OCCVG). Vue parasternale droite, grand axe, 5 cavités : l’hypertrophie localisée au septum basal (*) est la cause visible de l’OCCVG.
Crédit : Catheryn Partington – Joanna Dukes-McEwan

Figure 3c. Chez un chat atteint de CMH, un souffle résulte le plus souvent d’une obstruction de la chambre de chasse du VG (OCCVG). Doppler spectral à la sortie du VG montrant une augmentation de la vitesse (*) et une accélération biphasique (forme classique de cimeterre) typique d’une OCCVG.
Avec l’aimable autorisation de J. Novo Matos, Université de Cambridge, Royaume-Uni.
Abréviations : Ao : aorte ; LA : atrium gauche ; LV : ventricule gauche.
Face à un tableau clinique de CMH, il faut savoir faire la différence avec un épaississement myocardique transitoire (EMT). Cette affection est rare et mal comprise mais elle se caractérise par une augmentation de l’épaisseur de la paroi du VG et une dilatation de l’AG moins marquées que ce qu’on observe dans la CMH primaire. Une résolution complète des signes cliniques et des changements échocardiographiques est observée en quelques mois. L’EMT est donc associé à un excellent pronostic. Les chats présentant une ICC secondaire à un EMT sont généralement plus jeunes que ceux atteints de CMH primaire, et un événement antérieur (comme une anesthésie générale) est souvent signalé. Il a été supposé que l’augmentation de l’épaisseur de la paroi serait due à un œdème myocardique, comme ce qui est observé lors de myocardite aiguë et de cardiomyopathie induite par le stress chez l’Homme 13.
Les récentes recommandations de l’ACVIM à propos du diagnostic et du traitement de la CMH 14 proposent un système de classification similaire à celui utilisé pour la maladie valvulaire dégénérative mitrale chez le chien (Encadré 1). Cette classification peut aider à savoir si un traitement est indiqué et donner aux propriétaires une idée de ce qui les attend, la progression et donc le pronostic de la CMH étant très variables. Chez certains chats, la maladie évolue progressivement, conduisant à une ICC, à une TEA et à un arrêt cardiaque, tandis que d’autres restent au stade préclinique et meurent finalement de causes autres que cardiaques 14,15. La raison d’une telle hétérogénéité reste obscure et il est difficile de prédire quels chats vont succomber à leur maladie, bien que plusieurs études rétrospectives aient identifié un certain nombre de facteurs pronostiques. La survie tend à être plus longue lorsque le diagnostic a été fait pendant le jeune âge 2. Les chats qui développent une ICC secondaire à des facteurs tels que le stress ou une fluidothérapie par voie intraveineuse survivent généralement plus longtemps que les autres chats atteints de CMH de stade C. La présence d’un bruit de galop, d’une arythmie, d’une dilatation sévère de l’AG, d’une fonction systolique atriale diminuée, de volutes pré-thrombotiques, d’une hypertrophie sévère de la paroi (> 9 mm), d’un dysfonctionnement systolique du VG et d’un amincissement focal de la paroi sont associés à un risque accru d’ICC et/ou de TEA 2,15.
Encadré 1. Classification ACVIM de la CMH féline.
 |
Stade A |
Stade A : chats prédisposés à la CMH mais sans signe apparent de la maladie ; par exemple, un Maine Coon présentant la mutation du gène A31P, ou un chat dont un parent proche a été diagnostiqué avec la CMH. Le cœur sera structurellement normal à l’échographie. |
 |
Stade B1 |
Stade B : chats au stade préclinique de CMH (c’est-à-dire sans signe clinique mais avec des signes échocardiographiques de CMH). Selon la gravité de la maladie et le risque d’ICC et de TEA, deux sous-stades peuvent être distingués.
|
 |
Stade B2 | |
 |
Stade C | Stade C : chats présentant des signes cliniques de CMH avec ICC ou TEA. |
 |
Stade D |
Stade D : chats présentant une CMH avec ICC réfractaire au traitement.
|
Crédit : Catheryn Partington
Pourquoi détecter les chats au stade préclinique ?
En raison de la réduction de la fonction diastolique et de l’augmentation consécutive des pressions pour tout volume de sang ajouté dans le VG, les chats atteints de CMH sont plus sensibles à l’augmentation du volume circulant (c’est-à-dire à l’augmentation de la précharge). Certains traitements, tels que l’utilisation prolongée de corticostéroïdes et les perfusions liquidiennes, pourraient faire évoluer une CMH déjà importante vers une ICC gauche. Il est donc important d’identifier la maladie préclinique chez les chats afin d’adapter et de bien monitorer les chats traités (par exemple, en réduisant les apports liquidiens, en surveillant plus étroitement la fréquence respiratoire et en évaluant régulièrement la taille de l’AG par des examens d’imagerie) pour réduire le risque de décompensation. En outre, les chats atteints de CMH importante sont plus à risque de présenter une TEA, et repérer ces individus permet d’initier un traitement antiagrégant plaquettaire préventif.
L’identification des chats au stade B peut faciliter la détection de signes subtils de début de progression vers le stade C. Les propriétaires peuvent alors être mieux informés et plus prompts à repérer les signes d’ICC, ce qui permet d’initier un traitement avant qu’un œdème pulmonaire aigu et une détresse respiratoire apparaissent.
La durée variable de la phase préclinique et l’absence fréquente de tout signe ou d’anomalie à l’examen clinique complique l’approche de la CMH. Lors de l’examen clinique, on pourra suspecter une CMH au stade B en présence d’un souffle (Encadré 2), d’un bruit de galop (Encadré 3) ou d’une arythmie 4. Alors que de nombreux chats asymptomatiques atteints de CMH présentent un souffle, entre 31 et 62 % d’entre eux n’en ont pas. De plus, chez 25 à 33 % des chats présentant un souffle systolique parasternal gauche (généralement doux et de faible intensité), aucune signe échocardiographique de cardiomyopathie n’est mis en évidence 1,4. Les souffles d’intensité plus importante (> grade 3/6) sont plus susceptibles d’être associés à une maladie cardiaque significative 4 mais tout souffle justifie la réalisation d’examens complémentaires.
Encadré 2. Causes des souffles lors de CMH préclinique.
|
Les souffles sont entendus lorsque le flux sanguin devient turbulent ; cela peut être dû à la grande vitesse du flux sanguin, au grand diamètre des vaisseaux, à une densité liquidienne élevée ou à une faible viscosité. Lors de CMH, les souffles résultent le plus souvent d’une obstruction de la chambre de chasse du ventricule gauche (OCCVG), à cause d’un mouvement antérieur systolique de la valve mitrale et/ou à une hypertrophie focale du septum basal.
Chez les chats atteints de CMH, les souffles sont souvent dynamiques, ce qui signifie qu’ils peuvent changer d’intensité et même parfois être absents. Le niveau d’obstruction est probablement élevé lorsque le cœur se contracte avec plus de force (sous l’influence d’une augmentation des catécholamines due au stress), ce qui crée un souffle plus fort.
|
Encadré 3. Que sont les bruits de galop ?
|
Chez la plupart des chats et des chiens en bonne santé, seuls le premier (S1) et le deuxième (S2) sons cardiaques sont détectés à l’auscultation. Un bruit de galop est un son cardiaque supplémentaire, créant une cadence à trois temps, semblable à ce que produit un cheval au galop.
Cela peut être dû à un troisième (S3) ou quatrième (S4) son cardiaque, bien qu’il soit souvent difficile de les différencier à l’auscultation. S3 résulte du remplissage ventriculaire rapide en début de diastole, tandis que S4 résulte du remplissage ventriculaire actif, via une contraction auriculaire en fin de diastole.
Un bruit de galop à l’auscultation indique généralement la présence d’un dysfonctionnement diastolique ; un bruit de galop est détecté chez 2,6 à 19 % des chats présentant une CMH subclinique 19. Ce phénomène est rare chez un chat en bonne santé, et sa présence doit toujours inciter à pousser plus loin l’exploration cardiaque.
|
Crédit : Catheryn Partington – Joanna Dukes-McEwan
L’échocardiographie est l’examen complémentaire de référence pour établir un diagnostic de CMH 14, et, si une hypertrophie est identifiée, les causes d’hypertrophie secondaire doivent être recherchées (voir partie 2). L’échocardiographie est indiquée pour tout chat présentant des signes cliniques pouvant être attribués à une cardiomyopathie (syncope, intolérance à l’exercice, intolérance à la fluidothérapie par voie intraveineuse), pour ceux ayant des antécédents familiaux de CMH (ou de mort subite), pour les chats de race destinés à la reproduction et pour les chats dont les résultats de l’examen clinique peuvent évoquer une cardiomyopathie (bruit de galop, arythmie, souffle, tachypnée, dyspnée, atténuation des bruits pulmonaires). Le consensus de l’ACVIM a également conseillé que les chats de plus de 9 ans subissant une intervention susceptible de favoriser une ICC (par exemple, anesthésie générale, fluidothérapie par voie intraveineuse et corticothérapie prolongée) soient également soumis à une évaluation échocardiographique 14.
Chez le chat asymptomatique, l’échocardiographie permet d’évaluer quatre critères principaux : l’épaisseur de la paroi du VG, la taille de l’AG, la présence d’une OCCVG et la fonction diastolique. Pour les cas modérés à sévères, les deux premiers critères sont relativement faciles à évaluer par un vétérinaire généraliste ayant des compétences de base en échographie.
1. Épaisseur de la paroi du ventricule gauche
L’épaisseur du septum interventriculaire et de la paroi libre du VG doit être évaluée par échocardiographie en mode bidimensionnel, sur des vues parasternales droites en télédiastole (soit l’image avant la fermeture des feuillets de la valve mitrale) (Figure 4a). Comme l’hypertrophie peut être focale, les mesures doivent être prises sur au moins trois cycles cardiaques et, idéalement, en plusieurs endroits. Il faut veiller à ne pas inclure les muscles papillaires ou les régions d’épaississement endocardique marqué dans les mesures de la paroi. En fin de diastole, il est normal que l’épaisseur de la paroi du VG soit inférieure à 5 mm mais une hypertrophie est suspectée au-delà de 6 mm 14. Des valeurs de 5-6 mm sont dans la zone équivoque et seront interprétées en fonction de la taille du chat, de la race et des autres variables échocardiographiques 16.

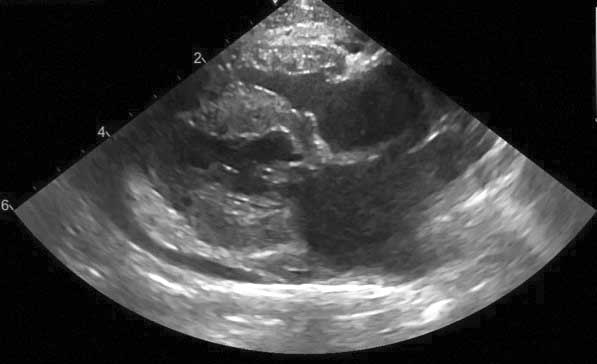
Figure 4a. Évaluation échocardiographique de la cardiomyopathie hypertrophique (CMH). Vue parasternale droite, grand axe, 5 cavités : l’épaisseur de la paroi libre du VG et du septum interventriculaire doit être mesurée sur des images bidimensionnelles en diastole ; des valeurs ≥ 6 mm sont compatibles avec une hypertrophie.
Crédit : Catheryn Partington – Joanna Dukes-McEwan
2. Taille de l’atrium gauche
L’augmentation de taille de l’AG est un facteur de risque indépendant pour l’ICC, la TEA et l‘arrêt cardiaque ; elle sera évaluée sur des vues parasternales droites grand axe et petit axe. Sur la coupe petit axe transaortique, les mesures seront effectuées en protodiastole (soit juste après la fermeture des cuspides de la valve aortique), le diamètre de l’atrium étant indexé sur celui de l’aorte (rapport AG/Ao ; Figure 4b). L’aorte sera mesurée depuis le point médian de la courbure convexe de la paroi du sinus aortique droit jusqu’au point où la paroi aortique, les cuspides aortiques non coronaires et coronaires gauches se rejoignent. L’AG sera mesuré à partir de ce dernier point jusqu’à la paroi libre de l’AG, en évitant de pénétrer dans la veine pulmonaire 17.

Figure 4b. Évaluation échocardiographique de la cardiomyopathie hypertrophique (CMH). Vue parasternale droite petit axe transaortique : la taille de l’atrium gauche est rapportée à celle de la racine aortique (AG/Ao), mesurée en début de diastole ; des valeurs > 1,6 sont compatibles avec une dilatation de l’atrium gauche.
Crédit : Catheryn Partington – Joanna Dukes-McEwan
Sur la vue parasternale droite grand axe 4 cavités, l’AG doit être visualisé dans son intégralité et le diamètre de l’atrium gauche (DAG) sera mesuré en télésystole (soit l’image avant l’ouverture des feuillets de la valve mitrale), en traçant une ligne parallèle à l’anneau mitral depuis le septum inter-atrial jusqu’à la paroi libre de l’AG (Figure 4c) 18. Un rapport AG/Ao > 1,6 et un DAG > 16,0 mm correspondent à un élargissement de l’AG ; avec un AG/Ao > 1,8-2,0 ou un DAG > 18-19 mm, l’élargissement de l’AG est considéré comme modéré à sévère. La fraction de raccourcissement de l’AG peut également être mesurée pour évaluer la fonction systolique atriale. L’évaluation subjective de la taille de l’appendice auriculaire gauche, la présence de volutes pré-thrombotiques ou d’un thrombus, et l’évaluation des vitesses de l’auricule gauche sont également importantes pour évaluer le risque d’ICC et de TEA.

Figure 4c. Évaluation échocardiographique de la cardiomyopathie hypertrophique (CMH). Vue parasternale droite, grand axe, 4 cavités : le diamètre de l’atrium gauche est mesuré parallèlement à l’anneau mitral en fin de systole ; des valeurs > 16,0 mm sont compatibles avec une dilatation de l’atrium gauche.
Crédit : Catheryn Partington – Joanna Dukes-McEwan
Abréviations : Ao : aorte ; IVS : septum interventriculaire ; LA : atrium gauche ; LV : ventricule gauche ; LVFW : paroi libre du VG ; MV : valve mitrale.
3. Présence d’une obstruction de la chambre de chasse du VG
Elle peut être évaluée en mode bidimensionnel, temps-mouvement, Doppler couleur ou spectral (Figure 3c). Le MAS peut être visualisé à la fois en bidimensionnel et en mode TM. Le Doppler couleur mettra en évidence les turbulences au niveau de la sortie du VG, ainsi qu’une éventuelle régurgitation mitrale. Pour évaluer la vitesse à cet endroit avec un Doppler spectral, il faut bien s’aligner par rapport au flux ; en cas d’obstruction dynamique, le profil Doppler montrera souvent une accélération biphasique (en forme classique de cimeterre).
4. Fonction diastolique
La fonction diastolique peut être évaluée à la fois par le Doppler spectral et le Doppler tissulaire, mais une discussion plus approfondie dépasse le cadre de cet article. Les chats atteints de CMH avancée peuvent également présenter une fonction systolique altérée.
La radiographie thoracique est l’examen de référence pour le diagnostic d’un œdème pulmonaire mais elle est moins utile chez les chats asymptomatiques 14. Une cardiomégalie sévère avec un bombement de l’AG peut être observée, mais la sensibilité des radiographies est trop faible pour détecter un remodelage léger à modéré chez les chats atteints de CMH, car beaucoup présentent une silhouette cardiaque normale.
Les biomarqueurs seront discutés plus en détail dans un autre article mais en bref, ils peuvent être utiles s’ils sont utilisés en complément d’autres techniques de diagnostic et pour suivre la progression de la maladie ; ils doivent cependant être utilisés prudemment lors du dépistage. Chez un chat asymptomatique, le dosage du NT-proBNP (un marqueur de souffrance et d’étirement du myocarde) a un intérêt limité en tant qu’outil de dépistage dans la population générale : bien que sa spécificité soit élevée, sa sensibilité est faible et il en résulte un risque élevé de résultats faussement négatifs. Ce marqueur est probablement plus intéressant lorsqu’il est utilisé de manière sélective en cas de suspicion de cardiomyopathie (c’est-à-dire lorsqu’un souffle est détecté) 19, associé à l’échocardiographie pour mieux explorer la gravité de la cardiomyopathie. Le test NT-proBNP est plus utile pour distinguer les causes cardiaques et non cardiaques d’une dyspnée chez un chat symptomatique 20.
La troponine cardiaque I (TnI), un marqueur de lésion des cardiomyocytes, est également un complément utile à l’échocardiographie, et sa valeur pronostique a été démontrée : des valeurs élevées sont associées à un moins bon pronostic 21. L’ischémie myocardique peut entraîner des taux élevés de TnI, comme cela est observé lors de CMH féline sévère. Une élévation importante peut faire suspecter une myocardite provoquant un tableau clinique secondaire de CMH, justifiant des examens complémentaires.
Il a été montré que le niveau des deux biomarqueurs est plus élevé chez les chats présentant à la fois une CMH et un MAS que chez les chats présentant une CMH sans MAS, même lorsque la taille de l’AG est normale ou simplement équivoque 22.
Un test génétique est disponible chez le Maine Coon, le Ragdoll et le Sphynx (Figure 5). Dans ces races, le test est recommandé chez tous les chats reproducteurs, pour réduire la prévalence héréditaire de la CMH. Il est conseillé de ne pas accoupler les individus homozygotes pour la mutation, tandis que les hétérozygotes peuvent être accouplés avec des individus négatifs pour la mutation 14. Il est cependant important que les éleveurs sachent qu’un chat ne présentant pas de mutation génétique connue peut quand même développer une CMH.

Figure 5. Les praticiens généralistes doivent être attentifs aux signes de CMH chez les chats et tous les examens doivent comporter une auscultation cardiaque soigneuse des chats pour détecter la présence d’un souffle, d’un bruit de galop et d’une arythmie, ces anomalies justifiant des examens complémentaires. Ceci est particulièrement important dans les races sujettes aux cardiomyopathies, et des tests sont désormais disponibles pour détecter la mutation génétique pouvant être responsable de CMH chez le Sphynx.
Crédit : Shutterstock
Évaluer le stade de la CMH chez un chat atteint peut aider à adapter le traitement. Aucun traitement n’est recommandé aux stades A et B1 (dilatation de l’AG absente ou minime), sauf en cas d’obstruction sévère, où les bêtabloquants peuvent être envisagés (voir ci-dessous). Au stade B2, les chats risquent une TEA et le clopidogrel sera conseillé comme traitement préventif.
Comme dans la CMH humaine, il a été montré que l’insuline, le facteur de croissance 1 analogue à l’insuline (IGF-1) et l’inflammation jouent probablement un rôle dans la physiopathologie de la CMH féline. Des modifications du régime alimentaire ciblant ces facteurs pourraient donc avoir des effets bénéfiques. Une étude a ainsi montré une réduction du remodelage du VG chez des chats atteints de CMH préclinique recevant un aliment pauvre en amidon mais enrichi avec des acides gras oméga 3. Si de tels aliments sont disponibles dans l’avenir, ils pourraient être recommandés à titre thérapeutique chez les chats au stade B 23.
Chez les personnes atteintes de CMH et d’OCCVG sévère, l’intolérance à l’exercice et l’angine de poitrine sont couramment rapportées ; un traitement avec des bêtabloquants produit une amélioration des signes cliniques. Leur utilisation chez les chats au stade préclinique présentant des signes d’OCCVG reste discutable : les auteures conseillent de référer les cas à un cardiologue pour prendre cette décision. Théoriquement, les bêtabloquants sembleraient favorables en cas d’obstruction marquée : les effets inotrope et chronotrope négatifs peuvent réduire la gravité de l’obstruction, tout en améliorant l’apport en oxygène du myocarde, réduisant ainsi le risque d’arythmie et d’ischémie. Cependant, aucun bénéfice sur la survie à long terme ni sur la qualité de vie n’a été prouvé 24,25. De plus, les bêtabloquants sont contre-indiqués en cas d’ICC et seraient probablement préjudiciables aux chats proches de la décompensation.
Joanna Dukes-McEwan
Étant donné la prévalence élevée de la CMH féline, qui reste longtemps au stade préclinique mais dont les signes cliniques sont graves, le vétérinaire généraliste doit être attentif aux signes de la maladie au stade B chez les chats. Tous les examens doivent inclure une auscultation soigneuse pour détecter la présence d’un souffle, d’un bruit de galop ou d’une arythmie, qui justifieraient des examens plus approfondis. La détection des chats au stade B permet, le cas échéant, d’initier un traitement préventif et de mieux contrôler les risques avant une intervention ou un traitement qui pourraient précipiter la décompensation. Une meilleure information et la vigilance du propriétaire peuvent également faciliter la détection d’une insuffisance cardiaque congestive avant qu’apparaisse une atteinte respiratoire grave.
Payne JR, Brodbelt DC, Luis Fuentes V. Cardiomyopathy prevalence in 780 apparently healthy cats in rehoming centres (the CatScan study). J. Vet. Cardiol. 2015;17 Suppl 1:S244-S257.
Fox PR, Keene BW, Lamb K, et al. International collaborative study to assess cardiovascular risk and evaluate long-term health in cats with preclinical hypertrophic cardiomyopathy and apparently healthy cats: the REVEAL study. J. Vet. Intern. Med. 2018;32:930-943.
Kittleson MD, Cote E. The feline cardiomyopathies: 2. Hypertrophic Cardiomyopathy. J. Feline Med. Surg. 2021;23:1028-1051.
Cote E, MacDonald KA, Meurs KM, et al. Hypertrophic Cardiomyopathy. In: Feline Cardiology. 1st ed. John Wiley & Sons, Inc. 2011 Chapter 11;101-175.
Meurs KM, Sanchez X, David RM, et al. A cardiac myosin binding protein C mutation in the Maine Coon cat with familial hypertrophic cardiomyopathy. Hum. Mol. Genet. 2005;14:3587-3593.
Meurs KM, Norgard MM, Ederer MM, et al. A substitution mutation in the myosin binding protein C gene in Ragdoll hypertrophic cardiomyopathy. Genomics 2007;90:261-264.
Meurs KM, Williams BG, de Prospero D, et al. A deleterious mutation in the ALMS1 gene in a naturally occurring model of hypertrophic cardiomyopathy in the Sphynx cat. Orphanet J. Rare Dis. 2021;16:108.
Kittleson MD, Meurs KM, Harris SP. The genetic basis of hypertrophic cardiomyopathy in cats and humans. J. Vet. Cardiol. 2015;17 Suppl 1:S53-S73.
Schober K, Todd A. Echocardiographic assessment of left ventricular geometry and the mitral valve apparatus in cats with hypertrophic cardiomyopathy. J. Vet. Cardiol. 2010;12:1e16.
Seo J, Novo Matos J, Payne JR, et al. Anterior mitral valve leaflet length in cats with hypertrophic cardiomyopathy. J. Vet. Cardiol. 2021;37:62-70.
Maron BJ, Maron MS. A discussion of contemporary nomenclature, diagnosis, imaging, and management of patients with hypertrophic cardiomyopathy. Am. J. Cardiol. 2016;118:1897-1907.
MacLea HB, Boon JA, Bright JM. Doppler echocardiographic evaluation of mid ventricular obstruction in cats with hypertrophic cardiomyopathy. J. Vet. Intern. Med. 2013;27:1416-1420.
Novo Matos J, Pereira N, Glaus T, et al. Transient myocardial thickening in cats associated with heart failure. J. Vet. Intern. Med. 2018;32(1):48-56.
Luis Fuentes V, Abbott J, Chetboul V, et al. ACVIM consensus statement guidelines for the classification, diagnosis, and management of cardiomyopathies in cats. J. Vet. Intern. Med. 2020;34:1062-1077.
Payne JR, Borgeat K, Connolly DJ, et al. Prognostic indicators in cats with hypertrophic cardiomyopathy. J. Vet. Intern. Med. 2013;27:1427-1436.
Haggstrom J, Andersson AO, Falk T, et al. Effect of body weight on echocardiographic measurements in 19,866 pure-bred cats with or without heart disease. J. Vet. Intern. Med. 2016;30:1601-1611.
Hansson K, Haggstrom J, Kvart C, et al. Left atrial to aortic root indices using two-dimensional and M-mode echocardiography in Cavalier King Charles Spaniels with and without left atrial enlargement. Vet. Radiol. Ultrasound 2002;43(6):569-575.
Linney CJ, Dukes-McEwan J, Stephenson HM, et al. Left atrial size, atrial function and left ventricular diastolic function in cats with hypertrophic cardiomyopathy. J. Small. Anim. Pract. 2014;55(4):198-206.
Fox PR, Rush JE, Reynolds CA, et al. Multicenter evaluation of plasma N-terminal probrain natriuretic peptide (NT-pro BNP) as a biochemical screening test for asymptomatic (occult) cardiomyopathy in cats. J. Vet. Intern. Med. 2011;25:1010-1016.
Ward JL, Lisciandro GR, Ware WA, et al. Evaluation of point-of-care thoracic ultrasound and NT-proBNP for the diagnosis of congestive heart failure in cats with respiratory distress. J. Vet. Intern. Med. 2018;32:1530-1540.
Borgeat K, Sherwood K, Payne J, et al. Plasma cardiac troponin I concentration and cardiac death in cats with hypertrophic cardiomyopathy. J. Vet. Intern. Med. 2014;28:1731-1737.
Seo J, Payne JR, Novo Matos J, et al. Biomarker changes with systolic anterior motion of the mitral valve in cats with hypertrophic cardiomyopathy. J. Vet. Intern. Med. 2020;34(5):1718-1727.
van Hoek I, Hodgkiss-Geere H, Bode EF, et al. Association of diet with left ventricular wall thickness, troponin I and IGF-1 in cats with subclinical hypertrophic cardiomyopathy. J. Vet. Intern. Med. 2020;34(6):2197-2210.
Schober KE, Zientek J, Li X, et al. Effect of treatment with atenolol on 5-year survival in cats with preclinical (asymptomatic) hypertrophic cardiomyopathy. J. Vet. Cardiol. 2013;15:93-104.
Coleman AE, DeFrancesco TC, Griffiths EH, et al. Atenolol in cats with subclinical hypertrophic cardiomyopathy: a double-blind, placebo-controlled, randomized clinical trial of effect on quality of life, activity, and cardiac biomarkers. J. Vet. Cardiol. 2020;30:77-91.
Catheryn Partington
La Dre Partington est diplômée de l’Université de Liverpool depuis 2014 En savoir plus
Joanna Dukes-McEwan
Jo Dukes-McEwan est diplômée, depuis 1986, de l‘Université de Glasgow, où elle a fait un internat et un résidanat. En savoir plus
Cet article montre que les nématodes pulmonaires et cardiaques sont sous-estimés alors que ces parasites représentent une grave menace pour de nombreux chats.
La hernie diaphragmatique est une conséquence fréquente des traumatismes chez les chats. Elle peut être fatale si elle n’est pas rapidement diagnostiquée et traitée. Cet article passe en revue la physiopathologie et le traitement de cette affection.
Le chylothorax est à inclure dans le diagnostic différentiel chez tout chat présentant un épanchement pleural. Elizabeth Rozanski décrit ici l’approche qu’elle privilégie dans de tels cas.
L’asthme est une maladie fréquente chez le chat mais qui peut ressembler à de nombreuses autres maladies. Cet article montre à quel point le diagnostic et le traitement de cette affection peuvent être délicats.
