Introdução
A insuficiência cardíaca (IC) é uma das causas mais comuns de morbidade e mortalidade em cães e, como uma apresentação aguda (insuficiência cardíaca aguda), representa um sério risco de morte, exigindo hospitalização com cuidados intensivos. Existem várias definições para a IC, mas em última análise, deve ser considerada como uma síndrome clínica complexa que pode resultar de qualquer desordem cardíaca estrutural ou funcional que comprometa a capacidade do coração de se encher ou ejetar sangue, resultando na incapacidade consequente de atender às necessidades metabólicas dos tecidos do corpo 1. Os sinais clínicos associados à IC aguda dependem principalmente da patologia cardíaca subjacente, que pode afetar o endocárdio (como doença valvular), miocárdio (como cardiomiopatias) ou grandes vasos (como hipertensão sistêmica ou pulmonar, êmbolos arteriais). Cães com IC aguda geralmente apresentam sinais clínicos relacionados a um comprometimento cardíaco do lado esquerdo, especialmente no ventrículo e átrio esquerdos, mas a falha do lado direito ou biventricular também é relativamente comum. Na maioria dos cães com doença cardíaca, as anormalidades de disfunção sistólica e diastólica coexistem, portanto, a diferenciação tradicional entre falha sistólica e diastólica não tem relevância clínica real.
Apresentação clínica
As manifestações principais da IC aguda são taquipneia e/ou dispneia, embora cães com IC do lado direito possam apresentar principalmente aumento abdominal secundário à ascite. Sinais menos específicos podem incluir letargia, limitação de exercícios, inapetência, ansiedade e hipotermia, embora a intolerância ao exercício seja frequentemente despercebida em raças pequenas e miniaturas devido ao seu estilo de vida sedentário.
A taquipneia/dispneia é principalmente consequência da retenção de fluidos (insuficiência cardíaca congestiva ou ICC) caracterizada por edema pulmonar e/ou derrame pleural e/ou ascite, embora a ascite precise ser particularmente grave para causar anormalidades respiratórias. Portanto, os termos insuficiência cardíaca (IC) e insuficiência cardíaca congestiva (ICC) são frequentemente usados de forma intercambiável na cardiologia canina.
Aproximadamente 50% dos cães com doença da válvula mitral apresentam tosse, frequentemente referida como "tosse cardíaca", e seu mecanismo é frequentemente explicado de diferentes maneiras. A explicação errônea mais comum é a presença de edema pulmonar, como frequentemente relatado em livros didáticos e, historicamente, reforçado na educação veterinária de forma inadequada. No entanto, um reflexo de tosse não pode ser evocado no trato respiratório mais profundo (bronquíolos respiratórios ou espaço alveolar) onde ocorre o edema pulmonar, pois não há receptores de tosse nesse nível. Em vez disso, a presença de líquido nessas áreas quase inevitavelmente causará taquipneia e/ou dispneia. Outra explicação é o estímulo mecânico dos receptores de tosse brônquica causado pelo coração aumentado (e em particular o átrio esquerdo aumentado, que fica logo abaixo dos brônquios principais). No entanto, filhotes com defeitos cardíacos congênitos significativos e cardiomegalia grave raramente apresentam tosse. Uma vez que doenças das vias aéreas são mais comuns em cães mais velhos, a cardiomegalia pode ser uma causa mais provável de tosse em pacientes com doenças pré-existentes das vias aéreas, devido a uma estimulação somatória dos receptores de tosse causada pelas duas comorbidades, em comparação com indivíduos jovens que têm um sistema respiratório saudável. De fato, o aumento do átrio esquerdo está associado a um risco aumentado de tosse em cães com doença degenerativa crônica da válvula mitral, e há um risco dez vezes maior de tosse se o aumento do átrio esquerdo e a doença das vias aéreas coexistirem, mesmo quando o edema pulmonar está ausente. Portanto, o termo "tosse cardíaca" deve ser considerado um erro de denominação, uma vez que a tosse se origina das vias aéreas, mesmo em pacientes cardíacos. A única exceção pode ser uma tosse secundária ao edema pulmonar fulminante em IC congestiva peraguda, observada principalmente em raças maiores, devido à inundação das vias aéreas e subsequente estimulação dos receptores de tosse. No entanto, mesmo aqui, os principais sinais clínicos serão taquipneia/dispneia, portanto, uma tosse sem taquipneia/dispneia não pode ser indicativa de IC aguda congestiva. Por essa razão, em pacientes cardíacos que apresentam tosse, o diagnóstico diferencial deve sempre incluir outras comorbidades, como traqueobronquite infecciosa, colapso traqueal, broncomalácia, doença do refluxo gastroesofágico (DRGE), síndrome de gotejamento pós-nasal (SGPN), neoplasia ou broncopneumonia 2,3.
Exame físico
Achados físicos que podem indicar a presença de insuficiência cardíaca (IC) em um cão com apresentação aguda de taquipneia/dispneia incluem a detecção de um sopro cardíaco na ausculta (geralmente alto, embora possa ser mais suave em raças grandes), membranas mucosas pálidas, cianose, pulsos femorais fracos, taquicardia, arritmias e hipotermia. Sopros cardíacos são certamente um achado importante para identificar uma anormalidade cardíaca subjacente que pode ter levado ao início da IC aguda. Sopros altos em cães de raças pequenas com doença mixomatosa da valva mitral (DMVM) não são necessariamente evidência de uma doença suficientemente grave para causar IC aguda, mas a probabilidade de remodelamento cardíaco avançado associado à IC aumenta com a intensidade do sopro. Por outro lado, sopros suaves sugerem fortemente uma doença leve nesses cães 4. No entanto, em cães de raças grandes e gigantes, um sopro cardíaco alto nem sempre é audível na presença de uma doença cardíaca grave associada à regurgitação valvular, estenose valvular e até mesmo shunts. A razão para esses sopros "silenciosos" em raças grandes não é totalmente compreendida, mas pode estar relacionada ao tamanho e conformação do tórax, causando atenuação dos sons que se deslocam da origem da turbulência do fluxo sanguíneo até a superfície do tórax. Além disso, esses cães muitas vezes ofegam incessantemente durante o exame físico, tornando a ausculta cardíaca desafiadora.
Embora as crepitações tenham sido historicamente relatadas como indicativas de edema pulmonar alveolar, isso não é totalmente correto. Elas são na maioria das vezes geradas pelo fechamento súbito das vias aéreas durante a expiração e a abertura súbita das vias aéreas durante a inspiração, o que é mais comum na pneumonia, doença pulmonar intersticial e outras desordens parenquimatosas. Além disso, os roncos associados à doença brônquica frequentemente são erroneamente descritos como crepitações, o que pode levar a um diagnóstico incorreto 5.
A percussão torácica raramente é realizada nos dias de hoje devido à ampla disponibilidade de ultrassonografia à beira do leito, mas essa simples avaliação sempre é recomendada para identificar a linha horizontal de timpanismo associada ao derrame pleural.
Outro achado físico importante a considerar antes de fazer um diagnóstico de IC aguda é a presença ou ausência de arritmia sinusal. Esta é uma variação fisiológica na frequência cardíaca (FC), geralmente associada ao ciclo respiratório (ou seja, aumento da FC durante a inspiração e redução da FC durante a expiração), que tende a desaparecer na IC devido ao aumento do tônus simpático e à retirada concomitante do tônus parassimpático (vagal) 6. Portanto, a presença de arritmia sinusal em um cão com início agudo de taquipneia/dispneia deve tornar muito improvável o diagnóstico de IC aguda.
Com base nas considerações acima, o diagnóstico de IC aguda nem sempre é direto e deve ser baseado em vários fatores, incluindo um início agudo de taquipneia/dispneia, achados específicos no exame físico (como sopro cardíaco, arritmia ou sons de galope) e reconhecimento de edema pulmonar, derrame pleural e ascite em radiografia e/ou ultrassonografia. Biomarcadores cardíacos podem ser úteis para detectar danos ao miocárdio (ou seja, troponina-I cardíaca) ou distensão miocárdica (NT-proBNP), embora eles não possam fornecer uma confirmação definitiva de IC congestiva se não forem avaliados juntamente com o quadro clínico completo. Portanto, não existe um único teste diagnóstico para IC aguda, e seu diagnóstico ainda depende em grande parte do julgamento clínico baseado na coleta cuidadosa de histórico e em uma minuciosa avaliação clínica 1.
Testes diagnósticos
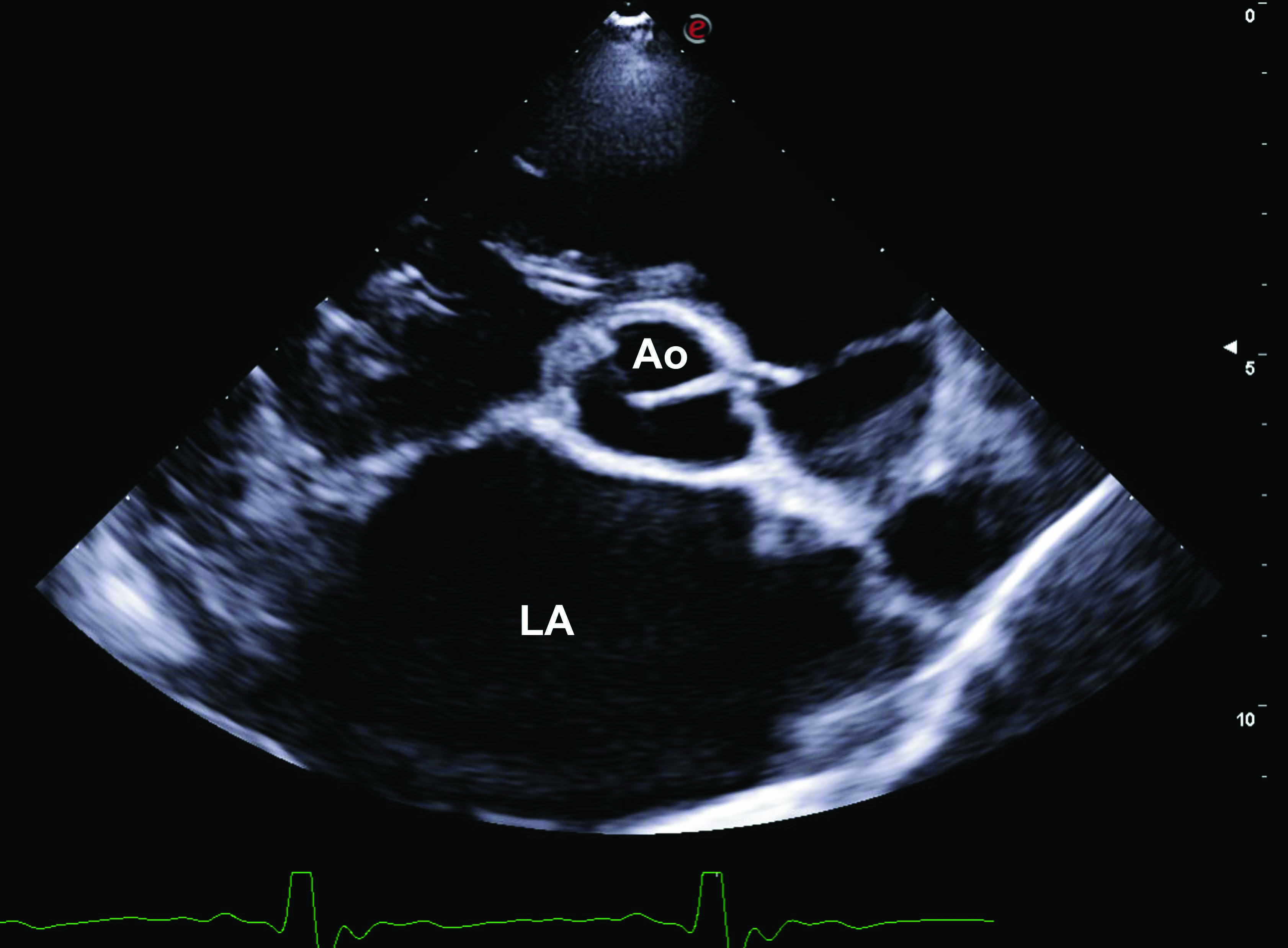
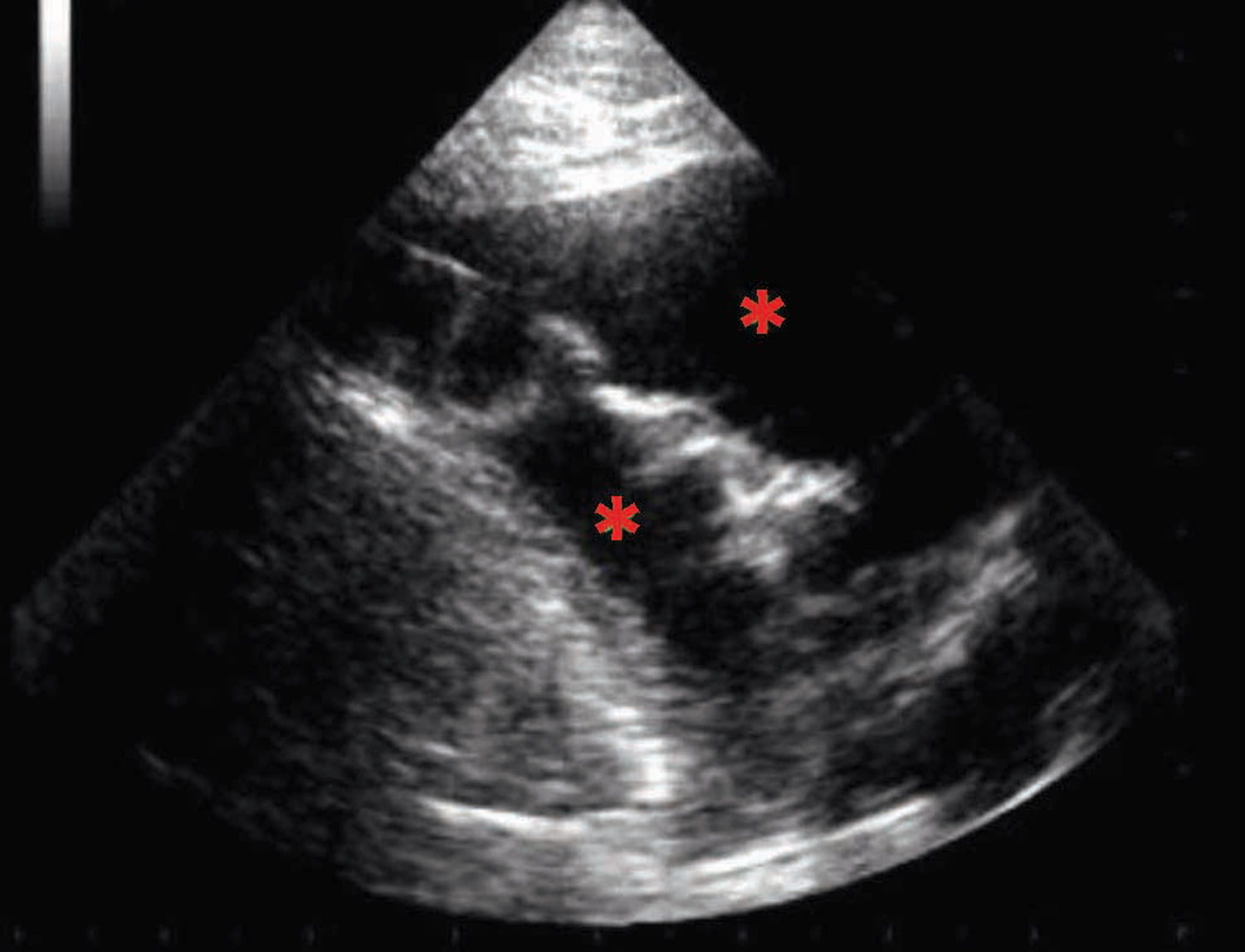
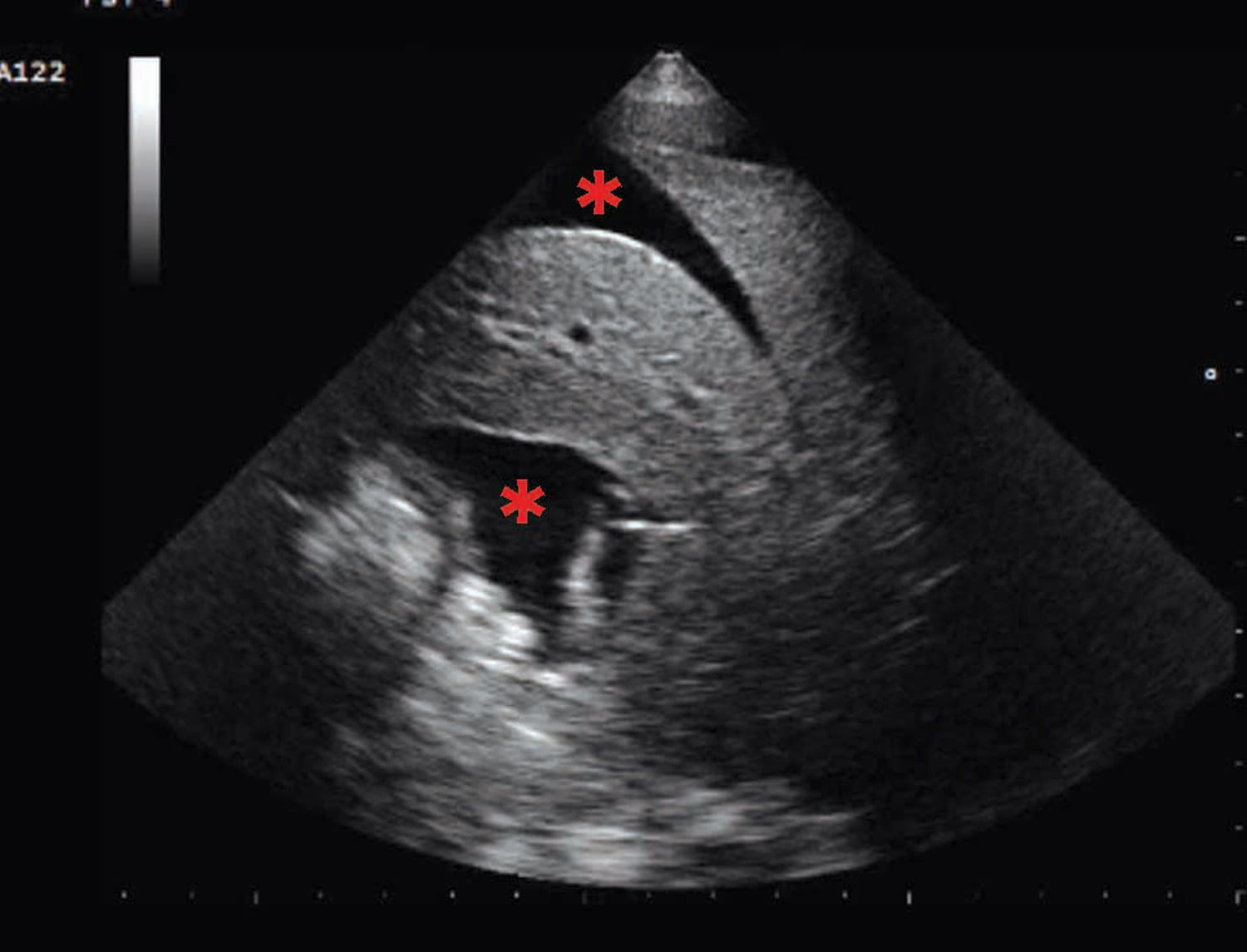
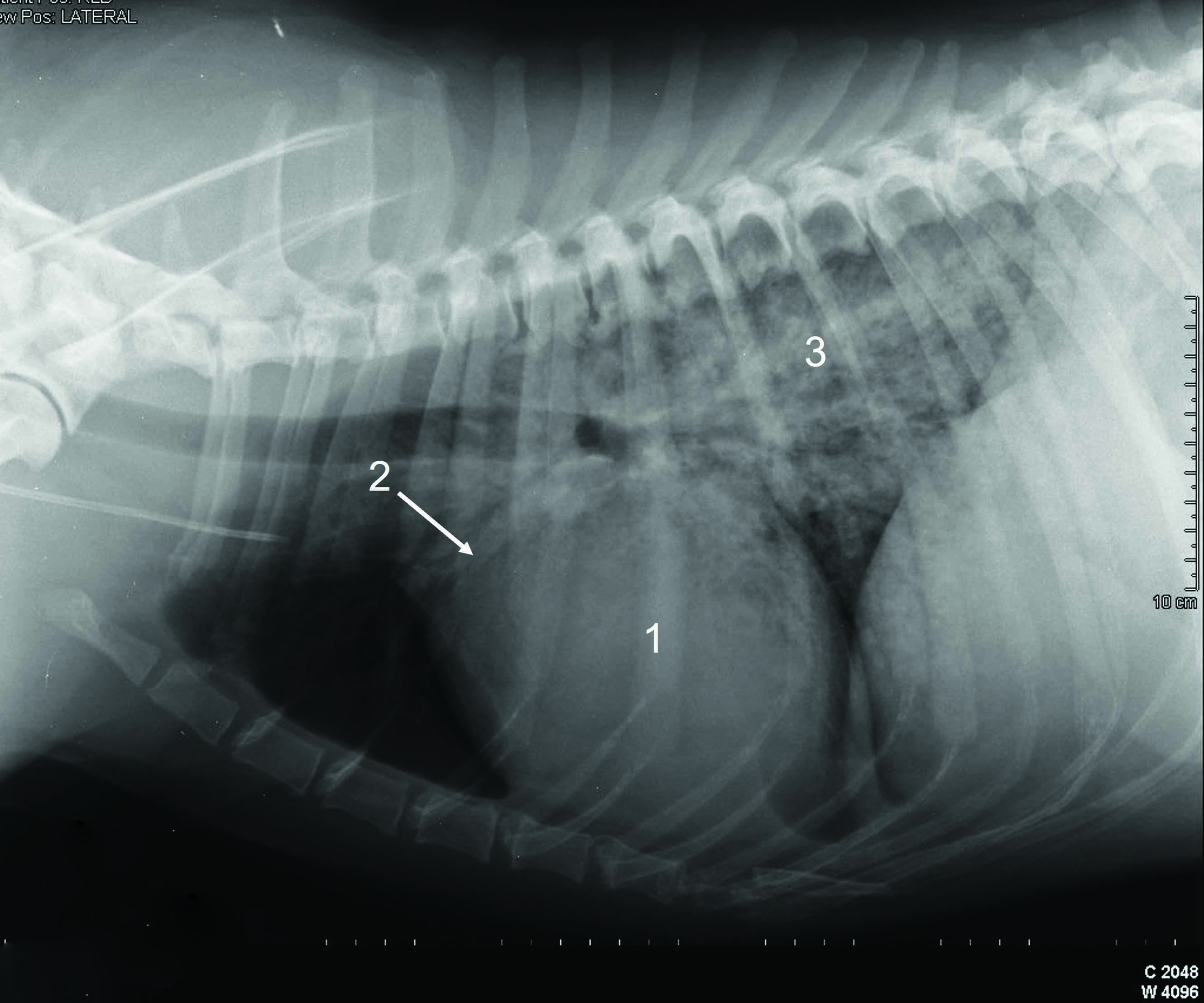
Cães que apresentam sinais agudos de ICC estão vulneráveis e qualquer estresse ou ansiedade adicional pode potencialmente agravar os sinais respiratórios, portanto, é aconselhável sedar esses pacientes antes de tentar qualquer teste diagnóstico ou procedimento terapêutico. Isso torna o cão mais confortável e cooperativo e pode reduzir suas necessidades metabólicas periféricas, que não podem ser atendidas pela redução do débito cardíaco que acompanha todos os casos de IC aguda. O cão deve ser mantido em decúbito esternal confortável para facilitar seus movimentos respiratórios naturais. Se a macicez for detectada na percussão do tórax, isso deve levantar suspeitas de efusão pleural, que podem ser facilmente confirmadas se houver disponibilidade de instalações e expertise em ultrassonografia à beira do leito. Uma avaliação ultrassonográfica rápida à beira do leito pode ser realizada antes da radiografia torácica, permitindo a identificação de sinais de doença cardíaca subjacente significativa, como aumento do átrio esquerdo, disfunção sistólica, ascite, efusão pleural e pericárdica 7. Idealmente, a ultrassonografia à beira do leito deve ser realizada com o cão em pé ou em decúbito esternal, após sedação e com suplementação de oxigênio simultânea. Aprender a realizar ultrassonografia torácica é relativamente simples e intuitivo, e médicos generalistas podem adquirir proficiência em identificar aumento do átrio esquerdo, efusões pleurais e pericárdicas 8. O tamanho do átrio esquerdo (AE) medido em modo B a partir da vista do eixo longo do átrio direito paraesternal é facilmente alcançável até mesmo por profissionais não treinados. Um tamanho de AE indexado ao diâmetro da aorta (AE/Ao) maior que 1,6 em uma vista de eixo curto direito paraesternal ao nível da base do coração sugere aumento do átrio esquerdo, embora em cães com IC aguda o índice AE/Ao geralmente seja significativamente maior que isso 9. Por outro lado, se o tamanho do AE for normal em um cão com início agudo de taquipneia/dispneia, causas não cardíacas de dispneia devem ser inicialmente investigadas. O tamanho do átrio direito (AD) pode ser avaliado subjetivamente com a ultrassonografia à beira do leito, usando a vista do eixo longo de quatro câmaras paraesternal direito ou uma vista apical paraesternal esquerda. Portanto, se o AD parecer maior do que o AE, isso sugeriria aumento do AD, o que poderia explicar a presença de insuficiência do lado direito (efusão pleural e/ou ascite).
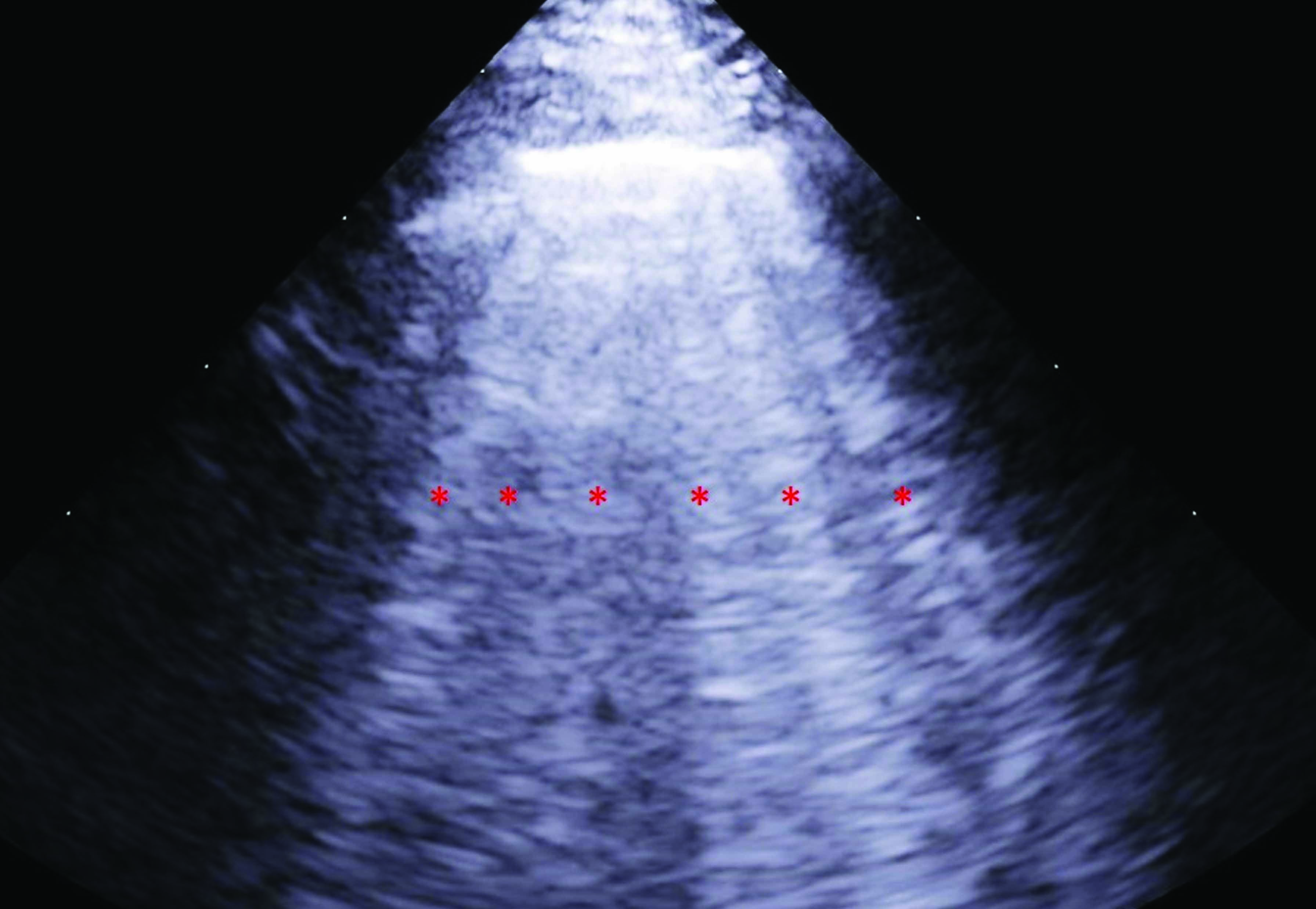
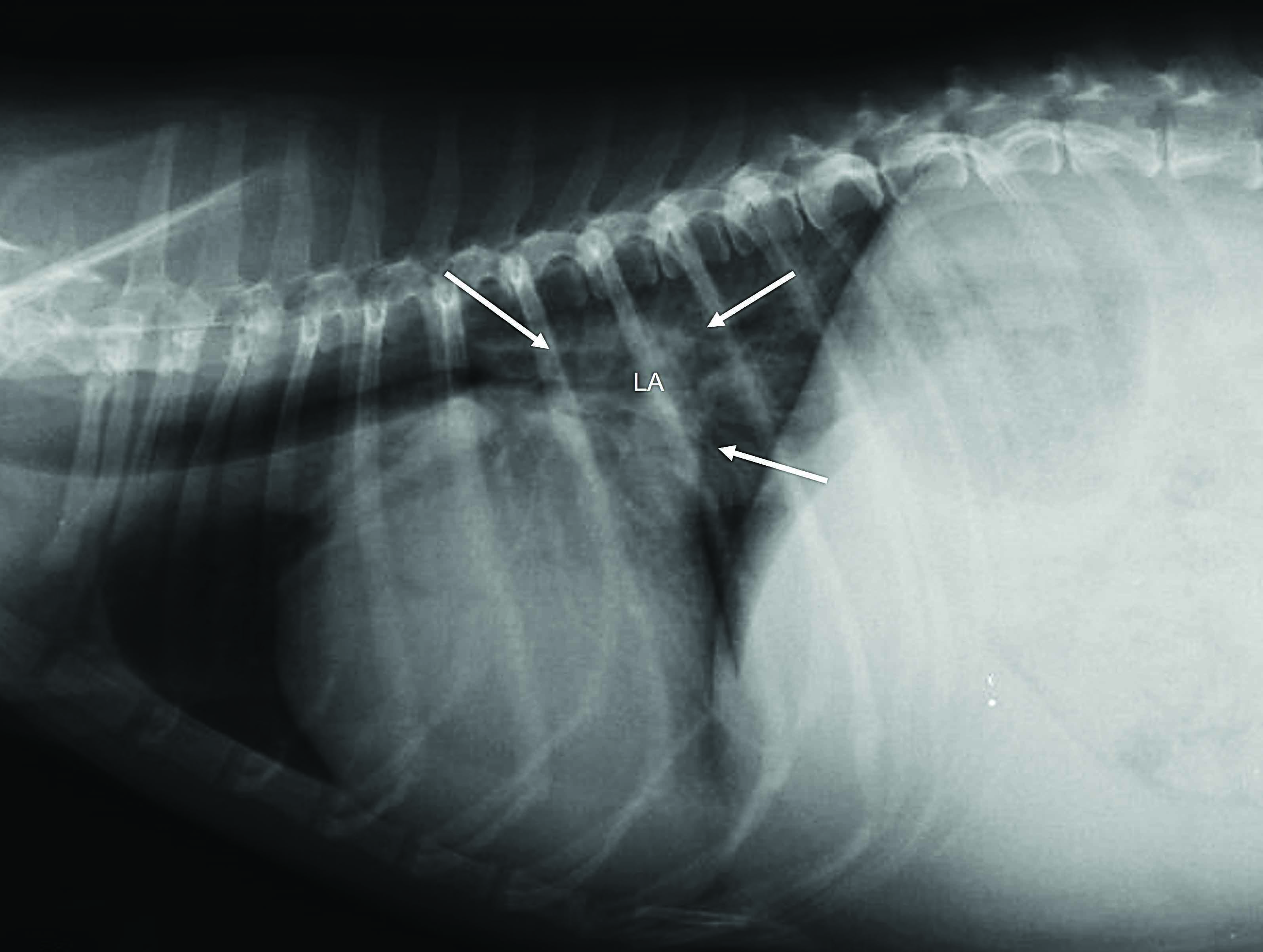
A ultrassonografia à beira do leito também pode ser usada para identificar artefatos associados ao edema pulmonar. No caso de edema pulmonar agudo, pode-se observar um artefato vertical hipertrêmulo, originado da linha pleural, estendendo-se até a parte inferior da tela sem desvanecer e movendo-se sincronicamente com o deslizamento pulmonar. Essas "linhas B" consistem em uma sequência de ecos densos que se assemelham a um rastro de cauda de cometa orientado distalmente, gerado por reverberações ultrassonográficas do acúmulo de fluido nos espaços alveolares. As linhas B podem ser detectadas usando uma sonda de matriz de fase ou curvilinear, e um diagnóstico de edema pulmonar geralmente requer a identificação de 3 ou mais linhas B. O número de linhas B deve corresponder à gravidade do edema pulmonar subjacente e também pode se correlacionar com o grau de melhora após a terapia 10,11,12. No entanto, os artefatos de linha B não são patognomônicos do edema pulmonar e podem ser observados em várias outras condições, incluindo pacientes dispneicos após contusões pulmonares, com pneumonia, síndrome do desconforto respiratório agudo (SDRA) e fibrose pulmonar, e ocasionalmente, até em indivíduos saudáveis 12 (Figura 1).