Veterinärmedizinische Internships in den USA
Denken Sie darüber nach, ein Internship in den USA zu absolvieren? Dieser Artikel bietet eine kurze Orientierung und beleuchtet Vor- und Nachteile.
Ausgabe nummer 32.3 Kardiologie
veröffentlicht 29/03/2023
Auch verfügbar auf Français , Italiano , Português , Español und English
Akute Herzinsuffizienz bei Hunden geht mit einem erheblichen Todesrisiko einher. Die Optimierung von Diagnose und Behandlung ist von herausragender Bedeutung für das Outcome, wie uns Luca Ferasin erläutert.

Das Kardinalsymptom der akuten Herzinsuffizienz bei Hunden ist Tachypnoe und/oder Dyspnoe, es können aber verschiedene weitere Anomalien vorliegen.
Drei Sofortmaßnahmen – Stressminimierung, Sauerstoffsupplementierung und Sedierung – sollten bei jedem Hund mit Verdacht auf eine akute Herzinsuffizienz in Erwägung gezogen werden.
Eine erfolgreiche diuretische Therapie sollte zu einer schnellen und vollständigen Entlastung des Patienten von den Auswirkungen des Lungenödems führen und muss dann weiter fortgesetzt werden, um ein Rezidiv zu verhindern.
Atemfrequenz, Atmungsanstrengung und allgemeine Vitalität sind die wichtigsten Parameter bei der Überwachung des Behandlungserfolges eines Hundes mit akuter Herzinsuffizienz.
Herzinsuffizienz ist eine der häufigsten Morbiditäts- und Mortalitätsursachen bei Hunden. Die akute Form (akute Herzinsuffizienz; AHI) geht mit einem erheblichen Todesrisiko einher und erfordert in der Regel eine Hospitalisierung des Patienten mit intensivmedizinischer Versorgung. Es gibt mehrere Definitionen für Herzinsuffizienz, letztlich handelt es sich aber um ein komplexes klinisches Syndrom als mögliche Folge einer strukturellen oder funktionellen Herzerkrankung, welche die kardiale Blutfüllungs- oder Blutauswurfkapazität beeinträchtigt, so dass das Herz nicht mehr in der Lage ist, den metabolischen Bedarf der verschiedenen Gewebe des Körpers zu decken 1. Die klinischen Symptome im Zusammenhang mit einer akuten Herzinsuffizienz sind im Wesentlichen abhängig von der zugrundeliegenden Herzerkrankung, die das Endokard (d. h., Erkrankung der Klappen), das Myokard (d. h., Kardiomyopathien) oder die großen Gefäße (z. B. systemische oder pulmonale Hypertonie, arterielle Embolien) betreffen kann. Hunde mit akuter Herzinsuffizienz zeigen in der Regel klinische Symptome einer linksseitigen Beeinträchtigung des Herzens, also des linken Ventrikels und des linken Atriums. Aber auch rechtsseitige und biventrikuläre Insuffizienzen kommen relativ häufig vor. Da bei den meisten Hunden mit Herzerkrankung systolische und diastolische Dysfunktionen koexistieren, hat die traditionelle Unterscheidung zwischen systolischer und diastolischer Insuffizienz im Grunde genommen keine klinische Bedeutung.
Das Kardinalsymptom einer akuten Herzinsuffizienz ist Tachypnoe und/oder Dyspnoe. Hunde mit rechtsseitiger Herzinsuffizienz können dagegen primär ein erweitertes Abdomen infolge von Aszites aufweisen. Weniger spezifische Symptome sind Lethargie, Leistungseinschränkung, Inappetenz, Angst und Hypothermie, wobei eine Leistungsintoleranz bei kleinen Rassen und Toy-Rassen aufgrund ihrer Lebensweise und ihres rassetypischen Verhaltens häufig übersehen wird. Bei der Tachypnoe/Dyspnoe handelt es sich im Wesentlichen um die Folge einer Flüssigkeitsretention (kongestive Herzinsuffizienz), die gekennzeichnet ist durch ein Lungenödem und/oder einen Pleuraerguss und/oder Aszites. Ein Aszites muss jedoch besonders hochgradig sein, um entsprechende respiratorische Anomalien auszulösen. Aus diesem Grund werden die Termini „Herzinsuffizienz“ und „kongestive Herzinsuffizienz“ in der kaninen Kardiologie oft synonym verwendet.
Etwa 50 % der Hunde mit Mitralklappenerkrankung werden mit Husten vorgestellt, der oft auch als „Herzhusten“ bezeichnet wird. Der diesem Husten zugrundeliegende Mechanismus wird oft sehr unterschiedlich erklärt. Eine der häufigsten irrtümlichen Erklärungen ist das Vorhandensein eines zugrundeliegenden Lungenödems. Diese Erklärungen findet man oft in einschlägigen Lehrbüchern, und in der veterinärmedizinischen Aus- und Weiterbildung wird diese Hypothese traditionell verbreitet. Ein Hustenreflex kann jedoch nicht im tieferen Atemtrakt (Bronchiolen oder Alveolarraum) ausgelöst werden, also dort, wo das Lungenödem entsteht, da es auf dieser Ebene keine Hustenrezeptoren gibt. Vielmehr wird eine Akkumulation von Flüssigkeit in diesen Bereichen des Atemtraktes nahezu unausweichlich eine Tachypnoe/Dyspnoe hervorrufen. Eine weitere Erklärung für den Husten ist die mechanische Stimulation bronchialer Hustenrezeptoren durch das vergrößerte Herz (und insbesondere durch das linke Atrium, das unmittelbar neben den Hauptstammbronchien liegt). Hundewelpen mit signifikanten kongenitalen Herzdefekten und hochgradiger Kardiomegalie zeigen allerdings nur selten Husten. Vor dem Hintergrund, dass Erkrankungen der Atemwege häufiger bei älteren Hunden beobachtet werden, könnte eine Kardiomegalie die wahrscheinlichere Ursache von Husten bei Patienten mit vorbestehenden Atemwegserkrankungen sein und letztlich auf eine summative Stimulation von Hustenrezeptoren zurückgehen, hervorgerufen durch die beiden Komorbiditäten. In der Tat geht eine linksatriale Vergrößerung mit einem erhöhten Hustenrisiko bei Hunden mit chronisch degenerativer Mitralklappenerkrankung einher, und es besteht ein um das Zehnfache erhöhtes Risiko für Husten, wenn eine linksatriale Vergrößerung und eine Atemwegserkrankung koexistieren, auch wenn kein Lungenödem vorliegt. Der Begriff „Herzhusten“ sollte also vor allem deshalb als Fehlbezeichnung betrachtet werden, da der Husten immer von den Atemwegen ausgeht, und zwar auch bei Herzpatienten. Die einzige mögliche Ausnahme wäre ein Husten infolge eines fulminanten Lungenödems bei perakuter kongestiver Herzinsuffizienz. Hierbei handelt es sich um einen Befund, der vorwiegend bei größeren Rassen beobachtet wird, und auf eine regelrechte Flutung der Atemwege und die dadurch bedingte Stimulation von Hustenrezeptoren zurückzuführen ist. Aber auch in diesem Szenario wird das primäre klinische Symptom eine Tachypnoe/Dyspnoe sein, so dass ein Husten ohne begleitende Tachypnoe/Dyspnoe letztlich nicht auf eine kongestive Herzinsuffizienz hindeuten kann. Aus diesem Grund sollte die Liste der Differenzialdiagnosen bei Hunden mit Husten immer auch weitere Komorbiditäten umfassen, wie zum Beispiel eine infektiöse Tracheobronchitis, einen Trachealkollaps, Bronchomalazie, gastroösophageale Refluxkrankheit (GERD), Postnasal-Drip-Syndrom (PNDS), Neoplasie oder Bronchopneumonie 2,3.
Die klinischen Befunde, die eine Herzinsuffizienz-Diagnose bei einem Hund mit akut einsetzender Tachypnoe/Dyspnoe stützen können, umfassen den Nachweis eines Herzgeräusches bei der Auskultation (in der Regel laut, bei großen Rassen aber auch leiser), blasse Schleimhäute, Zyanose, einen schwachen Femoralispuls, Tachykardie, Arrhythmie und Hypothermie. Herzgeräusche sind sicherlich ein wichtiger Befund für den Nachweis einer zugrundeliegenden Herzveränderung, die zum Einsetzen einer akuten Herzinsuffizienz geführt haben könnte. Bei Hunden kleiner Rassen mit myxomatöser Mitralklappenerkrankung sind laute Herzgeräusche aber nicht notwendigerweise der Beweis für eine Erkrankung, die ausreichend hochgradig ist, um eine akute Herzinsuffizienz zu verursachen. Mit zunehmender Intensität des Herzgeräusches steigt aber die Wahrscheinlichkeit eines fortgeschrittenen kardialen Remodellings im Zusammenhang mit einer Herzinsuffizienz. Umgekehrt sprechen leise Herzgeräusche bei diesen Hunden sehr stark für eine geringgradige Erkrankung 4. Dagegen sind bei Hunden großer Rassen oder bei Riesenrassen laute Herzgeräusche bei einer hochgradigen Herzerkrankung im Zusammenhang mit einer Klappenregurgitation, Klappenstenose oder sogar Shunts nicht notwendigerweise zu hören. Der Grund für diese so genannten „stillen“ Herzgeräusche bei großen Rassen ist noch nicht vollständig klar, es könnte aber ein Zusammenhang mit der Größe und der Form des Brustkorbes bestehen, die zu einer Abschwächung der Herztöne- bzw. -geräusche auf dem Weg von ihrem Ursprung einer Blutflussturbulenz bis zum Punkt der Auskultation an der Oberfläche des Brustkorbes führen. Erschwerend hinzu kommt, dass diese Hunde bei der klinischen Untersuchung oft unaufhörlich hecheln, was die Auskultation des Herzens natürlich zusätzlich erschwert.
Rasselgeräusche gelten historisch als indikativ für ein alveoläres Lungenödem, dies ist aber nicht völlig korrekt. Meist werden Rasselgeräusche nämlich durch ein plötzliches Verschließen von Atemwegen während der Exspiration und ein plötzliches Öffnen der Atemwege während der Inspiration hervorgerufen, ein Phänomen, das häufiger bei Pneumonie, interstitieller Lungenerkrankung oder anderen parenchymalen Erkrankungen vorkommt. Zudem wird auch das im Zusammenhang mit Erkrankungen der Bronchien auftretende „Giemen“ fälschlicherweise oft als „Rasseln“ beschrieben und kann dann möglicherweise zu einer falschen Diagnose führen 5.
Eine Perkussion des Brustkorbes wird aufgrund der weit verbreiteten Verfügbarkeit von Point-of-Care-Ultraschall (POCUS) in der Kleintierpraxis heute nur noch selten durchgeführt, diese einfache Untersuchungsmethode ist aber prinzipiell in jedem Fall mit entsprechender Symptomatik zu empfehlen, um die horizontale Linie des gedämpften Klopfschalls bei einem Pleuraerguss zu identifizieren.
Ein weiterer wichtiger klinischer Befund, den es vor der Diagnose einer akuten Herzinsuffizienz zu beachten gilt, ist das Vorhandensein oder Fehlen einer Sinusarrhythmie. Bei der Sinusarrhythmie handelt es sich um eine physiologische Variation der Herzfrequenz, die in der Regel mit dem natürlichen Atmungszyklus assoziiert ist (d. h., erhöhte Herzfrequenz während der Inspiration und reduzierte Herzfrequenz während der Exspiration) aber bei einer Herzinsuffizienz tendenziell verschwindet aufgrund des erhöhten Sympathikotonus und des begleitenden Rückgangs des parasympathischen (vagalen) Tonus 6. Bei einem Hund mit akut einsetzender Tachypnoe/Dyspnoe und gleichzeitig weiter vorhandener Sinusarrhythmie ist die Diagnose akute Herzinsuffizienz aus diesem Grund sehr unwahrscheinlich.
Vor dem Hintergrund dieser Überlegungen wird klar, dass die Diagnose einer akuten Herzinsuffizienz nicht immer einfach und eindeutig ist. Die Diagnose sollte deshalb immer auf verschiedenen Faktoren basieren, wie dem akuten Einsetzen von Tachypnoe/Dyspnoe und spezifischen Befunden bei der klinischen Untersuchung (z. B. ein Herzgeräusch, Arrhythmie oder Galopprhythmus), sowie dem Nachweis eines Lungenödems, eines Pleuraergusses oder eines Aszites in Röntgenaufnahmen und/oder bei der Ultraschalluntersuchung. Kardiale Biomarker können hilfreich sein, um eine Myokardschädigung (kardiales Troponin-I) oder Myokarddehnung (NT-proBNP) zu bestätigen, sie liefern letztlich aber keine endgültige Bestätigung einer kongestiven Herzinsuffizienz, wenn nicht das gesamte klinische Bild berücksichtigt wird. Einen einzelnen allein aussagekräftigen diagnostischen Test für akute Herzinsuffizienz gibt es also nicht, und bei der Diagnose handelt es sich nach wie vor um eine klinische Beurteilung, basierend auf einem sorgfältigen Vorbericht und einer gründlichen klinischen Untersuchung 1.
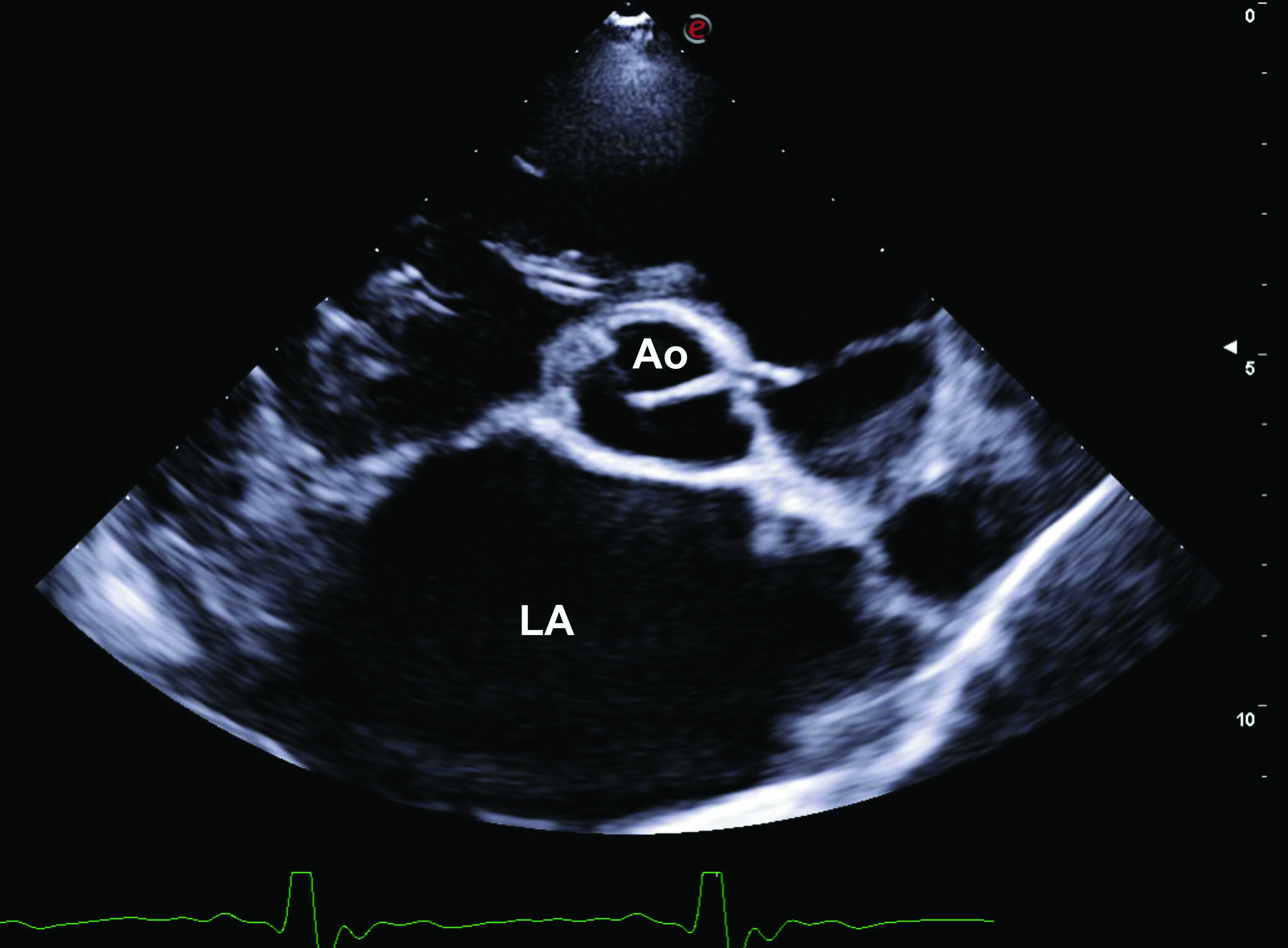
Hunde mit akuten Symptomen einer kongestiven Herzinsuffizienz sind sehr anfällig und labil, und letztlich kann jeder zusätzliche Stress oder jede zusätzliche Angst zu einer Verstärkung der respiratorischen Symptome führen. Es ist deshalb ratsam, diese Patienten zunächst zu sedieren, bevor diagnostische Tests oder therapeutische Maßnahmen durchgeführt werden. Die Sedierung entspannt den Hund, verbessert seine Umgänglichkeit und kann zudem seinen peripheren metabolischen Bedarf senken, der aufgrund des in allen Fällen einer akuten Herzinsuffizienz reduzierten Herzzeitvolumens nicht gedeckt werden kann. Der Hund sollte in einer bequemen sternalen Lage positioniert werden, um die natürlichen Atmungsbewegungen zu erleichtern. Dumpfer Klopfschall bei der Perkussion des Brustkorbes legt den Verdacht eines Pleuraergusses nahe, der mit Hilfe von Ultraschall und der entsprechenden Expertise leicht bestätigt werden kann. Eine schnelle Point-of-Care-Ultraschalluntersuchung (POCUS) kann vor der Anfertigung von Thoraxröntgenaufnahmen durchgeführt werden für den Nachweis von Anzeichen einer signifikanten zugrundeliegenden Herzerkrankung, wie z. B. einer linksatrialen Vergrößerung, einer systolischen Dysfunktion, Aszites, Pleura- und Perikardergüssen 7. Im Idealfall sollte POCUS am stehenden oder in Sternallage positionierten Hund durchgeführt werden, und möglichst erst nach Sedierung und unter simultaner Sauerstoffsupplementierung. Die Ultraschalluntersuchung des Thorax ist relativ einfach und intuitiv zu erlernen, und auch Allgemeinpraktikern gelingt es in aller Regel recht schnell, eine linksatriale Vergrößerung, einen Pleuraerguss oder einen Perikarderguss zu erkennen 8. Die Größe des linken Atriums (LA) lässt sich selbst von untrainierten Untersuchern mit Hilfe des B-Mode im rechts parasternalen Längsachsen-Vierkammerblick relativ einfach bestimmen. Angegeben wird die Größe des linken Atriums (LA) im Verhältnis zum Durchmesser der Aortenwurzel (Ao) (LA/Ao), wobei ein Verhältnis über 1,6 im rechtsparasternalen Kurzachsenblick auf der Ebene der Herzbasis für eine Vergrößerung des linken Atriums spricht, und bei Hunden mit akuter Herzinsuffizienz das LA/Ao-Verhältnis in der Regel deutlich über diesem Wert liegt 9. Wenn die LA-Größe bei einem Hund mit akut einsetzender Tachypnoe/Dyspnoe im Normalbereich liegt, sollten zunächst mögliche nicht-kardiale Ursachen einer Dyspnoe abgeklärt werden. Die Größe des rechten Atriums (RA) wird mit Hilfe einer POCUS des Thorax subjektiv beurteilt, und zwar entweder im rechts parasternalen Längsachsen-Vierkammerblick oder in der links parasternalen apikalen Anlotung. Wenn das RA größer als das LA erscheint, würde dies für eine rechtsatriale Vergrößerung sprechen, die wiederum eine Erklärung für eine rechtsseitige Insuffizienz wäre (Pleuraerguss und/oder Aszites).
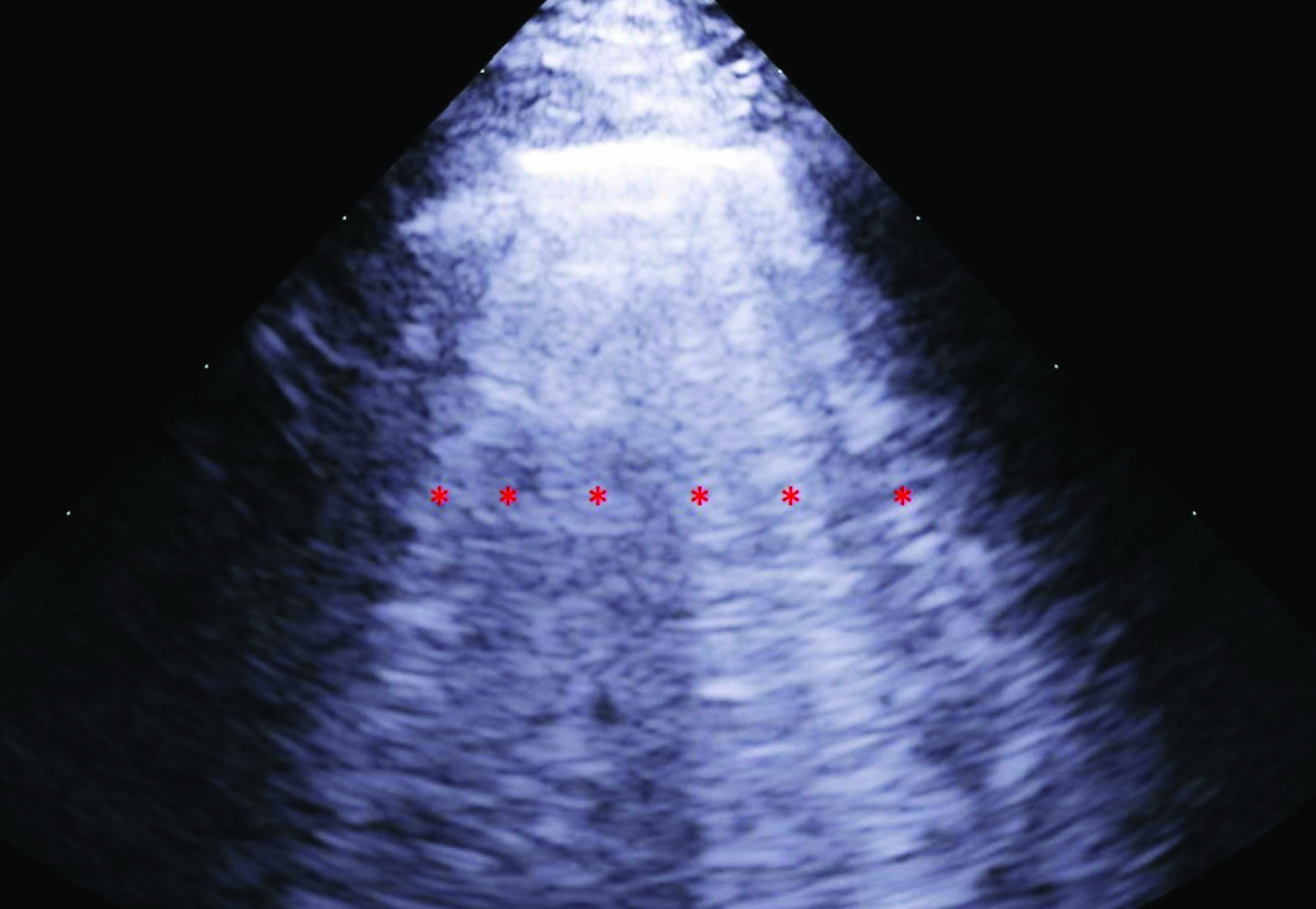
POCUS kann auch eingesetzt werden, um Artefakte im Zusammenhang mit einem Lungenödem zu identifizieren. So kann zum Beispiel im Falle eines akuten Lungenödems ein vertikales hyperechogenes Artefakt zu erkennen sein, das sich ohne zu verblassen von der Pleuralinie bis zum Boden des Bildschirms erstreckt, und sich synchron zum Lungengleiten bewegt. Diese B-Linien sind echoreiche Linien, die einem distal orientierten Kometenschweif ähneln. Es handelt sich um Revertebrationsartefakte, die an Grenzflächen zwischen Luft und Wasser entstehen, z. B. bei Flüssigkeitsansammlungen in den Alveolen. B-Linien können mit einem Phased-Array-Schallkopf oder einem Curvilinear-Transducer nachgewiesen werden, und in der Regel verlangt die Diagnose eines Lungenödems den Nachweis von drei oder mehr B-Linien. Die Anzahl der B-Linien sollte dem Schweregrad des zugrundeliegenden Lungenödems entsprechen, und kann auch mit dem Grad der Verbesserung nach Therapie korrelieren 10,11,12. Allerdings sind solche B-Linien-Artefakte nicht pathognomonisch für ein Lungenödem und können auch bei einer ganzen Reihe weiterer Veränderungen auftreten, wie zum Beispiel bei dyspnoischen Patienten nach Lungenkontusion, bei Pneumonie, bei einem akuten Atemnotsyndrom (ARDS) und bei Lungenfibrose, und gelegentlich sogar bei gesunden Individuen 12 (Abbildung 1).
 |
 |
| a | b |
 |
 |
| c | d |
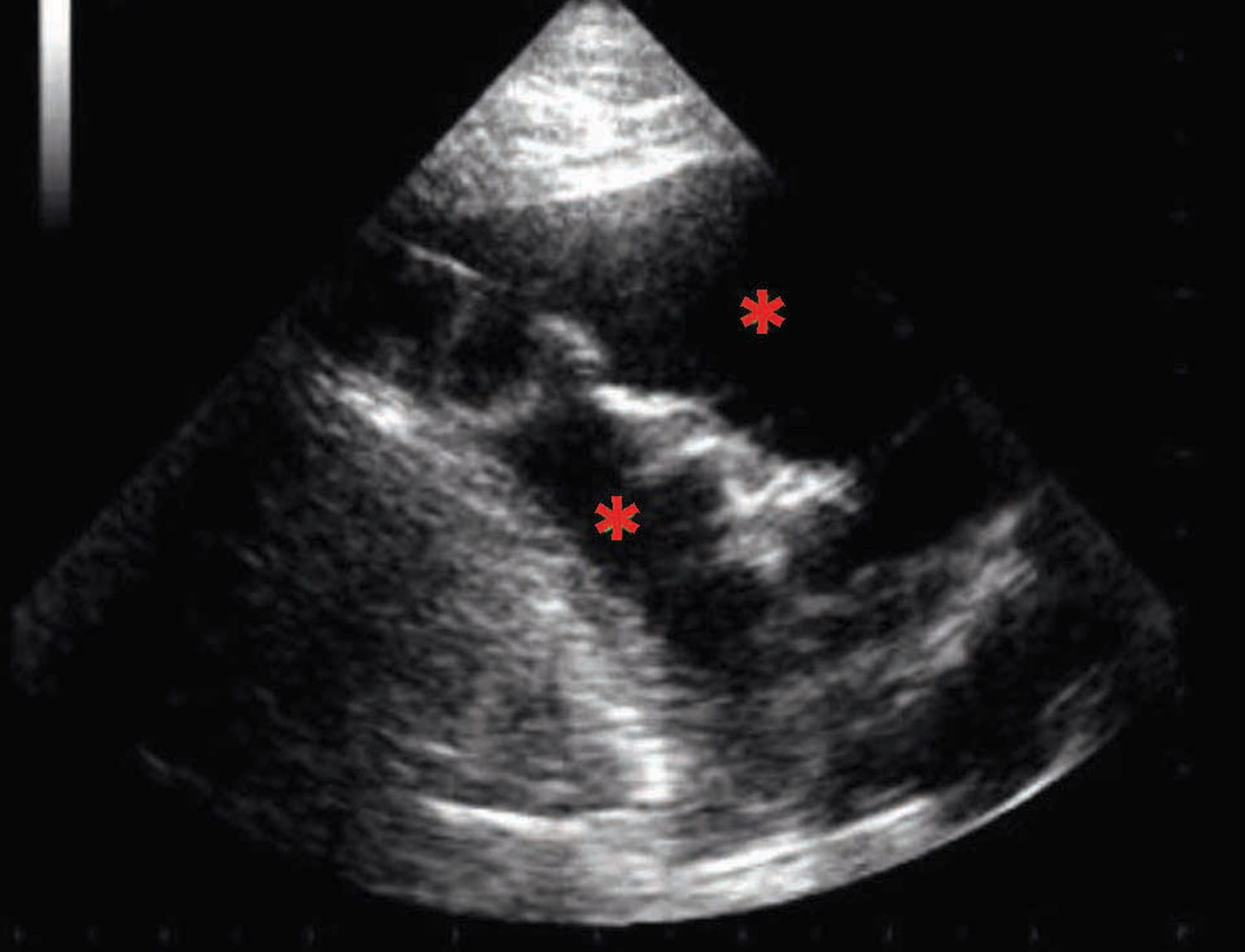
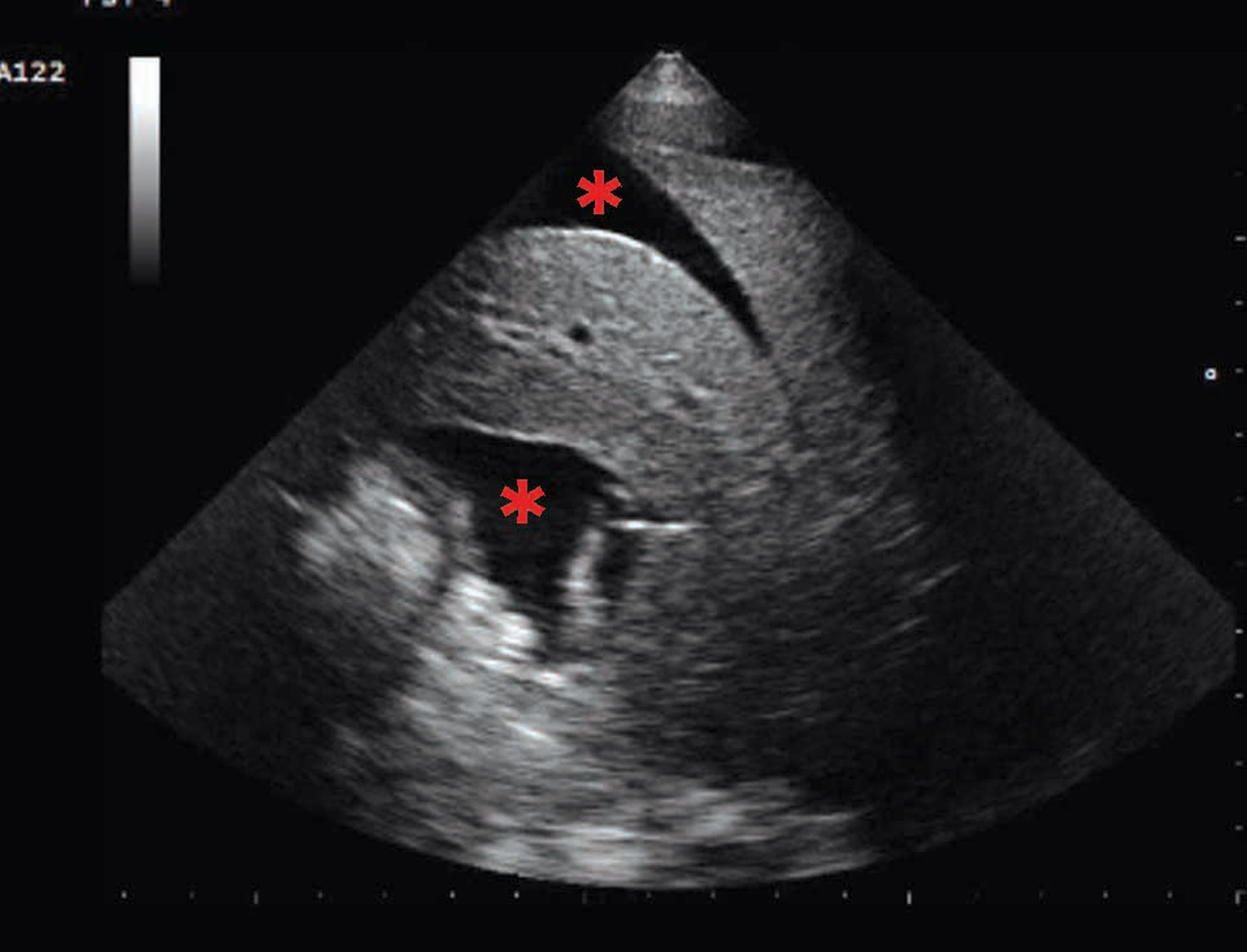
Abbildung 1. Point-of-Care Ultraschallbefunde (POCUS) von Hunden mit akuter Herzinsuffizienz (a) Rechts parasternaler Kurzachsenblick auf Ebene der Herzbasis mit signifikant vergrößertem linken Atrium (LA) im Vergleich zum Durchmesser der Aortenwurzel (Ao) (b) Kometenschweife oder B-Linien-Artefakte (markiert als rote *) die für ein Lungenödem sprechen; (c) Pleuraerguss, charakterisiert durch hypoechogene Bereiche in der Brusthöhle (markiert als rote *); (d) Aszites, zu erkennen an einem hypoechogenen Bereich in der Bauchhöhle (markiert als rote *).
© Luca Ferasin
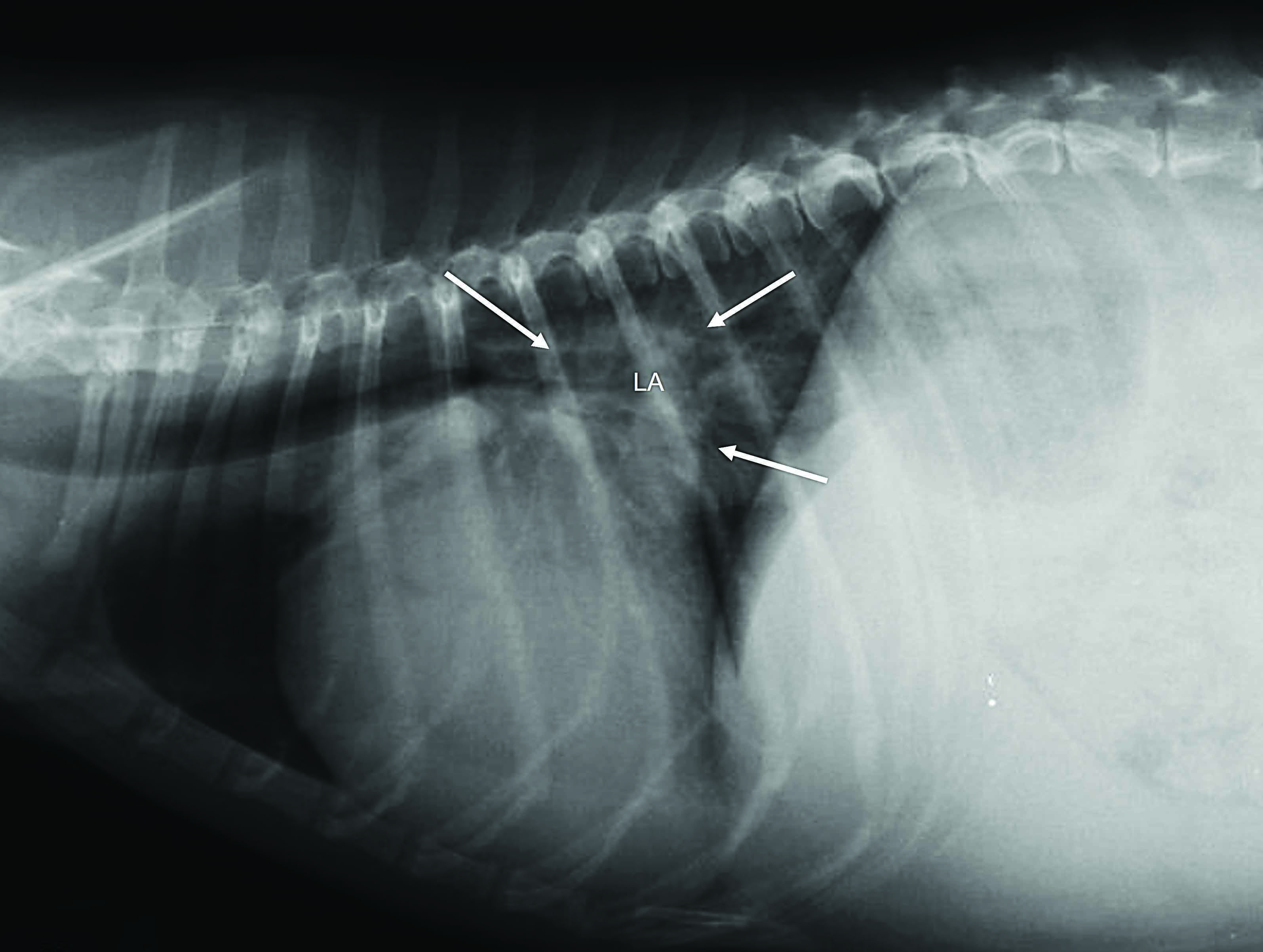
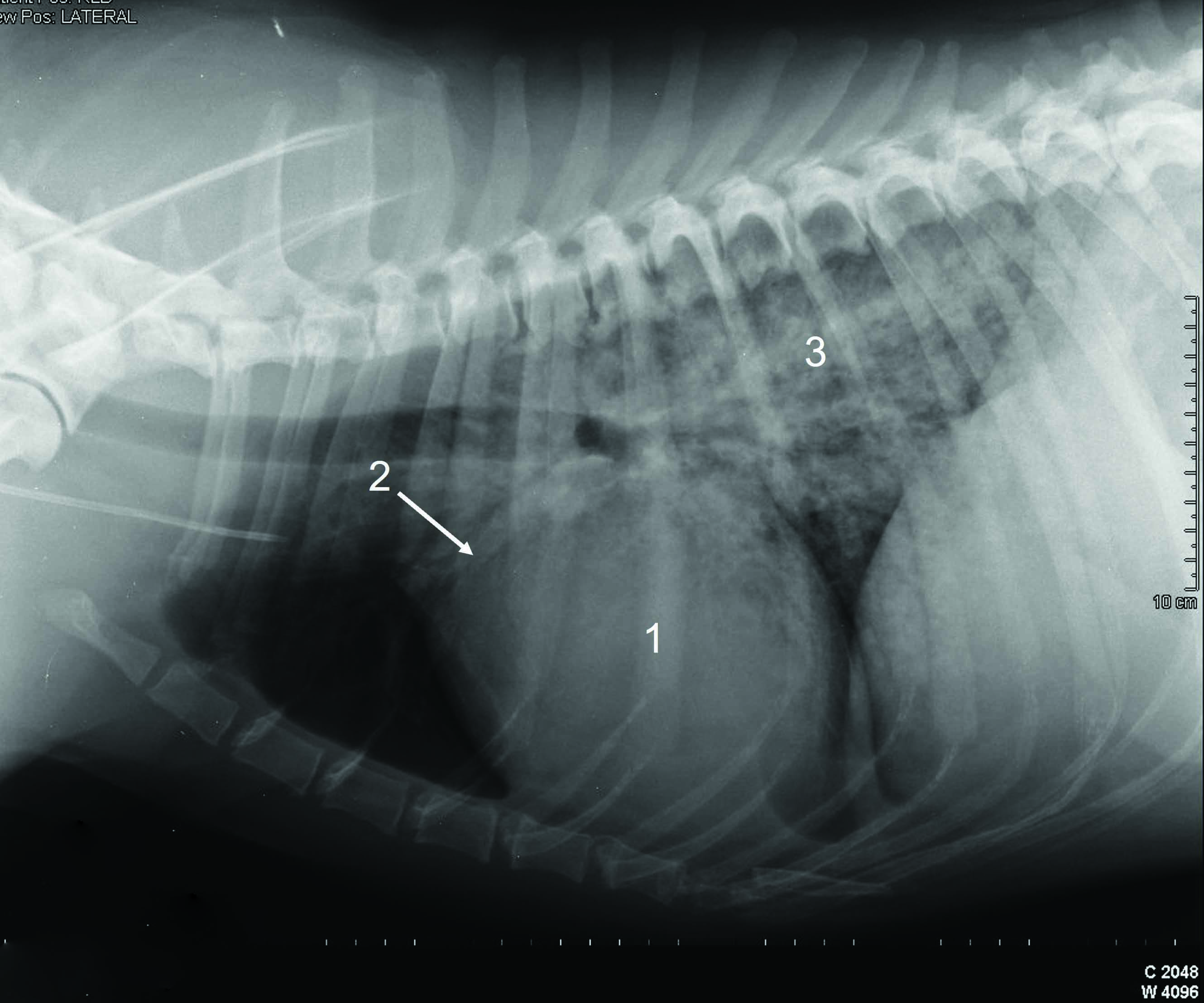
Wenn Ultraschall in Fällen einer lebensbedrohenden Dyspnoe nicht unmittelbar zur Verfügung steht und das klinische Bild insgesamt für den Verdacht einer akut einsetzenden kongestiven Herzinsuffizienz spricht, kann eine unmittelbare parenterale Gabe von Furosemid gerechtfertigt sein, noch bevor das Lungenödem mittels Röntgenaufnahmen bestätigt wird 13. Bei vielen Kardiologen gilt die Röntgenuntersuchung des Thorax nach wie vor als der Goldstandard für die Bestätigung eines kardiogenen Lungenödems sowie bei Symptomen, die für eine rechtsseitige Herzinsuffizienz sprechen. Bei den meisten betroffenen Hunden sind für die Anfertigung dieser Röntgenaufnahmen keine Zwangsmaßnahmen erforderlich, so dass hier letztlich nur ein minimales Risiko für zusätzlichen Stress besteht. Wie oben erwähnt, sollten Hunde mit akuter Herzinsuffizienz vor der Durchführung jeglicher diagnostischer Maßnahmen in der Tat zunächst sediert werden, da sich ihre Compliance dadurch in ganz erheblichem Maße verbessert. Die korrekte Lagerung des Patienten kann mit Hilfe von Sandsäcken oder Positionierungshilfen aus Schaumstoff unterstützt werden. Wenn bei der Perkussion des Brustkorbes und/oder im Rahmen der POCUS ein Pleuraerguss nachgewiesen wird, sollte vor der Anfertigung der Röntgenaufnahmen zunächst eine vollständige Thorakozentese erfolgen. Diese Entlastung minimiert zusätzlichen Stress, verbessert die Atmungsfunktion und unterstützt darüber hinaus die röntgenologische Visualisierung der Lungenfelder, die ansonsten von der Flüssigkeit in der Brusthöhle überlagert wären. Die Grundlage für die Röntgendiagnose eines kardiogenen Lungenödems bildet eine charakteristische Trias radiographischer Veränderungen, bestehend aus Kardiomegalie, pulmonalvenöser Stauung und einem diffusen alveolären/interstitiellen Muster, das in den kaudalen Lungenfeldern besonders stark ausgeprägt ist. Eine Kardiomegalie kann subjektiv beurteilt werden oder durch objektive Messung des Vertebral Heart Score (VHS), der im positiven Fall oberhalb von 10,5 liegen sollte 14. Eine Methode zur Beurteilung der Größe des linken Atriums in Röntgenaufnahmen wurde kürzlich beschrieben 15. Besondere Aufmerksamkeit ist erforderlich bei der Interpretation einer ausgeprägten linksatrialen Vergrößerung, die von weniger erfahrenen Untersuchern nicht selten als „perihiläres Ödem“ fehlinterpretiert wird (Abbildung 2).
 |
| a |
 |
| b |
Abbildung 2. Thoraxröntgenaufnahmen von Hunden mit fortgeschrittener Herzerkrankung. (a) Hochgradige Kardiomegalie, besonders ausgeprägt im Bereich des linken Atriums (LA) (Pfeile). Unerfahrene Tierärzte missinterpretieren diesen Befund oft als „perihiläres Ödem“. Trotz der bei diesem Hund deutlichen Anzeichen einer Kardiomegalie erscheinen die Lungenvenen nicht besonders gestaut, und es liegen keine Anzeichen für ein interstitiell-alveoläres Muster vor, das auf ein Lungenödem hinweisen würde. (b). Diese Röntgenaufnahme eines Hundes mit akut einsetzender Dyspnoe zeigt die typische Trias radiographischer Veränderungen, nämlich 1 Kardiomegalie, 2 pulmonalvenöse Stauung und 3 ein diffuses alveolär/interstitielles Muster, das insbesondere in kaudalen Lungenlappen stark ausgeprägt ist.
© Luca Ferasin
Auch wenn von Kardiologen durchaus allgemeine therapeutische Leitlinien formuliert werden, muss an dieser Stelle darauf hingewiesen werden, dass es bis heute diesbezüglich keine veröffentlichten prospektiven klinischen Studien über Hunde mit akuter Herzinsuffizienz gibt 7,10. Die folgenden Empfehlungen spiegeln deshalb also eher den neuesten Stand der praktischen klinischen Medizin wider, und weniger eine schlüssige evidenzbasierte Medizin. Grundlage dieser Empfehlungen sind die anekdotischen Erfahrungen des Autors sowie extrapolierte Evidenzen aus humanmedizinischen klinischen Studien, Leitlinien und Consensus-Statements 1.
Wenn ein Hund mit anamnestischen und klinischen Hinweisen auf eine akute Herzinsuffizienz vorgestellt wird, sollten vor der Diskussion einer arzneimittelgestützten Therapie, zunächst drei zentrale Maßnahmen unmittelbar in Betracht gezogen werden, nämlich Stressminimierung, Sedierung und Sauerstoffsupplementierung. Oft sind alle drei genannten Maßnahmen erforderlich, bevor die endgültige Diagnose einer Herzinsuffizienz gestellt werden kann.
 |
 |
| a | b |
 |
 |
| c | d |
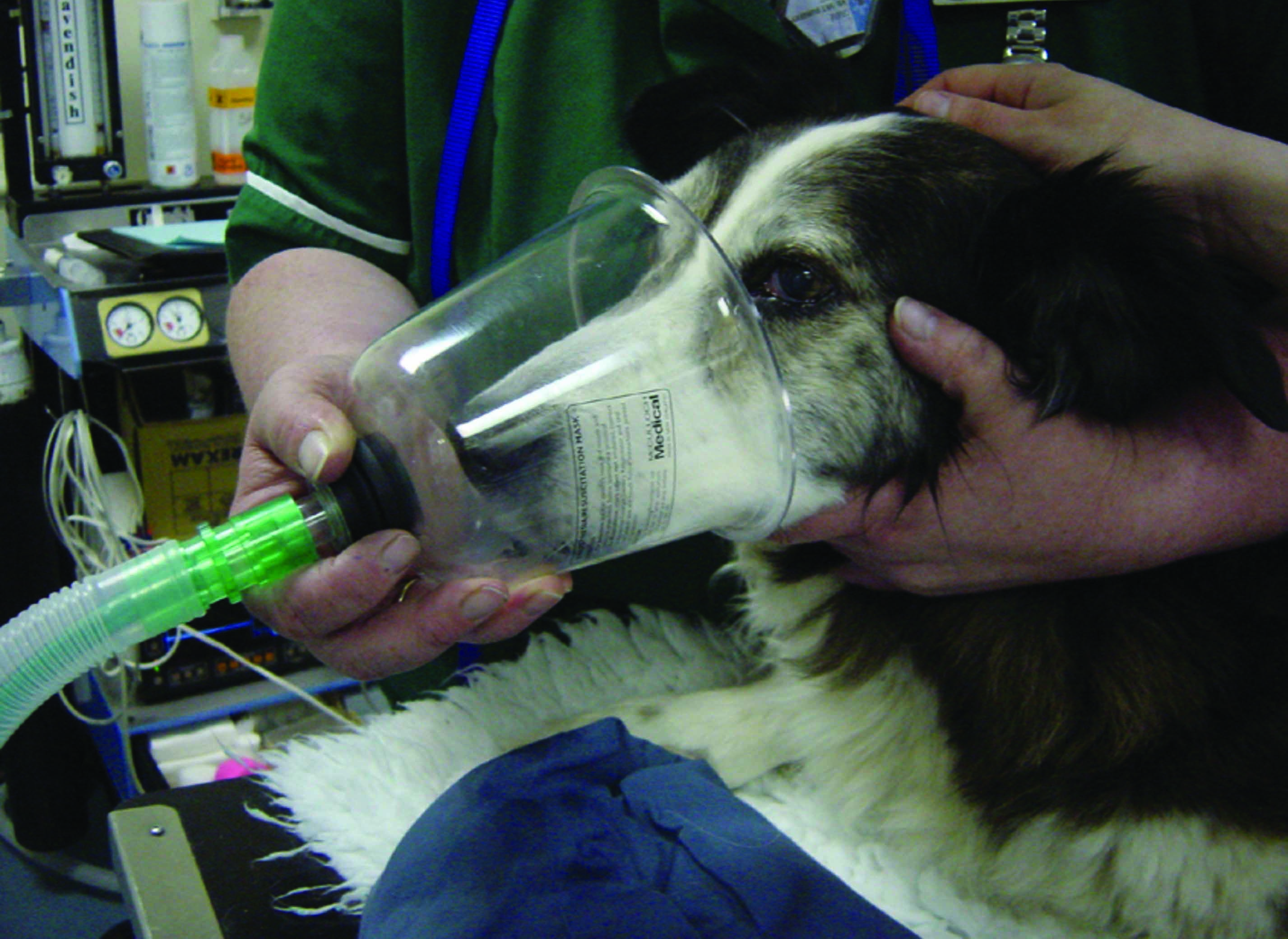
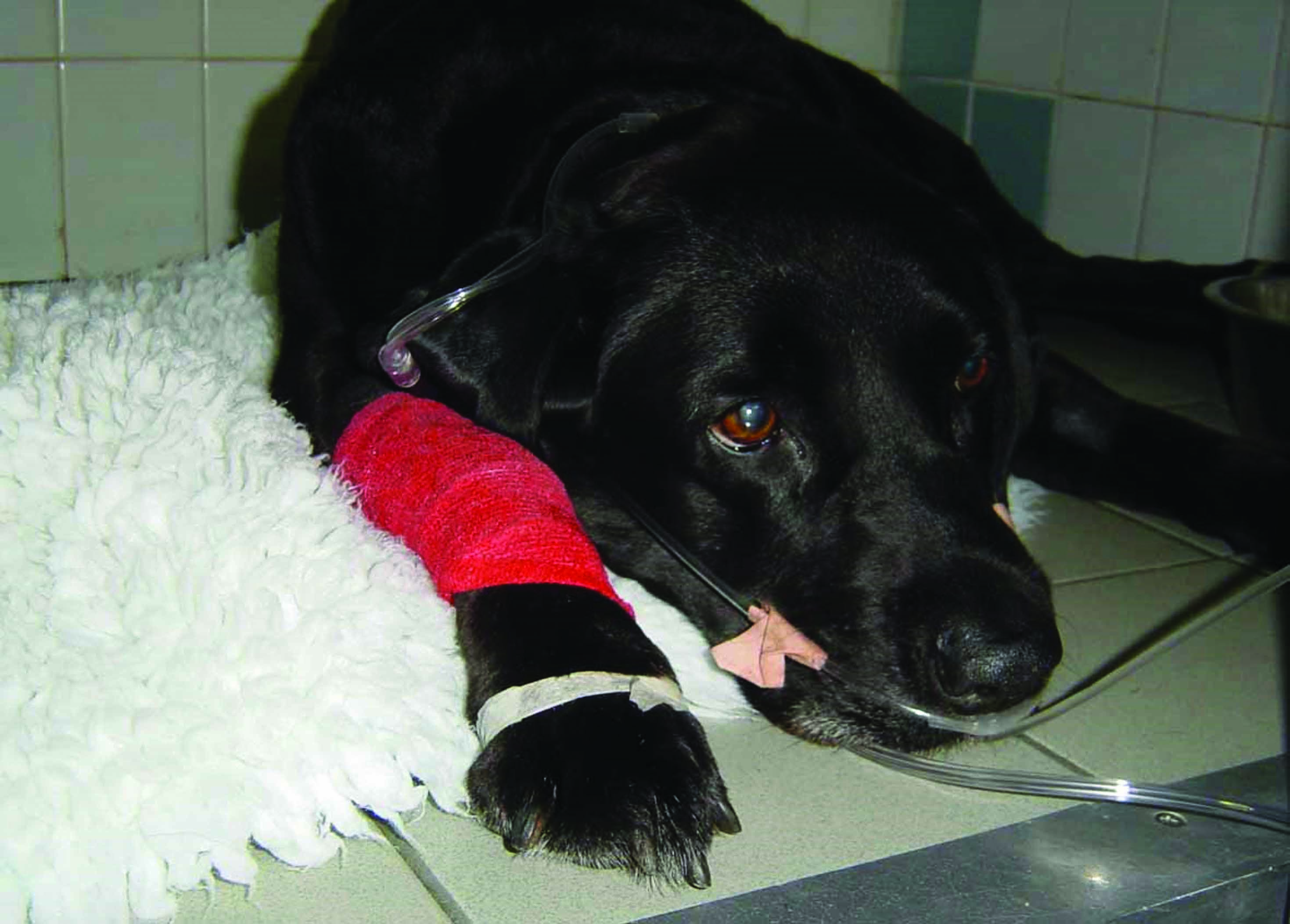
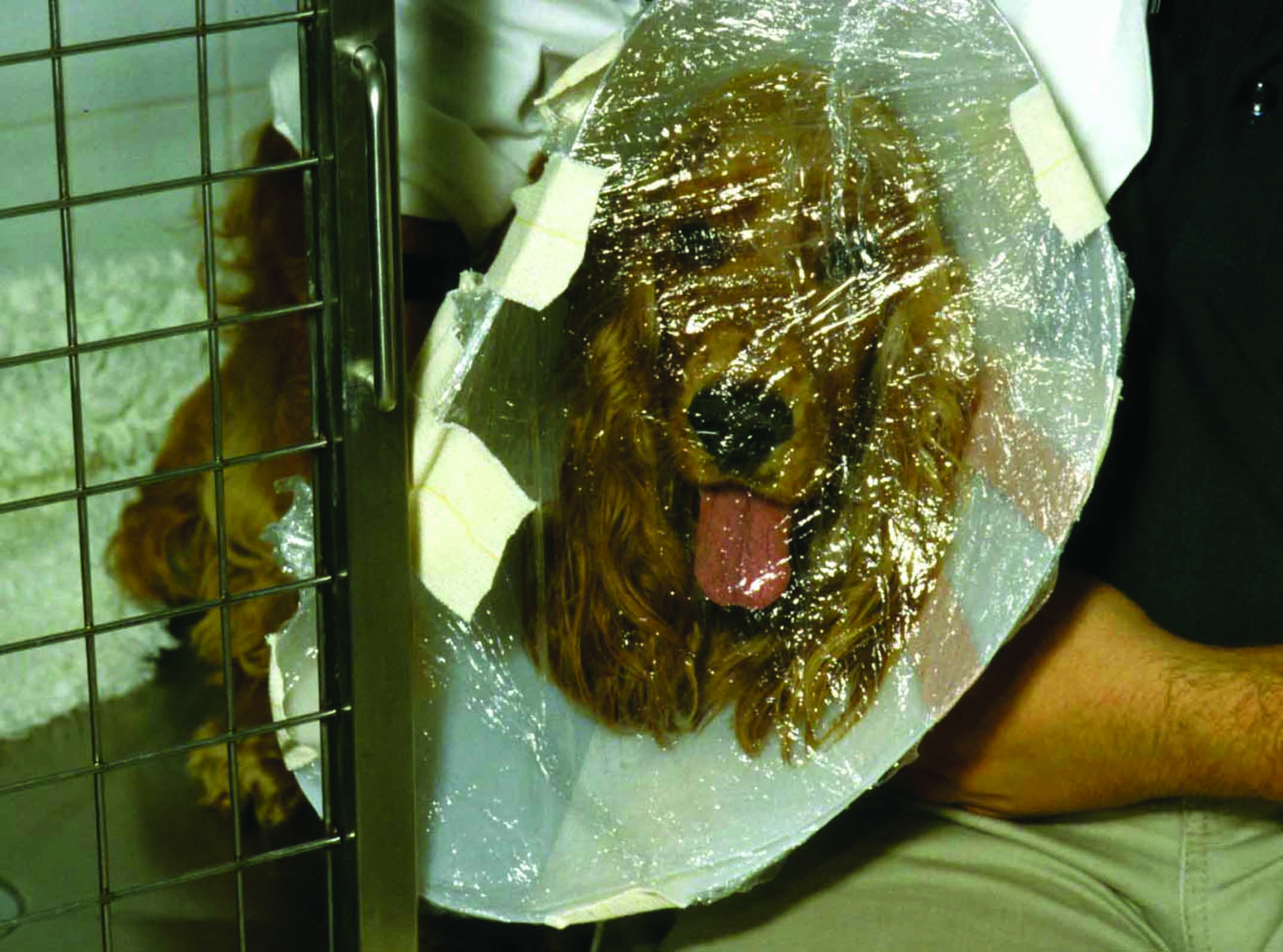
Abbildung 3. Beispiele für verschiedene Techniken der Sauerstoffsupplementierung bei Hunden mit akut einsetzender Herzinsuffizienz. (a) Sauerstoffmaske: wird in der Notfallmedizin bei Kleintieren häufig eingesetzt, einige Hunde tolerieren Masken jedoch nicht, so dass möglicherweise eine Sauerstoffgabe mittels Flow-by-Verfahren vorzuziehen ist. (b) Sauerstoffkanülen: können im Vergleich zu Flow-by-Verfahren eine bessere Sauerstoffzufuhr ermöglichen und werden im Allgemeinen gut toleriert, insbesondere nach Sedierung. (c) Sauerstoffkäfige und –zelte: eine der von dyspnoischen Hunden am besten tolerierten Methoden der Sauerstoffsupplementierung. (d) „Frischhaltefolienmethode mit Halskragen“: sollte vermieden werden aufgrund der unvorhersehbaren Sauerstoffanreicherung, des Risikos einer Überhitzung und der Gefahr einer unzureichenden Entfernung von CO2, das dann akkumuliert und die klinische Stabilität des dyspnoischen Hundes gefährden kann.
© Luca Ferasin
Diuretika fördern die Harnproduktion und lindern Stauungssymptome, insbesondere im Falle eines Lungenödems, auch wenn sie das Herzzeitvolumen nicht direkt verbessern und potenziell zu einer verminderten Nierenperfusion, Elektrolytstörungen und zu weiterer Aktivierung des Renin-Angiotensin-Aldosteron-Systems (RAAS) führen können 20. Eine erfolgreiche diuretische Therapie sollte bei akuter Herzinsuffizienz zu einer schnellen und vollständigen Dekongestion führen und anschließend auch nach der Resolution weitergeführt werden, um Rezidive zu verhindern 21.
Diuretika führen im Allgemeinen zu einem verminderten zirkulierenden Plasmavolumen. Die Folge ist, dass sich Wasser aus den Interstitial- und Alveolarräumen in den intravaskulären Raum bewegt, wodurch der Patient eine geringere Atmungsanstrengung aufwenden muss und sich insgesamt wohler fühlt. Schleifendiuretika (z. B. Furosemid, Torasemid) werden am häufigsten eingesetzt, können aber relativ ineffektiv sein, wenn große Volumina im Zusammenhang mit einem Pleuraerguss und/oder Aszites vorhanden sind (die über eine mechanische Entfernung von Flüssigkeit gelindert werden sollten). Zudem sind Schleifendiuretika in den meisten Fällen eines Perikardergusses kontraindiziert. Bei akut einsetzender kongestiver Herzinsuffizienz wird injizierbares Furosemid eingesetzt, wobei die Dosierung stets auf den individuellen Patienten zugeschnitten wird, da zu hohe Dosen schädliche Auswirkungen auf die Nierenperfusion haben können (Azotämie) und eine Elektrolytdepletion auslösen können (Hypokaliämie, Hyponatriämie, Hypochlorämie, Hypomagnesämie und Hypokalzämie), insbesondere bei älteren Hunden 22. Eine Unterdosierung kann auf der anderen Seite zu einem Therapieversagen, verlängerter Hospitalisierung und möglicherweise zur Euthanasie des Patienten aufgrund einer refraktären Herzinsuffizienz führen. Wenn möglich, sollte Furosemid intravenös verabreicht werden, um einen schnellen Wirkungseintritt und eine berechenbare Bioverfügbarkeit zu erreichen. Bei einigen unkooperativen Hunden können jedoch auch intramuskuläre Injektionen eine durchaus vertretbare Alternative sein, auch wenn bei dieser Applikationsroute mit einer gewissen Verzögerung des therapeutischen Effektes zu rechnen ist. Der Autor bevorzugt Furosemid in einer Dosierung von 4 mg/kg intravenös bei hochgradig dekompensierten Patienten und 2 mg/kg bei Patienten mit gering- bis mittelgradiger Kongestion, wobei eine initiale klinische Besserung etwa 30 Minuten nach Behandlungsbeginn zu erwarten ist. Je nach Schweregrad des zugrundeliegenden Lungenödems können wiederholte intravenöse Boli oder die Einleitung einer Dauertropfinfusion mit einer Rate von 0,66 mg/kg/Std. über acht Stunden angezeigt sein 23. Die Verabreichung per Dauertropfinfusion wurde früher empfohlen, um den diuretischen Effekt zu verstärken und gleichzeitig das Risiko einer renalen Ischämie aufgrund von plötzlichen Veränderungen des vaskulären Volumens zu reduzieren. Eine neuere Studie scheint die Annahme jedoch nicht zu stützen, nach der die Ergänzung einer Ladedosis von Furosemid per intravenösem Bolus durch eine Dauertropfinfusion die kurzfristigen Outcomes bei Hunden mit akuter Herzinsuffizienz verbessern kann. Obwohl intravenöse Boli und Dauertropfinfusion bei der Linderung von Atemnot gleichermaßen wirksam sind, könnte bei Dauertropfinfusion ein höheres Risiko für Dehydratation und Azotämie bestehen, während eine Bolusbehandlung mit längerer Hospitalisierung verknüpft sein kann und möglicherweise höhere Dosen erfordert. Bei der Furosemid-Therapie einer akuten Herzinsuffizienz sollten deshalb stets auch weitere Faktoren berücksichtigt werden wie eventuelle Komorbiditäten (z. B. begleitende Nierenerkrankungen), verfügbare Ressourcen und die Gesamtdosis des Furosemids 24.
Die Überwachung der Atemfrequenz und der Atmungsanstrengung alle 30-60 Minuten liefert eine Orientierung für die weiteren Furosemidgaben. Sind die gewählte Dosierung und die Applikationshäufigkeit wirksam, sollte eine graduelle Abnahme von Atemfrequenz und Atmungsanstrengung innerhalb einiger Stunden festzustellen sein. Das Ansprechens auf die erste Dosis kann dann als Orientierung für weitere Dosen und deren erforderliche Applikationshäufigkeit herangezogen werden. Aus empirischer Sicht kann eine kumulative Maximaldosis von 12 mg/kg/Tag angesetzt werden 7.
Luca Ferasin
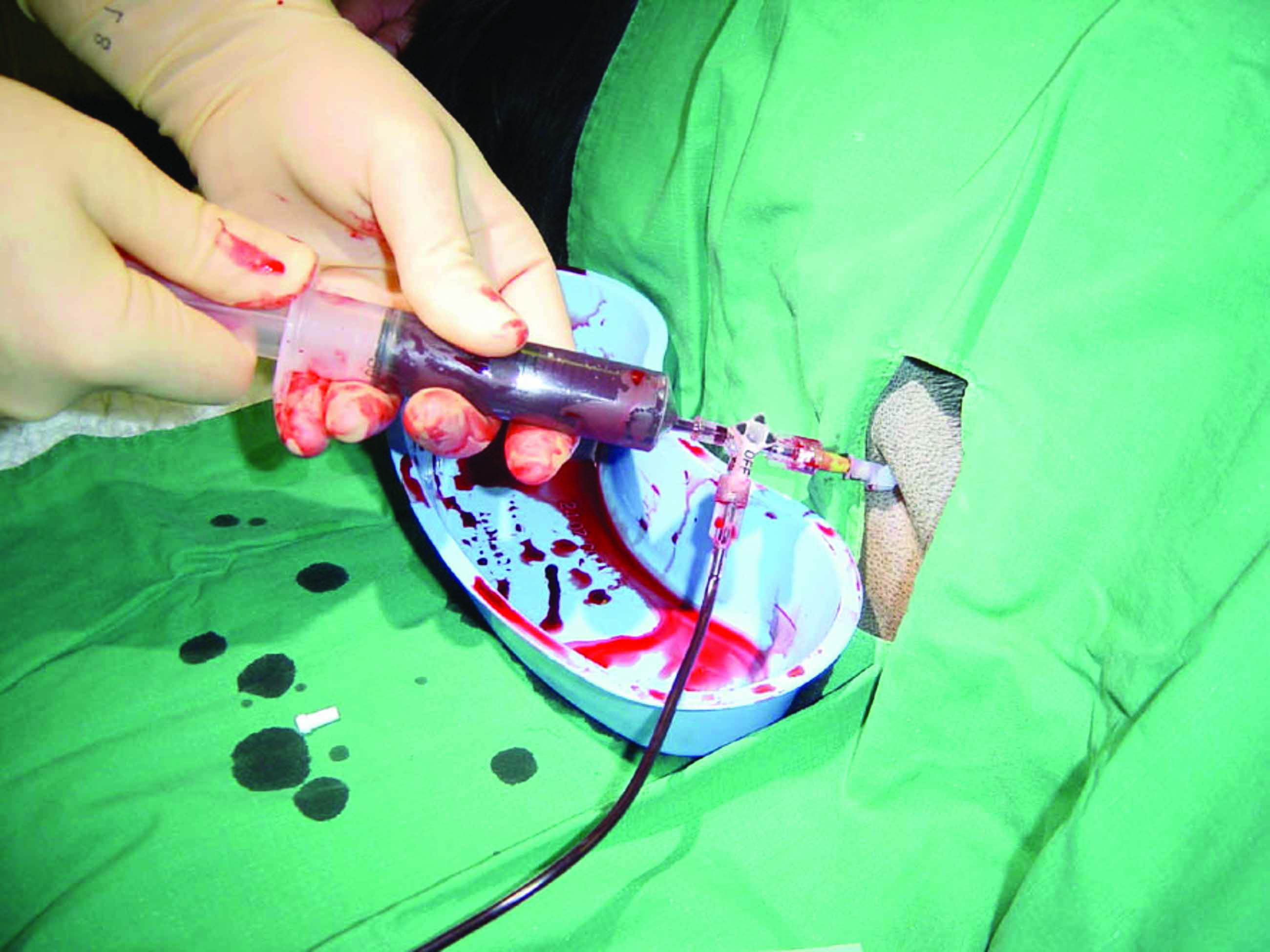
Die Entscheidung für die Durchführung einer mechanischen Drainage bei einem Hund mit Pleuraerguss, Perikarderguss oder Aszites sollte immer das Risiko/Nutzen-Verhältnis des Eingriffes berücksichtigen. So kann zum Beispiel ein geringgradiger Aszites oder ein geringgradiger Pleura- oder Perikarderguss, oft einhergehend mit einem begleitenden Lungenödem, auf eine Diurese allein ansprechen. Ist die Flüssigkeitsansammlung aber ausreichend voluminös, um zu den klinischen Symptomen beizutragen, ist in der Regel immer eine Zentese angezeigt (Abbildung 4). Die gängigsten Zentesetechniken (Thorakozentese, Abdominozentese, Perikardiozentese) sind relativ sicher, einfach durchführbar und relativ selten mit iatrogenen Komplikationen verknüpft. Die Bestimmung der Punktionsstellen für die Thorakozentese und die Perikardiozentese kann durch die klinische Untersuchung oder Thoraxröntgenaufnahmen unterstützt werden, die meisten Tierärzte bevorzugen heute aber eine gezielte Punktion unter Ultraschallkontrolle.
 |
 |
| a | b |
 |
 |
| c | d |
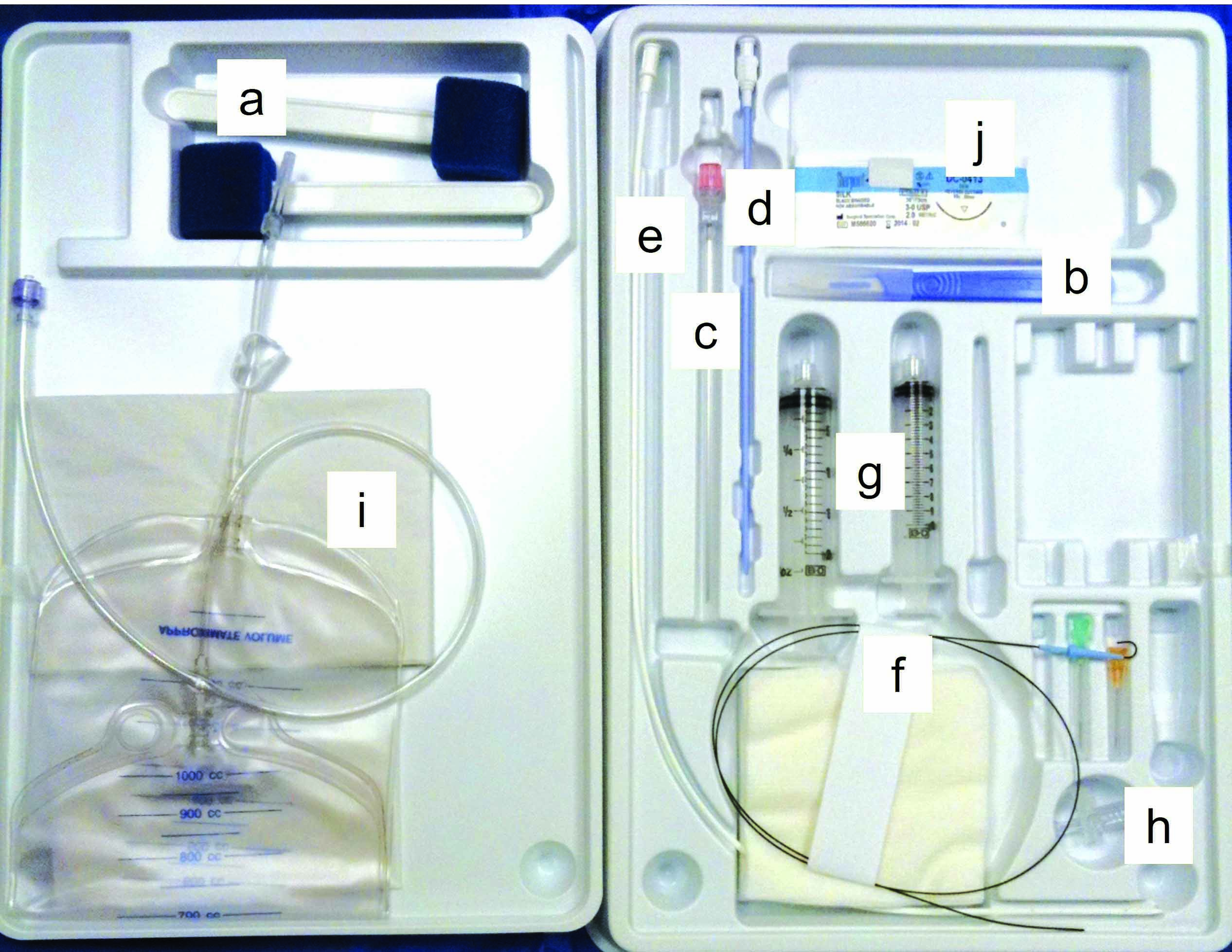
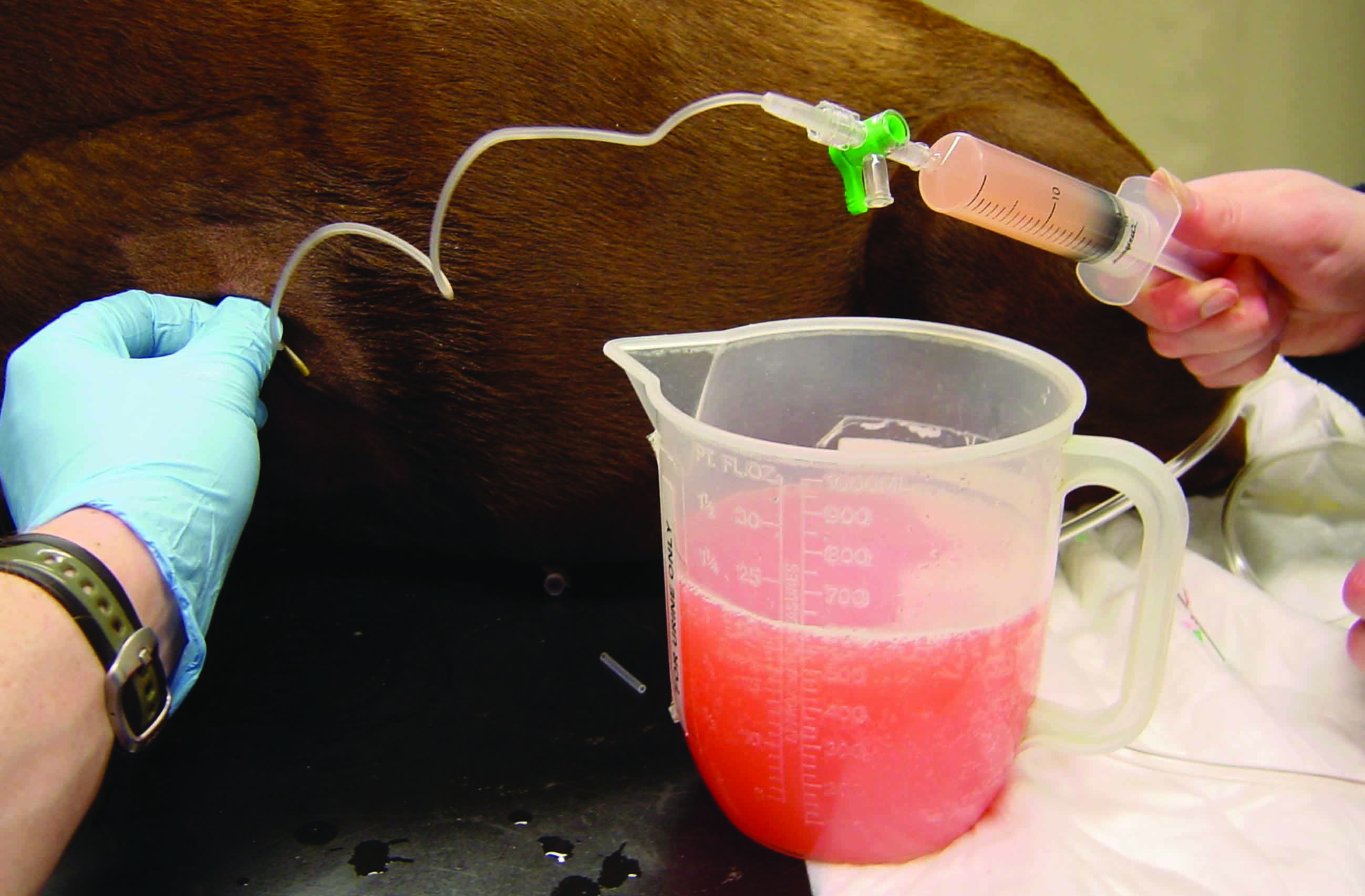
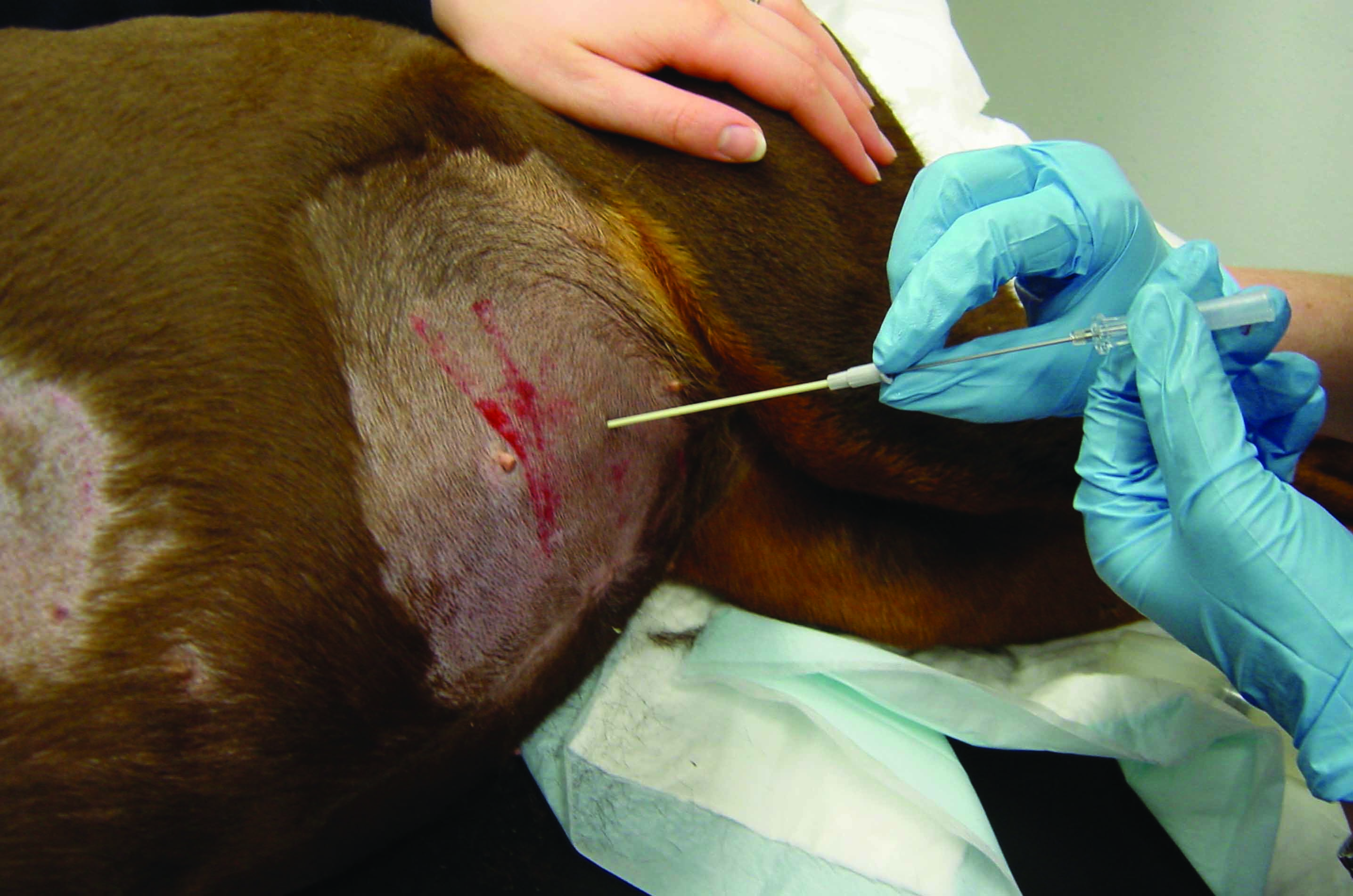
Abbildung 4. Zentese-Equipment und verschiedene Zentesetechniken. (a) Zentese-Set auf Basis der Seldinger Technik (Seldinger-Draht) a: Scrub-Pads für die Hautreinigung; b: Skalpellklinge; c: Nadel; d: Dilatator; e: Katheter; f: Führungsdraht; g: Luer-Lock-Spritzen; h: Dreiwegehahn; i: Sammelbeutel; j: Nahtmaterial. (b) Thorakozentese bei einem Hund mit Pleuraerguss mit Hilfe einer Flügelkanüle; (c) Einsetzen eines präfenestrierten Katheters in das Abdomen zur Entlastung eines hochgradigen Aszites (Abdominozentese); (d) Perikardiozentese mit einem präfenestrierten weichen Katheter. Bei den meisten Perikardergüssen wird eine sero-hämorrhagische Flüssigkeit gewonnen.
© Luca Ferasin
Bei der Thorakozentese wird eine Kanüle im unteren und mittleren Drittel des 7.-8. Interkostalraums in den Pleuraraum eingestochen, und zwar kranial der Rippe, um die entlang des kaudalen Rippenrandes verlaufenden Gefäße und Nerven zu schonen. Aufgrund einer großen mediastinalen Fensterung können die meisten Ergüsse über eine Seite drainiert werden, und in der Regel sind beidseitige Zentesen nicht erforderlich. Der Eingriff sollte unter adäquaten manuellen Zwangsmaßnahmen bei dem in Sternallage positionierten Hunde durchgeführt werden, während der Hund je nach Bedarf weiterhin Sauerstoff bekommt. Die Entnahme der Flüssigkeit erfolgt entweder mit Hilfe eines speziellen Zentese-Sets, einer Flügelkanüle (Butterfly) oder einem intravenösen Katheter, wobei jedes System seine spezifischen Vor- und Nachteile hat. Ein Dreiwegehahn oder ein Einweg-Zenteseventil unterstützt die Entnahme und minimiert die Bewegung. Flügelkanülen eignen sich zum Beispiel gut für kleine Hunde, sie sind bei größeren Rassen aber zu kurz, um eine sichere Insertion und Positionierung im Thorax zu gewährleisten. Bei diesen Patienten kann ein intravenöser Katheter (16 G oder 18 G) eine vollständigere Aspiration der Pleuraflüssigkeit bei höherer Sicherheit gewährleisten. Bei dieser Technik wendet der Autor eine kleine Dosis Lidocain an, um die Beschwerden des Patienten beim Einstechen der Kanüle zu minimieren. Die Nachteile des intravenösen Katheters liegen in der längeren Vorbereitungszeit, insbesondere, wenn Fensterungen durchgeführt werden, aber auch in der Notwendigkeit einer Entlastungsinzision und eines lokalen Nervenblock in der Haut und schließlich in den Schwierigkeiten beim Vorführen des Katheters in den Thorax. Zudem besteht das Risiko einer Fragmentierung des Katheters, die dazu führt, dass ein kleines Stück des Katheters in der Brusthöhle verbleibt. Besondere Vorsicht ist zudem erforderlich beim Zurückziehen des Mandrins, nachdem der Katheter in den Thorax vorgeschoben ist, da hierbei die Gefahr eines Abknickens oder eines Verlustes der richtigen Positionierung in der Brusthöhle besteht 13. Spezifische Zentese-Sets verfügen über einen weichen Führungsdraht, der durch eine scharfe Hohlnadel eingesetzt werden kann, nach korrekter Positionierung an Ort und Stelle gelassen und durch einen vorfenestrierten weichen Katheter ersetzt wird, der dann in die Brusthöhle vorgeschoben wird (Seldinger-Technik). Mit entsprechender Erfahrung funktionieren alle diese Techniken gut, und die Entscheidung hängt letztlich in erster Linie von persönlichen Präferenzen ab. Nach erfolgter Thorakozentese sollten die Atemfrequenz und die Atmungsanstrengung sorgfältig überwacht werden, und eine signifikante Besserung beider Parameter sollte innerhalb von wenigen Minuten festzustellen sein. Ratsam ist aber in jedem Fall eine fortgesetzte Überwachung über die folgenden Stunden, um sicherzustellen, dass kein iatrogener Pneumothorax entstanden ist.
Eine Abdominozentese sollte in Erwägung gezogen werden, wenn ein hochgradiger Aszites Auswirkungen auf die Atmung hat und übermäßige Beschwerden verursacht. Auch hier kann wieder eine Flügelkanüle (bei kleinen Hunden) oder ein fenestrierter Over-the-needle-Katheter eingesetzt werden. Der Autor bevorzugt eine hybride Technik mit Fistelkanülen (auch als Fistelnadeln bezeichnet), die spezifisch designt sind für die Kanülierung des Gefäßzugangs bei Hämodialysepatienten. Fistelkanülen ähneln Flügelkanülen, haben aber einen größeren Außendurchmesser (Gauge), und die Nadel verfügt über ein Seitenloch („black eye“) zur Maximierung des Abflusses vom Zugangspunkt, der wiederum von der Präferenz des durchführenden Tierarztes abhängt. Mit Hilfe einer Ultraschallkontrolle kann man die größte Flüssigkeitstasche auffinden, um die Drainage zu maximieren und eine Punktion abdominaler Organe und größerer Gefäße zu vermeiden.
Perikardergüsse bei Hunden werden häufig durch Herztumore verursacht, in vielen Fällen bleibt die Ätiologie aber unbekannt (idiopathischer Erguss). Eine Perikardiozentese ist erforderlich, wenn die akkumulierte Flüssigkeitsmenge im Perikard ausreicht, um Symptome einer Herzbeuteltamponade hervorzurufen, die in der Regel mit einem Kollaps der rechtsatrialen Wand einhergehen. Für die Perikardiozentese wird der Hund in Sternallage oder in der linken Seitenlage positioniert, abhängig von seinem Verhalten, seinem Sedierungsgrad und den Präferenzen des ausführenden Tierarztes. Die optimale Stelle für die Perikardiozentese liegt im typischen Fall im 4. oder 5. rechtsseitigen Interkostalraum und am oder unmittelbar oberhalb des kostochondralen Übergangs. Die ideale Insertionsstelle für die Kanüle wird in der Regel aber mittels Ultraschall bestimmt. Auch hier stehen wieder verschiedene Methoden zur Verfügung, und der Autor bevorzugt die Anwendung spezifischer Perikardiozentese-Sets mit präfenestrierten, weichen Kathetern, die nach Lokalanästhesie mittels Seldinger-Technik eingesetzt werden. Mit Hilfe eines kontinuierlichen EKGs wird der Patient auf Arrhythmien überwacht, die durch die Kanüle oder den Katheter induziert werden könnten. Bei korrekter Durchführung ist die Komplikationsrate gering, die Risiken sollten aber stets im Vorfeld des Eingriffes mit den Besitzern besprochen werden. Die Anwendung von Diuretika bei Patienten mit Perikardergüssen wird oft nicht empfohlen, da diese Arzneimittel zu einer weiteren Abnahme der bereits reduzierten kardialen Vorlast führen können. Allerdings kann es sich bei einem Perikarderguss auch um die Folge einer rechtsseitigen Herzinsuffizienz handeln. In diesen Fällen haben die Flüssigkeitsansammlungen in der Regel aber eher geringe Volumina und gehen oft allein mit Diuretika zurück.
Luca Ferasin
Bei Menschen mit akutem Lungenödem können positive Inotropika die Resolution einer akuten Herzinsuffizienz unabhängig von der Ätiologie unterstützen, da sie in der Lage sind, die Myokardfunktion zu verbessern. Pimobendan wird zunehmend häufig in der Behandlung der akuten Herzinsuffizienz beim Hund eingesetzt. Der Grund hierfür liegt im dualen Wirkungsmechanismus, nämlich der Calciumsensibilisierung (verbessert die Kontraktilität mit minimalen Effekten auf den myokardialen Sauerstoffverbrauch) und Phosphodiesterase-Hemmung (fördert die periphere Vasodilatation). Eine inzwischen in vielen Ländern erhältliche Darreichungsform zur Injektion kann bei Hunden mit akuter Herzinsuffizienz eingesetzt werden, insbesondere bei linksventrikulärer systolischer Dysfunktion, signifikantem Pleuraerguss, Niereninsuffizienz oder hochgradigem refraktärem Lungenödem. Dobutamin ist ein adrenerges positives Inotropikum mit primär Beta-1-Rezeptor-Effekten und kann ebenfalls bei Hunden mit akut dekompensierter Herzinsuffizienz, gekennzeichnet durch ein niedriges Herzzeitvolumen, in Erwägung gezogen werden. Insbesondere bei erstmaligen Herzinsuffizienzpatienten mit systolischer Dysfunktion sollte eine intravenöse Verabreichung in Betracht gezogen werden. Die Dosierung liegt zwischen 1-10 µg/kg/ Minute per Dauertropfinfusion, wobei man mit einer niedrigen Dosis beginnt und diese unter stetiger Überwachung des Blutdrucks und des EKGs auftitriert, da Hypotonie und Tachyarrhythmien die Hauptnebenwirkungen sind 7.
Arzneistoffe aus der Gruppe der Nitrate (z. B. Nitroglycerin, Natriumnitroprussid) fördern die arterielle und venöse Dilatation und können in Erwägung gezogen werden, um die Nachlast zu reduzieren und das Herzzeitvolumen zu verbessern, da die Nachlast bei Herzinsuffizienz aufgrund der Upregulation des sympathischen Nervensystems und der Aktivierung des Renin-Angiotensin-Aldosteron-Systems (RAAS) oft erhöht ist. Nitroglycerin hat einen stark erweiternden Effekt auf große Arterien (einschließlich Koronararterien) und Venen, aber eine geringere Wirkung auf kleinere Arteriolen. Erhältlich ist Nitroglycerin in verschiedenen Darreichungsformen, in der Kleintiermedizin wird jedoch am häufigsten eine 2 %-ige Salbe eingesetzt, die im Allgemeinen topisch appliziert wird in Verbindung mit Diuretika zur akuten Behandlung bei hochgradiger Herzinsuffizienz, mit dem Ziel, die Vorlast weiter zu reduzieren. Natriumnitroprussid ist ein potenter venöser und arterieller Dilatator, der sowohl die systemischen als auch die pulmonalen Gefäße weit stellt, aber auch eine ausgeprägte Hypotonie hervorrufen kann. Empfohlen wird eine initial niedrige Dosierung (0,1-0,2 µg/kg/Min), mit nachfolgender Auftitrierung unter stetiger Überwachung des Blutdrucks, wobei ein mittlerer Blutdruck von 70 mmHg oder ein systolischer Blutdruck von 90-100 mmHg angestrebt wird 8. Um das Risiko der Entstehung einer hochgradigen Hypotonie zu senken, ist eine kontinuierliche arterielle Blutdruckmessung ratsam. Bei Patienten ohne Hypotonie scheint die Anwendung von Nitraten sicher und wirksam zu sein, und bei Patienten mit akuter Herzinsuffizienz zu verbesserten klinischen Symptomen und einer reduzierten Mortalität beizutragen.
Antiarrhythmika sollten bei Hunden mit Herzinsuffizienz stets mit Vorsicht eingesetzt werden. In den meisten Fällen werden eine wirksame Kontrolle der Kongestion und die Verbesserung des Herzzeitvolumens auch auf indirektem Weg zu einer Verbesserung der Arrhythmie führen. Geringgradige Arrhythmien werden bei diesen Patienten deshalb in der Regel nicht gezielt behandelt. Eine spezifische antiarrhythmische Behandlung ist aber dann angezeigt, wenn signifikante supraventrikuläre oder ventrikuläre Tachyarrhythmien vorliegen. Denn zum einen wirkt sich eine schnelle Herzfrequenz negativ auf das Herzzeitvolumen aus, und ein weiteres größeres Problem sind Tachykardie-induzierte Myokardschäden (Tachykardiomyopathie) als mögliche Folgen einer über längere Zeit anhaltenden hohen Herzfrequenz, wie sie bekanntermaßen bei Patienten mit supraventrikulären oder ventrikulären Tachyarrhythmien auftritt.
Zur Verbesserung des Herzzeitvolumens und zur Senkung des Risikos der Entstehung einer Tachykardiomyopathie bei hochfrequentem Vorhofflimmern (z. B. ventrikuläre Response-Rate > 180 bpm) empfiehlt der Autor eine medikamentöse Frequenzkontrolle mit einer Kombination von Digoxin und Diltiazem. Digoxin wird in einer Dosierung von 0,003-0,005 (maximal) mg/kg PO zweimal täglich verabreicht mit dem Ziel, die geringste wirksame Dosis einzusetzen, und nicht etwa die höchste Dosis ohne Nebenwirkungen (wie dies in der Vergangenheit allgemein empfohlen wurde). Extrem wichtig ist es, 3-5 Tage nach Behandlungsbeginn und immer 6-8 Stunden nach der Tabletteneingabe den Digoxinspiegel im Serum zu bestimmen (Talspiegel). Die aktuell befürwortete therapeutische Zielkonzentration im Serum liegt bei 0,5-1,2 ng/ml (0,65-1,53 nmol/l), und damit wahrscheinlich niedriger als vielfach in der einschlägigen Literatur beschrieben. Diltiazem kann in einer Dosierung von 2-5 mg/kg alle 12 Stunden in einer Retard-Formulierung in Kombination mit Digoxin verabreicht werden. Die Wirksamkeit der Behandlung eines Vorhofflimmerns sollte in regelmäßigen Abschnitten überwacht werden, am besten nach 5-7 Tagen und mittels ambulantem 24-Stunden-Holter-EKG (mittlere tägliche Zielfrequenz 100-120 bpm) 25. Steht ein Holter-EKG nicht zur Verfügung, wird eine Überwachung mittels Standard-EKG (Zielfrequenz etwa 130-150 bpm) 5-7 Tage nach Beginn der antiarrhythmischen Therapie und im Anschluss daran alle 3-6 Monate empfohlen.
Wenn eine schnelle und anhaltende ventrikuläre Tachykardie festgestellt wird, sollte die Gabe von Lidocain (2 mg/kg per Bolus IV über 1 Minute) in Erwägung gezogen werden, gefolgt von einer Gabe per Dauertropfinfusion (0,025-0,1 mg/kg/Min.) unter ständiger Überwachung auf potenzielle Nebenwirkungen wie Depression, Anfälle, faszikuläre Muskelzuckungen, Erbrechen, Bradykardie und Hypotonie. Sind solche unerwünschten Reaktionen hochgradiger Natur, sollte das Lidocain reduziert oder vollständig abgesetzt werden.
Die Möglichkeiten weiterer antiarrhythmischer Interventionen sollten stets sehr sorgfältig abgewogen werden. So könnte zum Beispiel die Induzierung einer Beta-Blockade (z. B. Propanolol, Atenolol, Sotalol) bei Hunden mit akuter Herzinsuffizienz schädliche Auswirkungen haben und wird deshalb nicht empfohlen.
In einigen hochgradigen Fällen einer akuten Herzinsuffizienz – gekennzeichnet durch eine gegenüber medikamentösen Behandlungen refraktären Ermüdung der Atmungsmuskulatur- können eine Intubation und eine mechanische Beatmung als lebensrettende Maßnahmen erforderlich sein. Die Diagnose einer Ermüdung der Atmungsmuskulatur erfolgt im Allgemeinen auf der Grundlage eines gleichzeitigen Vorhandenseins von herabgesetzter Atemfrequenz, Hyperkapnie und vermindertem Bewusstsein. Bei diesen Hunden unterstützt eine mechanische Beatmung das Atmungssystem und erhöht die Sicherheit für weitere diagnostische Maßnahmen, das Verfahren ist aber durchaus kostspielig und erfordert intensive Pflegemaßnahmen, ein spezielles Beatmungsequipment und natürlich die entsprechende Expertise. Bei der Entscheidung für eine mechanische Beatmung müssen also viele verschiedene Aspekte ins Kalkül gezogen werden, wie zum Beispiel die Prognose hinsichtlich einer sinnvollen Erholung des Patienten, das Vorhandensein des erforderlichen Equipments und der notwendigen Expertise, sowie die finanzielle Bereitschaft und die Erwartungen des Besitzers 13.
Atemfrequenz, Atmungsanstrengung und die allgemeine Vitalität sind die wichtigsten Parameter bei der Überwachung eines Hundes mit akuter Herzinsuffizienz. Der Zustand eines Hundes mit einem hochgradigen kardiogenen Lungenödem sollte sich nach Beginn der diuretischen Therapie innerhalb eines Zeitraumes von wenigen Stunden bis zu einem Tag bessern. Wenn nach einer initialen Gabe von Furosemid innerhalb von einigen Stunden keine Besserung der Atemfrequenz und der Atmungsanstrengung zu verzeichnen ist, wird zunächst eine wiederholte Gabe der Dosis empfohlen. Sobald sich die Atemfrequenz normalisiert hat und die Sauerstoffsupplementierung beendet ist, sollte eine entsprechende Titrierung der Furosemiddosis und der Applikationshäufigkeit erfolgen. Wenn der klinische Zustand auch nach Reduzierung der Dosis des injizierbaren Furosemid stabil bleibt, sollte der Patient vor der Entlassung auf orales Furosemid (oder Torasemid) umgestellt werden. Zu empfehlen sind darüber hinaus regelmäßige Messungen des Blutdrucks alle 4-6 Stunden während der Dauer des stationären Aufenthaltes, insbesondere, wenn eine adjunktive Vasodilatatorentherapie durchgeführt wird. Auch die Nierenparameter und die Elektrolyte sollten im Idealfall vor Behandlungsbeginn und danach erneut einige Tage später bestimmt werden. Im Allgemeinen sprechen Hunde nach einer erstmaligen Episode einer tatsächlich dekompensierten Herzinsuffizienz erfolgreich auf die Behandlung an und erreichen geschätzte Überlebensraten bis zur Entlassung von bis zu 80 % 26.
Ein wichtiger und oft übersehener Teil des erfolgreichen Notfallmanagements bei Herzinsuffizienz ist die offene Kommunikation mit dem Hundebesitzer darüber, ob seine emotionalen, praktischen und finanziellen Möglichkeiten ausreichen, um eine oftmals belastende Langzeitbehandlung seines Tieres zu bewältigen. Gute Praxis ist es ferner, den Besitzer einige Tage nach der Entlassung des Patienten zu kontaktieren, um sich nach dem Zustand des Hundes zu erkundigen und eine klinische Nachuntersuchung in der Praxis/Klinik nach etwa 1-2 Wochen anzuberaumen, je nach den individuellen Umständen.
|
Danksagung
Der Autor dankt Dr. Heidi Ferasin für ihren Beitrag zur Behandlung einiger der hier beschriebenen klinischen Fälle und für ihre unschätzbar wertvolle Unterstützung beim Verfassen dieses Artikels.
|
Heidenreich PA, Bozkurt B, Aguilar D, et al. 2022 AHA/ACC/HFSA Guidelines for the Management of Heart Failure: Executive Summary. J. Am. Coll. Cardiol. 2022;79(17):1757-1780. Epub 20220401. DOI: 10.1016/j.jacc.2021.12.011. PubMed PMID: 35379504.
Ferasin L, Crews L, Biller DS, et al. Risk factors for coughing in dogs with naturally acquired myxomatous mitral valve disease. J. Vet. Intern. Med. 2013;27(2):286-292. Epub 20130209. DOI: 10.1111/jvim.12039. PubMed PMID: 23398050.
Ferasin L, Linney C. Coughing in dogs: what is the evidence for and against a cardiac cough? J. Small Anim. Pract. 2019;60(3):139-145. Epub 20190116. DOI: 10.1111/jsap.12976. PubMed PMID: 30652329.
Ljungvall I, Rishniw M, Porciello F, et al. Murmur intensity in small-breed dogs with myxomatous mitral valve disease reflects disease severity. J. Small Anim. Pract. 2014;55(11):545-550. Epub 20140912. DOI: 10.1111/jsap.12265. PubMed PMID: 25213440.
Ferasin L. Coughing. In; Textbook of Veterinary Internal Medicine. Ettinger SJ, Feldman EC, (eds.) 8th ed. St. Louis, MI: Saunders; 2016;107-110.
Chan SHH. Reinstatement of respiratory sinus arrhythmia as a therapeutic target of cardiac pacing for the management of heart failure. J. Physiol. 2020;598(3):433-434. Epub 20200115. DOI: 10.1113/JP279261. PubMed PMID: 31805609.
DeFrancesco TC. Management of cardiac emergencies in small animals. Vet. Clin. North Am. Small Anim. Pract. 2013;43(4):817-842. DOI: 10.1016/j.cvsm.2013.03.012. PubMed PMID: 23747262.
Tse YC, Rush JE, Cunningham SM, et al. Evaluation of a training course in focused echocardiography for noncardiology house officers. J. Vet. Emerg. Crit Care (San Antonio). 2013;23(3):268-273. Epub 20130506. DOI: 10.1111/vec.12056. PubMed PMID: 23647602.
Borgarelli M, Ferasin L, Lamb K, et al. DELay of Appearance of sYmptoms of Canine Degenerative Mitral Valve Disease Treated with Spironolactone and Benazepril: the DELAY Study. J. Vet. Cardiol. 2020;27:34-53. Epub 20200110. DOI: 10.1016/j.jvc.2019.12.002. PubMed PMID: 32032923.
DeFrancesco TC, Ward JL. Focused canine cardiac ultrasound. Vet. Clin. North Am. Small Anim. Pract. 2021;51(6):1203-1216. Epub 20210909. DOI: 10.1016/j.cvsm.2021.07.005. PubMed PMID: 34511294.
Taylor A, Anjum F, O’Rourke MC. Thoracic and lung ultrasound. StatPearls. https://www.ncbi.nlm.nih.gov/books/NBK500013/ accessed 15/09/22
Dietrich CF, Mathis G, Blaivas M, et al. Lung B-line artefacts and their use. J. Thorac. Dis. 2016;8(6):1356-1365. DOI: 10.21037/jtd.2016.04.55. PubMed PMID: 27293860; PubMed Central PMCID: PMC4885976.
Ferasin L, DeFrancesco T. Management of acute heart failure in cats. J. Vet. Cardiol. 2015;17 Suppl 1:S173-189. DOI: 10.1016/j.jvc.2015.09.007. PubMed PMID: 26776576.
Boswood A, Haggstrom J, Gordon SG, et al. Effect of pimobendan in dogs with preclinical myxomatous mitral valve disease and cardiomegaly: the EPIC Study – a randomized clinical trial. J. Vet. Intern. Med. 2016;30(6):1765-1779. Epub 20160928. DOI: 10.1111/jvim.14586. PubMed PMID: 27678080; PubMed Central PMCID: PMC5115200.
Lee D, Yun T, Koo Y, et al. Change of vertebral left atrial size in dogs with preclinical myxomatous mitral valve disease prior to the onset of congestive heart failure. J. Vet. Cardiol. 2022;42:23-33. Epub 20220511. DOI: 10.1016/j.jvc.2022.05.003. PubMed PMID: 35675727.
Crane SD, Elliott MW, Gilligan P, et al. Randomised controlled comparison of continuous positive airways pressure, bilevel non-invasive ventilation, and standard treatment in emergency department patients with acute cardiogenic pulmonary oedema. Emerg. Med. J. 2004;21(2):155-161. DOI: 10.1136/emj.2003.005413. PubMed PMID: 14988338; PubMed Central PMCID: PMC1726258.
Briganti A, Melanie P, Portela D, et al. Continuous positive airway pressure administered via face mask in tranquilized dogs. J. Vet. Emerg. Crit. Care (San Antonio). 2010;20(5):503-508. Epub 20100929. DOI: 10.1111/j.1476-4431.2010.00579.x. PubMed PMID: 20955301.
Staffieri F, Crovace A, De Monte V, et al. Noninvasive continuous positive airway pressure delivered using a pediatric helmet in dogs recovering from general anesthesia. J. Vet. Emerg. Crit. Care (San Antonio). 2014;24(5):578-585. Epub 20140814. DOI: 10.1111/vec.12210. PubMed PMID: 25123478.
Pouzot-Nevoret C, Hocine L, Negre J, et al. Prospective pilot study for evaluation of high-flow oxygen therapy in dyspnoeic dogs: the HOT-DOG study. J. Small Anim. Pract. 2019;60(11):656-662. Epub 20190716. DOI: 10.1111/jsap.13058. PubMed PMID: 31313305.
Felker GM, O’Connor CM, Braunwald E. Heart Failure Clinical Research Network I. Loop diuretics in acute decompensated heart failure: necessary? Evil? A necessary evil? Circ. Heart Fail. 2009;2(1):56-62. DOI: 10.1161/CIRCHEARTFAILURE.108.821785. PubMed PMID: 19750134; PubMed Central PMCID: PMC2742422.
Martens P, Mullens W. How to tackle congestion in acute heart failure. Korean J. Intern. Med. 2018;33(3):462-473. Epub 20180411. DOI: 10.3904/kjim.2017.355. PubMed PMID: 29627971; PubMed Central PMCID: PMC5943665.
Boswood A, Murphy A. The effect of heart disease, heart failure and diuresis on selected laboratory and electrocardiographic parameters in dogs. J. Vet. Cardiol. 2006;8(1):1-9. Epub 20060427. DOI: 10.1016/j.jvc.2005.12.001. PubMed PMID: 19083331.
Adin DB, Taylor AW, Hill RC, et al. Intermittent bolus injection versus continuous infusion of furosemide in normal adult greyhound dogs. J. Vet. Intern. Med. 2003;17(5):632-636. DOI: 10.1111/j.1939-1676.2003.tb02493.x. PubMed PMID: 14529128.
Ohad DG, Segev Y, Kelmer E, et al. Constant rate infusion vs. intermittent bolus administration of IV furosemide in 100 pets with acute left-sided congestive heart failure: A retrospective study. Vet. J. 2018;238:70-75. Epub 20180729. DOI: 10.1016/j.tvjl.2018.07.001. PubMed PMID: 30103918.
Gelzer AR, Kraus MS, Rishniw M, et al. Combination therapy with digoxin and diltiazem controls ventricular rate in chronic atrial fibrillation in dogs better than digoxin or diltiazem monotherapy: a randomized crossover study in 18 dogs. J. Vet. Intern. Med. 2009;23(3):499-508. DOI: 10.1111/j.1939-1676.2009.0301.x. PubMed PMID: 19645836.
Goutal CM, Keir I, Kenney S, et al. Evaluation of acute congestive heart failure in dogs and cats: 145 cases (2007-2008). J. Vet. Emerg. Crit. Care (San Antonio). 2010;20(3):330-337. DOI: 10.1111/j.1476-4431.2010.00524.x. PubMed PMID: 20636986.
Luca Ferasin
Dr. Ferasin schloss sein Tiermedizinstudium im Jahr 1992 mit Auszeichnung an der Universität Bologna (Italien) ab und arbeitete über drei Jahre in der endokrinologischen Forschung am BBSRC Institute in Cambridge, wo er 1996 promovierte (PhD). Mehr lesen
Denken Sie darüber nach, ein Internship in den USA zu absolvieren? Dieser Artikel bietet eine kurze Orientierung und beleuchtet Vor- und Nachteile.
Die Verordnung intravenöser Flüssigkeiten für Katzen ist nicht so unkompliziert wie dies auf den ersten Blick erscheinen mag; dieser Artikel bietet einen umfassenden Überblick über das aktuelle Wissen.
Sepsis ist ein medizinischer Notfall bei Hunden; Schnelles Erkennen und proaktives Intervenieren sind die Voraussetzungen für ein positives Outcome.
Was tun Sie, wenn Ihnen in der Notfallsprechstunde ein kritischer Diabetes-Patient vorgestellt wird? Dieser Artikel liefert eine Schritt-für-Schritt-Anleitung, um optimale Ergebnisse zu erzielen.
