Pruebas diagnósticas – vómitos crónicos
En gatos con vómitos crónicos +/- diarrea, pero que por lo demás, presentan un buen estado sistémico, se debería considerar la administración de una dieta de eliminación y la realización de pruebas de diagnóstico básicas (por ejemplo, parasitología fecal) antes de realizar un estudio más exhaustivo. Por el contrario, en gatos en los que además se observa una pérdida de peso significativa o mal estado sistémico es necesaria una evaluación más exhaustiva (ver más adelante).
Al igual que en el caso de los vómitos agudos, en el diagnóstico diferencial de los vómitos crónicos se incluyen varios trastornos GI y extra-GI (Tabla 2). La realización de pruebas de laboratorio más detalladas (hemograma, bioquímica, tiroxina total, análisis de orina, parasitología fecal y otras pruebas de patógenos fecales [p. ej., PCR]) se considera un paso del procedimiento diagnóstico inicial, relativamente no invasivo, que puede ayudar a descartar trastornos extra-GI frecuentes. En la mayoría de los casos es recomendable tomar más muestras de sangre para poder utilizarlas después en caso de necesitar pruebas de laboratorio adicionales, como, por ejemplo, pruebas de la función pancreática y/o intestinal (fPLI, fTLI, cobalamina sérica), de enfermedades infecciosas (p.ej., toxoplasmosis, coronavirus felino (FCoV)) y pruebas de la función hepática (ácidos biliares basales). El diagnóstico de pancreatitis felina crónica puede ser especialmente difícil, ya que los signos clínicos suelen ser inespecíficos y la fPLI puede ser normal o estar ligeramente aumentada. Dependiendo de otros hallazgos clínicos, el veterinario también puede considerar la realización de otras pruebas de laboratorio (p.ej., sangre en citrato para comprobar los tiempos de coagulación en casos de enfermedad hepatobiliar o calcio iónico si se sospecha una neoplasia).
Tabla 2. Diagnósticos diferenciales del vómito crónico en el gato.
OBEH = obstrucción biliar extrahepática, FCoV = coronavirus felino, PIF = peritonitis infecciosa felina, GI = gastrointestinal, FGESF = fibroplasia esclerosante eosinofílica gastrointestinal felina, LABG = linfoma alimentario de bajo grado.
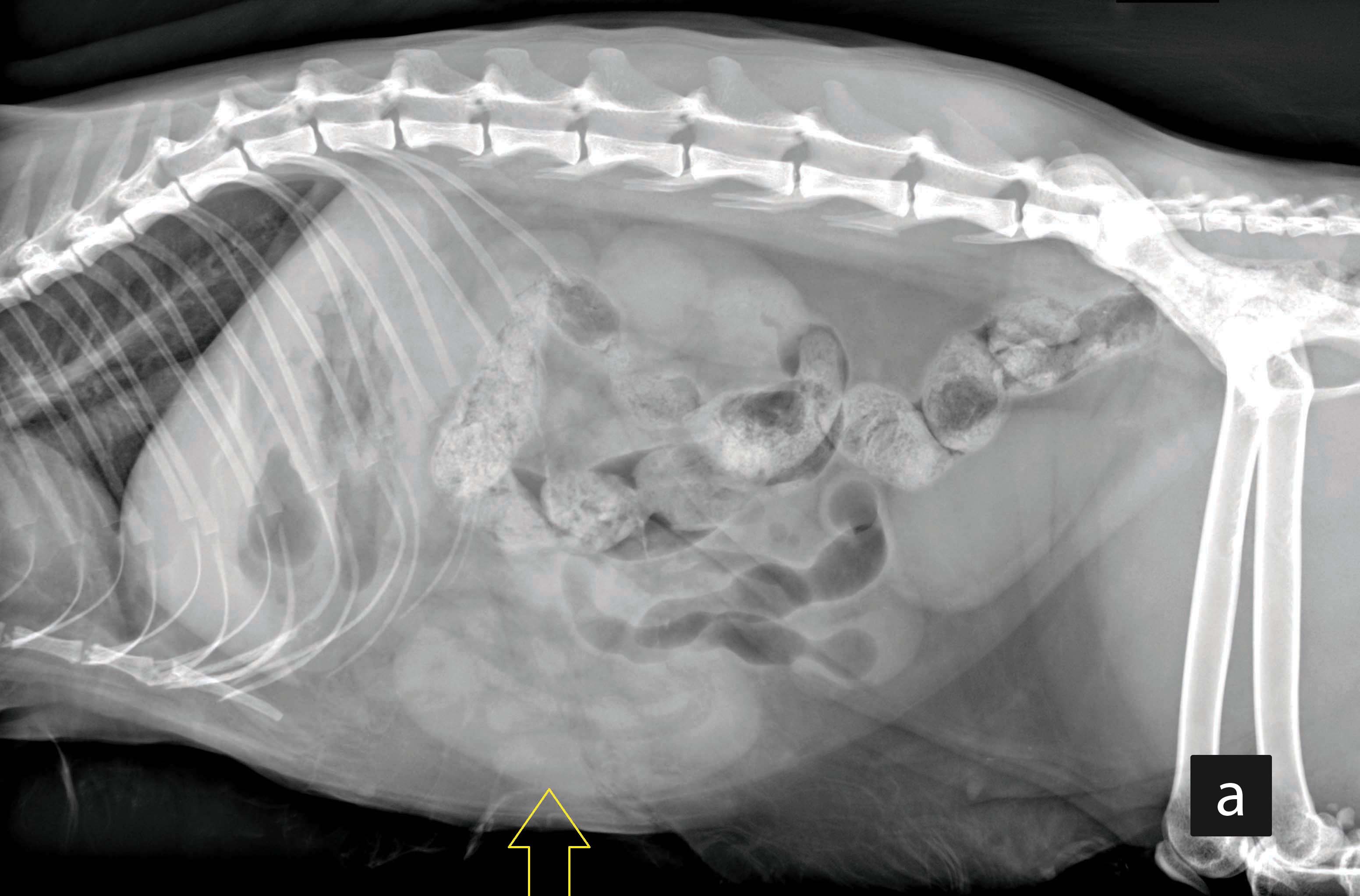
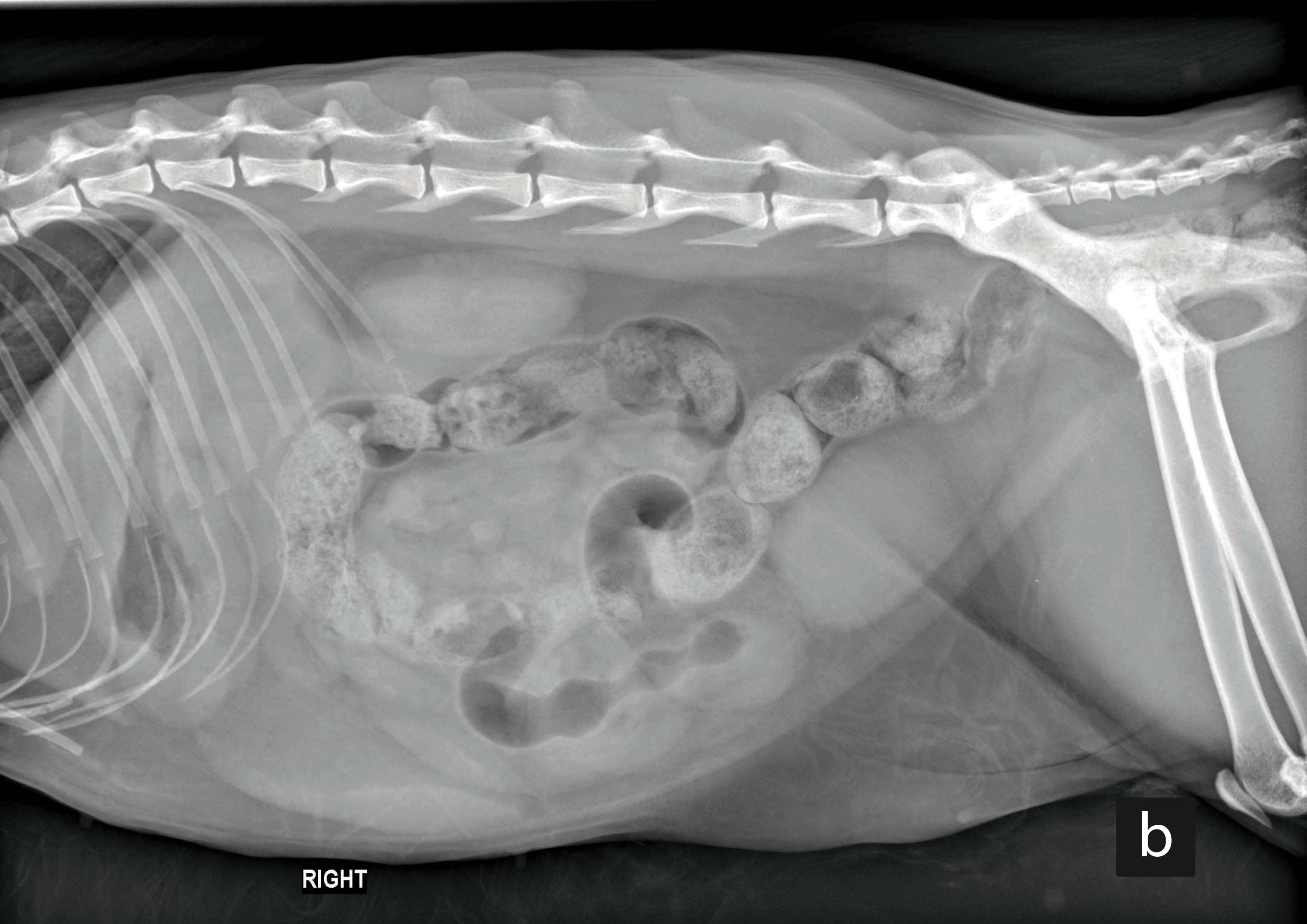
La ecografía es la prueba de diagnóstico por imagen preferida, sobre todo en manos expertas, ya que proporciona información útil sobre el tamaño y la estructura de los órganos intraabdominales. Inicialmente, se puede considerar la realización de radiografías simples abdominales, pero no son sensibles para el diagnóstico de pancreatitis, colecistitis/colangitis y no permiten evaluar los cambios en la pared GI compatibles con inflamación/EII o con triaditis (la combinación de las tres afecciones) o identificar una neoplasia GI difusa. En las radiografías solo se pueden visualizar masas abdominales a partir de cierto tamaño y es raro identificar su origen. La ecografía es la prueba que puede proporcionar una evaluación más detallada de los cambios en la pared GI (en el grosor y la estructura, en donde la pérdida de estratificación hace sospechar una neoplasia) y de los ganglios linfáticos abdominales (tamaño y ecogenicidad). Un aumento de la ecogenicidad de determinadas capas del intestino (p.ej., la mucosa) puede indicar cambios inflamatorios o neoplásicos o, en raras ocasiones, una linfangiectasia. El engrosamiento de la capa muscular se suele observar en gatos con EII, pero este hallazgo también se puede encontrar en gatos sanos. Con la experiencia adecuada, se puede realizar una evaluación fiable del páncreas, pero la sensibilidad de la ecografía para la pancreatitis crónica es escasa y el páncreas puede verse completamente normal 4. La ecografía también proporciona información sobre el origen y la arquitectura interna de cualquier masa, pero hay que recordar que, en algunos gatos con afecciones GI primarias difusas como la ERD, la EII o incluso el LABG, los hallazgos de la evaluación pueden ser completamente normales, por lo que una ecografía “normal” no descarta una enfermedad GI primaria.
Muchas veces, al realizar la evaluación ecográfica, hay que valorar la posibilidad de obtener muestras de las estructuras anormales mediante técnicas mínimamente invasivas (por ej., PAAF), por lo que lo ideal es hablarlo de antemano con los cuidadores. La PAAF está principalmente indicada para diferenciar entre procesos inflamatorios y neoplásicos y, aunque no siempre es una prueba diagnóstica, es fácil de realizar, no requiere un equipo especializado, puede hacerse bajo sedación y la morbilidad asociada es extremadamente baja. Al igual que en la enfermedad hepatobiliar aguda, también se debe considerar la realización de una colecistocentesis cuando se sospechen enfermedades hepatobiliares crónicas, en las que los hallazgos ecográficos pueden ser más sutiles. Si el resultado de la citología no es diagnóstico se puede obtener otra muestra (aparte de las muestras de bilis), o realizar una biopsia del órgano afectado, p. ej., una biopsia con trucut, laparoscópica o quirúrgica del hígado o una biopsia con punch de la mucosa GI.
Particularmente, cuando solo se observa una masa abdominal (+/- ganglios linfáticos aumentados de tamaño), la ecografía y la biopsia pueden ayudar a diferenciar una neoplasia de otros diagnósticos posibles; incluyendo granulomas de origen fúngico o por peritonitis infecciosa felina (PIF), enfermedades por micobacterias o, si la neoplasia se localiza en el intestino, fibroplasia esclerosante eosinofílica gastrointestinal felina (FGESF) 8. La PAAF también es útil en la caracterización de las neoplasias dentro o fuera del tracto GI, aunque la exfoliación de algunos tumores (linfoma, adenocarcinoma, mastocitomas) es mejor que la de otros (tumores del estroma gastrointestinal (GIST), leiomioma o -sarcoma). En algunos tipos de cánceres más frecuentes, la PAAF también puede ser una herramienta útil para la estadificación completa (evaluación de la metástasis en el hígado, bazo, ganglios linfáticos u otros órganos).
Por último, en raras ocasiones es necesaria la tomografía computarizada (TC) para el diagnóstico de una enfermedad abdominal primaria que causa vómitos (crónicos). Sin embargo, puede ser útil en el caso de torsiones mesentéricas (sumamente raras en los gatos), anomalías vasculares (shunts portosistémicos) o para evaluar grandes masas abdominales antes de su extirpación quirúrgica (para comprobar la invasión de las estructuras adyacentes, incluyendo los vasos, la formación de trombos, etc.).
Biopsia GI
En gatos con vómitos crónicos, +/- diarrea, +/- pérdida de peso, pero por lo demás, sin hallazgos específicos en la investigación diagnóstica los dos diagnósticos diferenciales principales son la EII y el LABG 1,9, ya que desgraciadamente ambas afecciones pueden parecer idénticas. De ahí que la biopsia muchas veces sea el único método que permite diferenciar entre ambas con algún nivel de confianza; se puede obtener una muestra de la mucosa durante la endoscopia o una muestra de espesor completo si la biopsia es quirúrgica. Ambos métodos tienen ventajas e inconvenientes (Tabla 3), pero la precisión diagnóstica también puede depender del método utilizado. Por ejemplo, se ha sugerido que las biopsias de espesor completo del duodeno son más precisas que las biopsias endoscópicas para diferenciar la EII del LABG 10.
Tabla 3. Ventajas e inconvenientes de las biopsias gastrointestinales endoscópicas y quirúrgicas.
Las directrices actuales recomiendan obtener un mínimo de seis muestras de cada sección del tracto GI felino en las biopsias endoscópicas 11, aunque la mayoría de los veterinarios toman al menos 8-15 muestras de cada segmento, ya que cabe esperar que la calidad de algunas de ellas no sea óptima. También es importante el envío y el procesamiento de las muestras 12, lo que puede depender de cada laboratorio/anatomopatólogo en concreto. En un estudio reciente se encontró que las muestras GI bien montadas y orientadas eran superiores a las biopsias que flotaban libres en formol 12.
Por lo tanto, a la hora de decidir el método de biopsia para cada caso se debe tener en cuenta si se sospecha más una enfermedad específica o una combinación de enfermedades. Por ejemplo, si se sospecha una enfermedad hepatobiliar y/o pancreática junto con una enteropatía crónica, podría ser más adecuado, tanto desde el punto de vista clínico como práctico, tomar muestras de los tres órganos mediante biopsias quirúrgicas, en lugar de solo del intestino mediante biopsia endoscópica. En última instancia también se deben considerar el coste, la invasividad y los riesgos potenciales de la técnica, así como las preferencias del cuidador.
La histopatología, aunque sigue siendo la prueba de referencia para diferenciar la EII del LABG, tiene limitaciones, sobre todo en cuanto a la sensibilidad y la especificidad 1,9. Esto probablemente se deba al hecho de que, a diferencia de la mayoría de los perros con linfoma, en el gato, el LABG es la continuación de la EII de larga evolución, produciéndose una transición de inflamación a neoplasia en una escala móvil, lo que a veces dificulta el diagnóstico. Además, a pesar de la disponibilidad de patrones histopatológicos 11, parece complicado diferenciar tanto la EII como el LABG del tejido sano. Recientemente, en un estudio ciego, 12/20 biopsias duodenales de gatos supuestamente sanos se clasificaron como LABG, pero solo 3 gatos desarrollaron signos GI tras realizar un seguimiento de 709 días como media 13. Cuando las observaciones clínicas y el diagnóstico histopatológico no parecen coincidir, los autores recomiendan contactar con el anatomopatólogo implicado para hablar sobre lo que se podría hacer para avanzar en el diagnóstico. Esto puede incluir la realización de pruebas avanzadas de inmunohistoquímica o pruebas de clonalidad, pero también tienen limitaciones 9,14; por ejemplo, en un estudio se encontró que el 40% de los gatos con EII presentaban monoclonalidad en las biopsias GI 14.
Por lo tanto, establecer un diagnóstico de EII o de LABG sigue siendo un reto, ya que los signos clínicos, los resultados de laboratorio, los hallazgos de las pruebas de imagen, la histología, la inmunohistoquímica y las características de clonalidad se pueden solapar entre sí 1,9,14. Existen otros tipos de linfoma alimentario, incluyendo el linfoma de grado intermedio/alto, el linfoma granular de células grandes o el epiteliotropo, que se presentan con mayor frecuencia como una o varias masas intestinales focales caracterizadas por un inmunofenotipo de células B o T 15,16. Se suelen diagnosticar con pruebas menos invasivas como la evaluación de la citología o la citometría de flujo mediante PAAF 15,16.