Test diagnostici: il vomito cronico
Nei gatti con vomito cronico +/- diarrea, ma comunque in buona salute a livello sistemico, prima di accertamenti diagnostici più completi è necessario considerare una dieta ex-adiuvantibus e test diagnostici minimi (per esempio la parassitologia fecale). Al contrario, i gatti con ulteriore perdita di peso significativa, o che hanno un malessere sistemico, richiedono una valutazione più approfondita (vedere di seguito).
Come per il vomito acuto, le diagnosi differenziali per il vomito cronico includono varie condizioni GI ed extra-GI (Tabella 2). Indagini di laboratorio complete (CBC, profilo biochimico serico, tiroxina totale, analisi dell’urina, parassitologia fecale e altri test sui patogeni fecali [ad es. tramite PCR]) sono considerate passi diagnostici iniziali relativamente non invasivi che possono aiutare a escludere i disturbi extra-GI comuni. Nella maggior parte dei casi, è consigliabile prelevare ulteriori campioni di siero che possono essere utilizzati successivamente per ulteriori esami di laboratorio, se necessario, in base ai riscontri iniziali. Ad esempio, questi possono includere test per la funzione pancreatica e/o intestinale (fPLI, fTLI, cobalamina sierica), per le malattie infettive (ad es. titolazione del toxoplasma e del coronavirus felino [FCoV]), e test della funzione epatica (acidi biliari al basale). La diagnosi di pancreatite felina cronica può essere una grossa sfida, poiché i segni clinici sono generalmente aspecifici, e il valore di fPLI può essere normale o elevato borderline. A seconda di altri riscontri clinici, il Medico Veterinario può anche considerare ulteriori indagini di laboratorio (ad es. prelievo di sangue con citrato per controllare i tempi della coagulazione in caso di malattia epatobiliare, o il calcio ionizzato in caso di neoplasia sospetta).
Tabella 2. Diagnosi differenziali per il vomito cronico nei gatti.
EHBDO = ostruzione del dotto biliare extraepatico; FCoV = coronavirus felino; FIP = peritonite infettiva felina; GI = gastrointestinale; FGESF = fibroplasia sclerosante eosinofilica gastrointestinale felina; LGAL = linfoma alimentare di basso grado; MCT = mastocitoma.
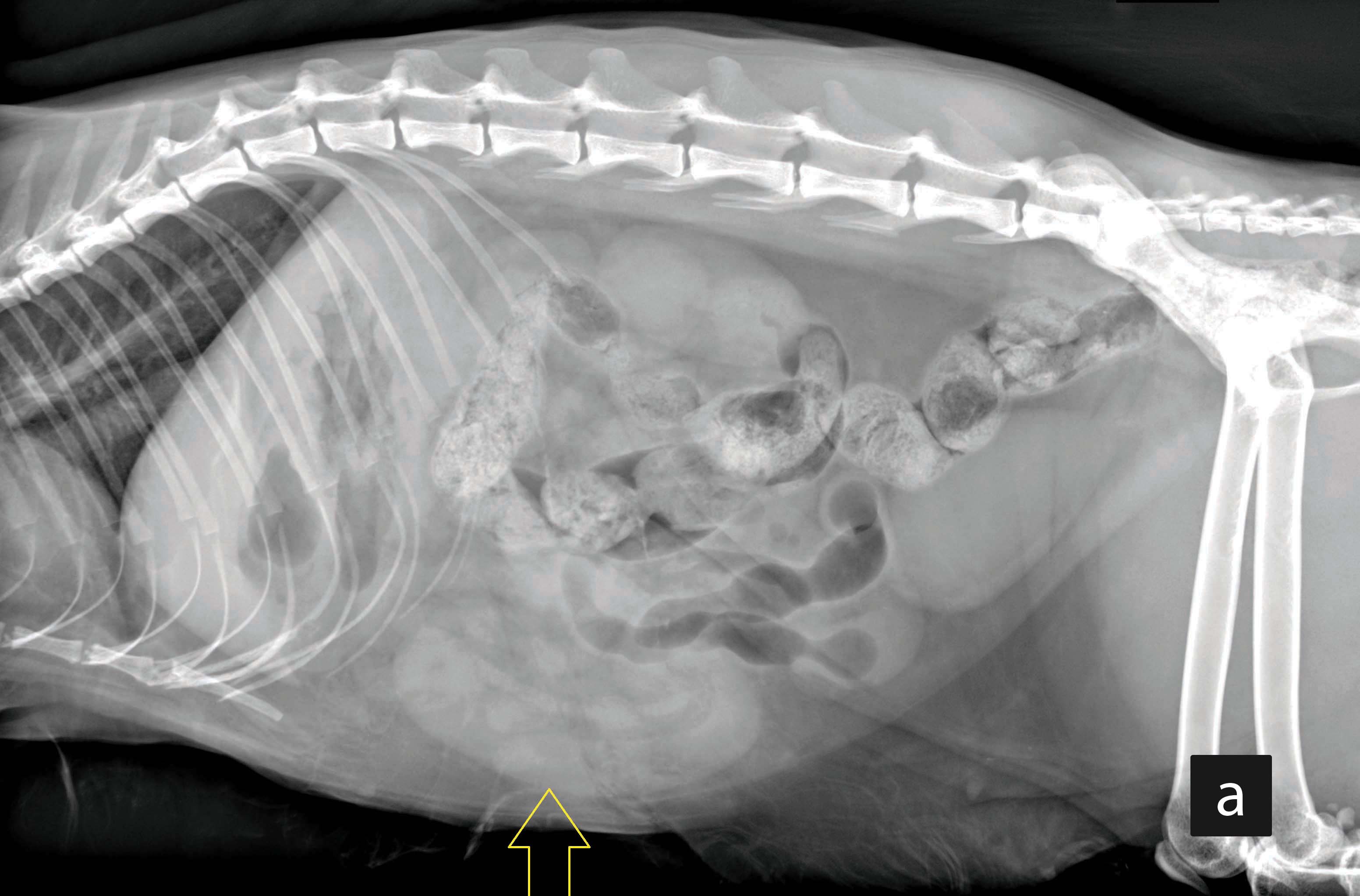
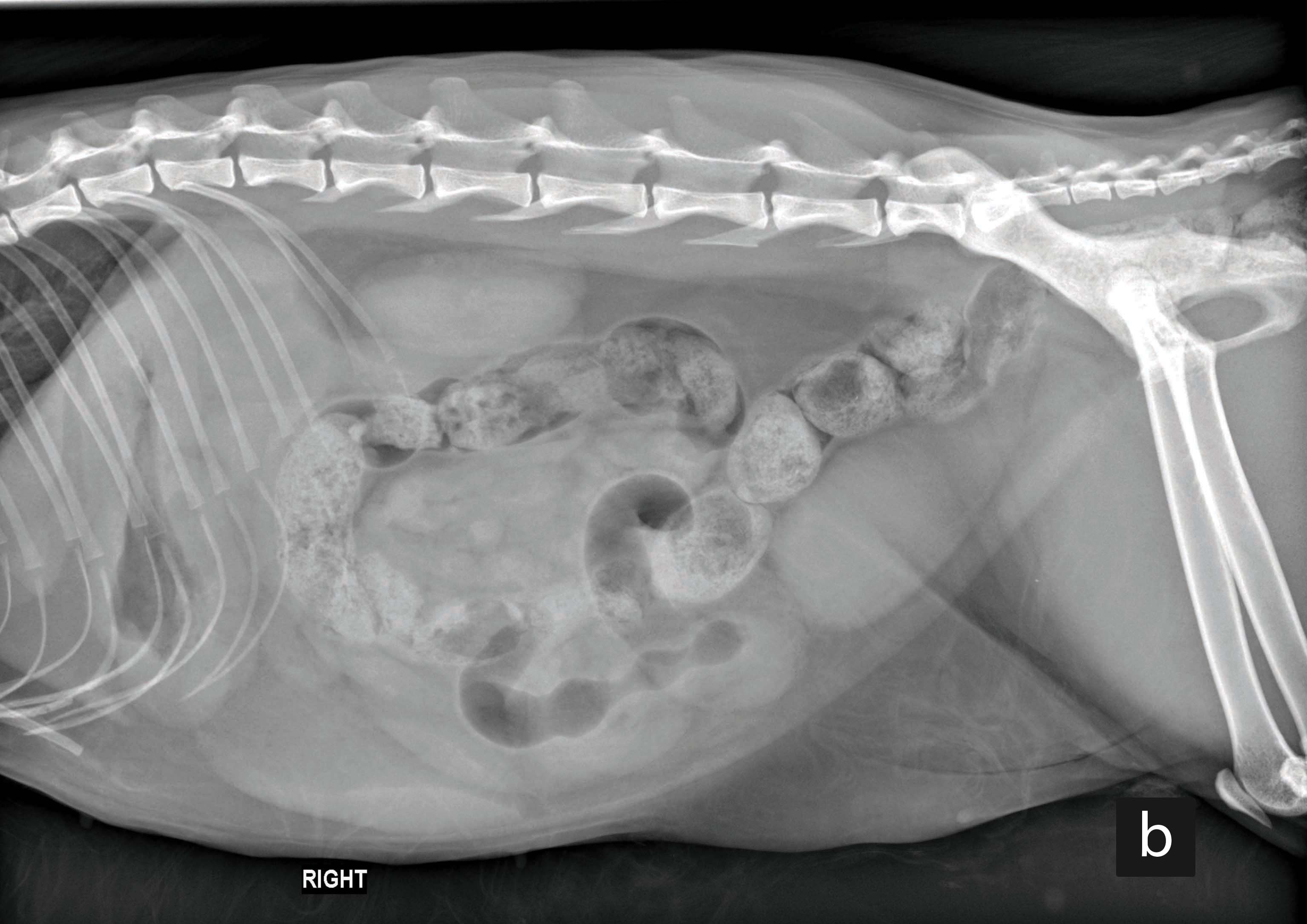
L’ecografia è la modalità di diagnostica per immagini preferita, in particolare in mani esperte, poiché fornisce dettagli utili sulle dimensioni e la struttura degli organi intra-addominali. Inizialmente si possono considerare radiografie addominali pilota, ma queste non consentono la diagnosi di pancreatite, colecistite/colangite, la valutazione delle alterazioni nella parete GI compatibili con l’infiammazione/IBD (o la triadite, cioè la combinazione delle tre condizioni) e neppure la diagnosi di una neoplasia GI diffusa. Le masse addominali possono essere identificate nelle radiografie solo se superano certe dimensioni, e la loro origine viene raramente identificata. Solo l’ecografia può fornire una valutazione più fine delle alterazioni presenti nella parete GI (cioè, spessore e struttura, dove la perdita di stratificazione fa sospettare una neoplasia), come pure dei linfonodi addominali (per dimensioni ed ecogenicità). L’aumento dell’ecogenicità di specifici strati intestinali (ad es. lo strato mucosale) può essere un segno di alterazioni neoplastiche o infiammatorie, oppure (raramente) di una linfangectasia. Nell’IBD si osserva spesso un ispessimento dello strato muscolare, ma questo può essere riscontrato anche nei gatti sani. Gli operatori esperti possono valutare in modo affidabile il pancreas con l’ecografia, ma la sensibilità per la pancreatite cronica è scarsa e l’organo può apparire del tutto normale 4. È anche possibile caratterizzare l’origine e l’architettura interna di qualsiasi massa, ma occorre ricordare che in alcuni gatti con condizioni GI primarie diffuse come ad esempio FRE, IBD o persino LGAL, i riscontri della diagnostica per immagini possono essere del tutto normali, per cui un’ecografia “normale” non esclude la malattia GI primaria.
Il prelievo minimamente invasivo delle strutture anomale (ad es. FNA), spesso in combinazione con una scansione ecografica, è un passo da considerare e quindi da discutere idealmente in anticipo con i proprietari. L’indicazione principale per l’FNA è la distinzione tra le condizioni infiammatorie e quelle neoplastiche e, sebbene non consenta sempre la diagnosi, è facile da eseguire, non richiede attrezzature specialistiche, può essere eseguito sotto sedazione, e comporta una morbilità estremamente bassa. Come per i casi di malattia epatobiliare acuta, si dovrebbe considerare anche la colecistocentesi nelle condizioni epatobiliari croniche sospette dove le alterazioni all’ecografia potrebbero essere più subdole. Se i riscontri citologici non sono diagnostici, possono essere ripetuti (salvo per i campioni di bile); in alternativa, si può eseguire una biopsia dell’organo interessato; ad es. una biopsia Tru-cut per il fegato, oppure biopsie laparoscopiche, biopsie chirurgiche, o biopsie mucosali perendoscopiche con pinza da presa del tratto GI.
Soprattutto in presenza di una singola massa addominale (+/- ingrossamento dei linfonodi), l’ecografia e la biopsia possono aiutare a differenziare la neoplasia da altre possibili diagnosi; queste includono granulomi di origine fungina o associati alla peritonite infettiva felina (FIP), malattia micobatterica, oppure (se localizzata nell’intestino) fibroplasia sclerosante eosinofilica gastrointestinale felina (FGESF)8. Gli FNA sono anche utili nella caratterizzazione di una neoplasia interna o esterna al tratto GI, sebbene alcuni tumori (linfoma, adenocarcinoma, mastocitomi) abbiano un’esfoliazione migliore di altri (tumori stromali gastrointestinali [GIST], leiomioma o leiomiosarcoma). Per alcuni dei tumori più comuni, gli FNA possono anche essere uno strumento per la stadiazione completa (valutazione delle metastasi a livello di fegato, milza, linfonodi o altri organi).
Infine, la tomografia computerizzata (TC) è raramente necessaria per contribuire alla diagnosi della malattia addominale primaria che causa il vomito (cronico). Può tuttavia essere utile per le torsioni mesenteriche (estremamente rare nel gatto), per le anomalie vascolari (shunt portosistemici), o per valutare le masse addominali voluminose prima della rimozione chirurgica (per risolvere l’invasione delle strutture circostanti, vasi e formazione di trombi compresi, ecc.).
Biopsia GI
Le due diagnosi differenziali principali per i gatti con vomito cronico, +/- diarrea, +/- perdita di peso, ma senza riscontri specifici all’indagine diagnostica, sono IBD e LGAL 1,9, che possono purtroppo avere aspetti identici. Quindi, le biopsie sono spesso l’unico modo per distinguere queste condizioni con qualsiasi livello di sicurezza; queste possono essere ottenute durante l’endoscopia come biopsie mucosali perendoscopiche con pinza da presa, o come biopsie chirurgiche a tutto spessore. Entrambi i metodi presentano vantaggi e svantaggi (Tabella 3), ma l’accuratezza diagnostica può anche dipendere dalla tecnica di prelievo. Ad esempio, è stato suggerito che le biopsie a tutto spessore del duodeno siano più accurate rispetto alle biopsie endoscopiche per differenziare l’IBD dal LGAL 10.
Tabella 3. Vantaggi e svantaggi delle biopsie gastrointestinali endoscopiche e chirurgiche.
Quando si eseguono biopsie mucosali perendoscopiche con pinza da presa, le linee guida attuali raccomandano un minimo di sei prelievi da ogni sezione del tratto GI felino 11, asebbene la maggior parte dei medici veterinari esegua almeno 8-15 biopsie da ogni segmento poiché si prevede che alcune siano di qualità non ottimale. Anche la presentazione e il trattamento dei campioni sono importanti 12, dato che possono essere soggetti ai metodi di un particolare laboratorio/patologo. Uno studio recente ha dimostrato che i campioni GI montati e orientati erano superiori alle biopsie fluttuanti liberamente in formalina 12.
Le decisioni sul metodo bioptico vanno quindi prese per ogni caso, a seconda dell’indice di sospetto per una specifica condizione o combinazione di malattie. Ad esempio, se si sospetta una malattia epatobiliare e/o pancreatica insieme a un’enteropatia cronica, potrebbe essere vantaggioso, sia dal punto di vista medico che pratico, prelevare chirurgicamente le biopsie da tutti e tre gli organi, invece di eseguire solo biopsie intestinali endoscopiche. Alla fine però, svolgono un ruolo anche il costo, l’invasività, i rischi potenziali, e le preferenze del proprietario.
Mentre l’istopatologia rimane lo standard di riferimento per differenziare IBD da LGAL, questa presenta comunque dei limiti, in particolare per quanto riguarda sensibilità e specificità 1,9. Ciò è probabilmente dovuto al fatto che, a differenza della maggior parte dei cani con linfoma, LGAL è un proseguimento dell’IBD cronica nei gatti; quindi, c’è una variazione graduale dall’infiammazione alla neoplasia che complica talvolta la diagnosi. Inoltre, nonostante la disponibilità di modelli istopatologici 11, sembra essere difficile differenziare sia IBD sia LGAL dal tessuto sano. In un recente studio in cieco, 12/20 biopsie duodenali di gatti apparentemente sani sono state classificate come LGAL, ma solo 3 gatti hanno sviluppato segni GI dopo un tempo di follow-up mediano di 709 giorni 13. Se le osservazioni cliniche e la diagnosi istopatologica non sembrano corrispondere, gli autori raccomandano caldamente di cercare un dialogo con il patologo coinvolto per discutere cosa fare di più per agevolare la diagnosi. Ciò può includere test avanzati di immunoistochimica o clonalità, ma anche questi hanno dei limiti 9,14; ad esempio, uno studio ha rilevato che il 40% dei gatti con IBD mostra monoclonalità alle biopsie GI 14.
Stabilire una diagnosi di IBD o LGAL rimane quindi una sfida, poiché i segni clinici, i risultati di laboratorio, i riscontri della diagnostica per immagini, l’istologia, l’immunoistochimica e le caratteristiche di clonalità possono sovrapporsi tra queste condizioni 1,9,14. Esistono altri tipi di linfoma alimentare, inclusi linfomi granulari o epiteliotropici voluminosi di grado medio/alto, che si presentano più spesso come lesioni focali della massa intestinale e sono caratterizzati da un immunofenotipo a linfociti B o T 15,16. Questi possono essere solitamente diagnosticati con test meno invasivi, come ad esempio la valutazione della citologia o la citometria di flusso eseguita tramite FNA 15,16.