Las dietas veterinarias comercialmente disponibles indicadas para periodos de convalecencia son densas en calorías y ricas en proteínas, por lo que suelen cubrir las necesidades nutricionales del gato en cuanto a AA y ácidos grasos esenciales. No suele estar indicada la restricción proteica a menos que exista una EH grave. Una vez calculada la ingesta calórica diaria (necesidades energéticas de reposo: 30 x (peso corporal) +70 o (peso corporal)0.75 x70), la ración diaria se divide en 4-6 tomas. El volumen de cada toma, incluyendo el agua que se utiliza para limpiar la sonda de alimentación, no debe superar los 10-15 ml/kg/toma. Se recomienda aumentar gradualmente el volumen de alimento administrado y la ingesta calórica total, normalmente, en el transcurso de 3 días. El objetivo de esta medida es garantizar la adaptación gradual del tracto gastrointestinal al alimento, vigilar el posible desarrollo de íleo gástrico, que podría impedir la posterior alimentación, y reducir el riesgo del síndrome de realimentación (ver el apartado de “complicaciones”).
En gatos con LH se produce un agotamiento de vitaminas tanto liposolubles (p. ej., vitamina D, vitamina K) como hidrosolubles (p. ej., tiamina, cobalamina) 2. Las deficiencias vitamínicas conllevan numerosas complicaciones, como coagulopatías, atrofia de las vellosidades, hiperamonemia, anemia y déficits neurológicos, por lo que la suplementación con vitaminas es parte del tratamiento (Tabla 2).
Fluidoterapia y tratamiento de las náuseas
A la hora de calcular las necesidades de fluidos hay que tener en cuenta el estado de hidratación, las necesidades de mantenimiento y las pérdidas de líquidos sensibles (p. ej., vómitos/diarrea) e insensibles. Sin embargo, también se debe considerar la existencia de una posible enfermedad cardiaca concomitante, así como la cantidad de agua administrada a través de la sonda de alimentación enteral. A menudo está indicada la administración de suplementos de potasio, ya sea en forma de cloruro potásico (KCl) o de fosfato potásico (KPO4) en caso de hipofosfatemia (Tabla 2). Si no se dispone del valor de la concentración sérica de magnesio, un enfoque conservador sería la suplementación con sulfato de magnesio a razón de 0,5 mEq/kg cada 24h durante 2 días.
En todos los casos está indicado el tratamiento de las náuseas y los vómitos con metoclopramida, maropitant u ondansetrón pudiendo combinarlos de varias maneras. Adicionalmente, también se utiliza con frecuencia, y especialmente en gatos con anorexia tras el alta hospitalaria, la mirtazapina, ya que actúa frente a las náuseas y estimula el apetito. La metoclopramida ofrece la ventaja adicional de favorecer la motilidad gastrointestinal. Si a pesar del tratamiento con metoclopramida y de la resolución de la hipopotasemia, se desarrolla un íleo, se debe considerar el tratamiento con cisaprida (0,5 mg/kg cada 8h PO).
Tratamiento citoprotector
La lesión oxidativa y la disminución de la concentración de glutatión son complicaciones conocidas de la LHF, por lo que a menudo se instaura un tratamiento antioxidante, que puede incluir la administración de SAMe y silimarina. La SAMe es una molécula ubicua implicada en numerosas rutas bioquímicas 23,24, mientras que la silimarina (que contiene varios compuestos, siendo la silibinina el más abundante y activo) tiene propiedades antiinflamatorias y coleréticas, así como una actividad antioxidante 23. Actualmente hay varios suplementos veterinarios que combinan silimarina y SAMe, pero si la suplementación oral o enteral no es factible, se puede utilizar n-acetilcisteína por vía intravenosa para restablecer la concentración de cisteína en el hígado y, por tanto, los consecuentes niveles de glutatión. Sin embargo, no ofrece los beneficios adicionales de la silimarina y la SAMe, y puede provocar vómitos si se administra rápidamente 23. Por último, se podrían utilizar suplementos de vitamina E, que neutraliza los radicales libres y protege frente la oxidación de los fosfolípidos de la membrana celular, pero, aunque los efectos secundarios son mínimos, no se han descrito beneficios clínicos 23 (Tabla 2).
Otros tratamientos
El ácido ursodesoxicólico, un ácido biliar hidrófilo, podría ser beneficioso en la LHF debido a sus propiedades coleréticas, antiapoptóticas y antiinflamatorias y a la rara frecuencia con la que se producen efectos secundarios 23 (Tabla 2). La L-carnitina transporta los ácidos grasos de cadena larga a las mitocondrias, facilitando su uso para la producción de energía. En los gatos obesos con una ingesta de alimentos restringida, la L-carnitina disminuye la acumulación hepática de triglicéridos y clínicamente se ha observado un posible efecto beneficioso en la LHF 10. Aunque los niveles de carnitina están aumentados en gatos con LH 25, aún podría existir una deficiencia relativa, por lo que está recomendada su suplementación (Tabla 2). La deficiencia de taurina se ha asociado a diversas patologías cardiacas, nerviosas, reproductivas y del desarrollo, y contribuye a la acumulación de grasa hepática. Los alimentos comerciales contienen la cantidad adecuada de este aminoácido, pero en algunas situaciones se aconseja la suplementación enteral, especialmente cuando se utiliza ácido ursodesoxicólico, que aumenta la pérdida biliar de taurina 1. Por último, se podría considerar la administración de lactulosa en presencia de signos graves de EH e hiperamonemia, o en gatos con estreñimiento, mientras que el pantoprazol/omeprazol se utilizan cuando se sospecha úlcera gástrica o esofagitis por reflujo.
Complicaciones
Se pueden desarrollar numerosas complicaciones secundarias a la HFL y al tratamiento de la misma. El síndrome de realimentación, que es una serie de alteraciones metabólicas que se desarrollan tras reinstaurar la alimentación después de un periodo de malnutrición prolongado, es una complicación que se menciona frecuentemente, pero está poco documentada en el gato. Se ha asociado a la hipofosfatemia grave y, ocasionalmente, a la hipopotasemia, hipomagnesemia y deficiencia de tiamina. El aumento gradual de la ingesta calórica con una restricción de carbohidratos, la suplementación preventiva de electrolitos y el seguimiento estrecho del paciente contribuyen a evitar las consecuencias de este síndrome 1,14,15.
La atrofia difusa de las vellosidades es otra complicación de la anorexia prolongada y provoca malabsorción y diarrea tras la reinstauración de la alimentación enteral. La introducción gradual de la alimentación enteral y el uso de dietas altamente digestibles pueden mejorar la diarrea. Entre los trastornos concomitantes que frecuentemente se observan en los gatos con LH se incluyen la pancreatitis, la lesión renal, las cardiomiopatías, las complicaciones hemorrágicas/trombóticas y la resistencia a la insulina. Además, se pueden producir derrames en cavidades como consecuencia de la hipoalbuminemia, las enfermedades cardiacas o la pancreatitis, y su presencia constituye un factor de pronóstico negativo 9.
Por último, la inmunosupresión asociada a la malnutrición puede predisponer al desarrollo de infecciones bacterianas secundarias, por lo que en caso de infección (p. ej., colecistitis), está indicada la antibioterapia. En determinadas situaciones también se puede considerar el tratamiento antibiótico si se observa una neutropenia/neutrofilia grave y/o hipoglucemia, aunque no haya evidencias de infección en la citología o el cultivo bacteriano.
Conclusión
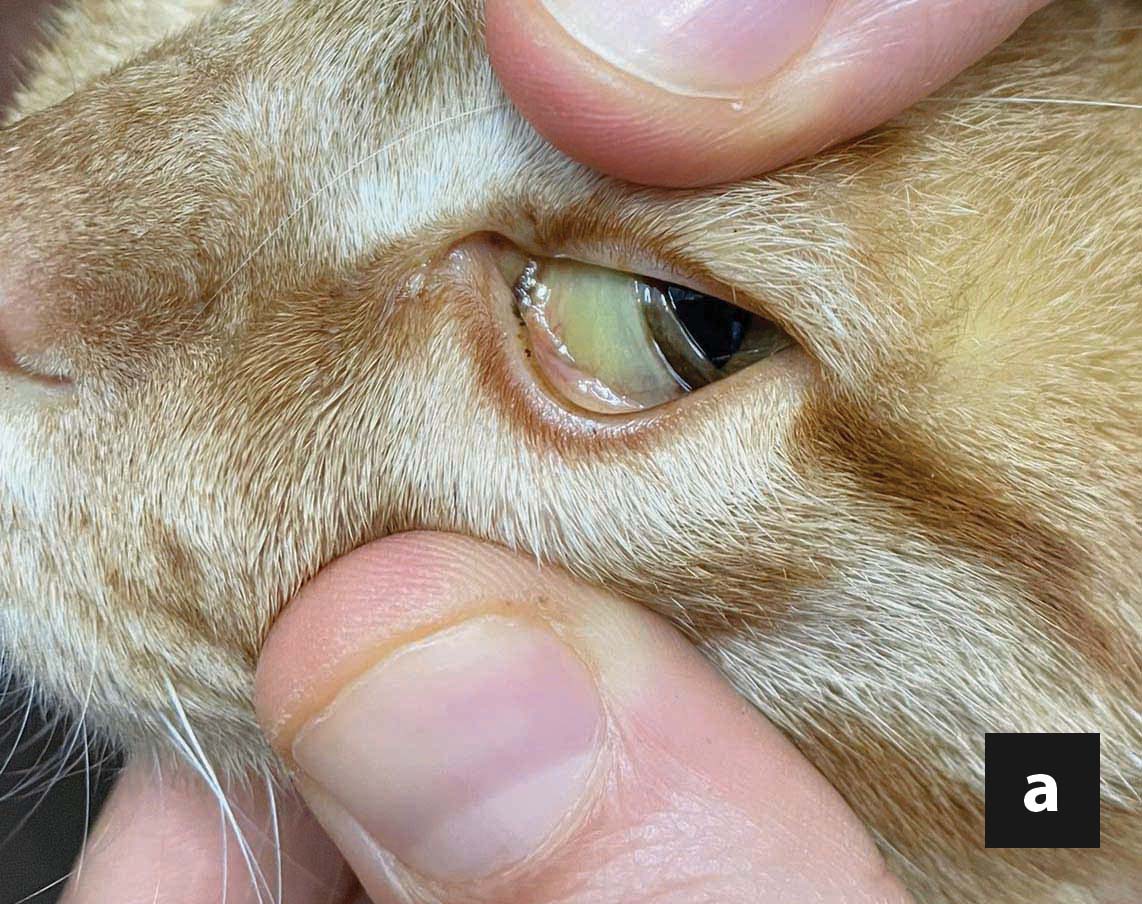
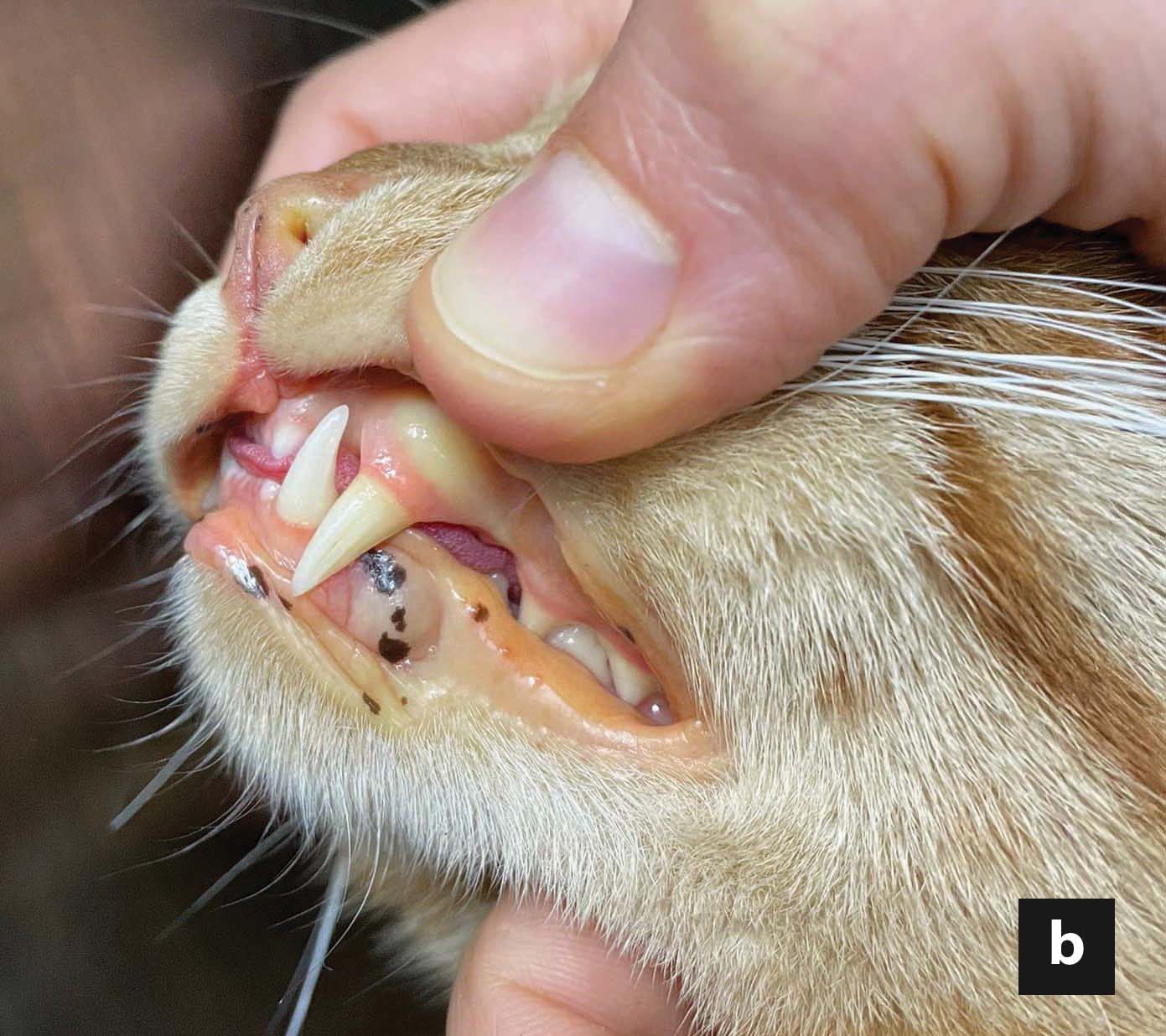
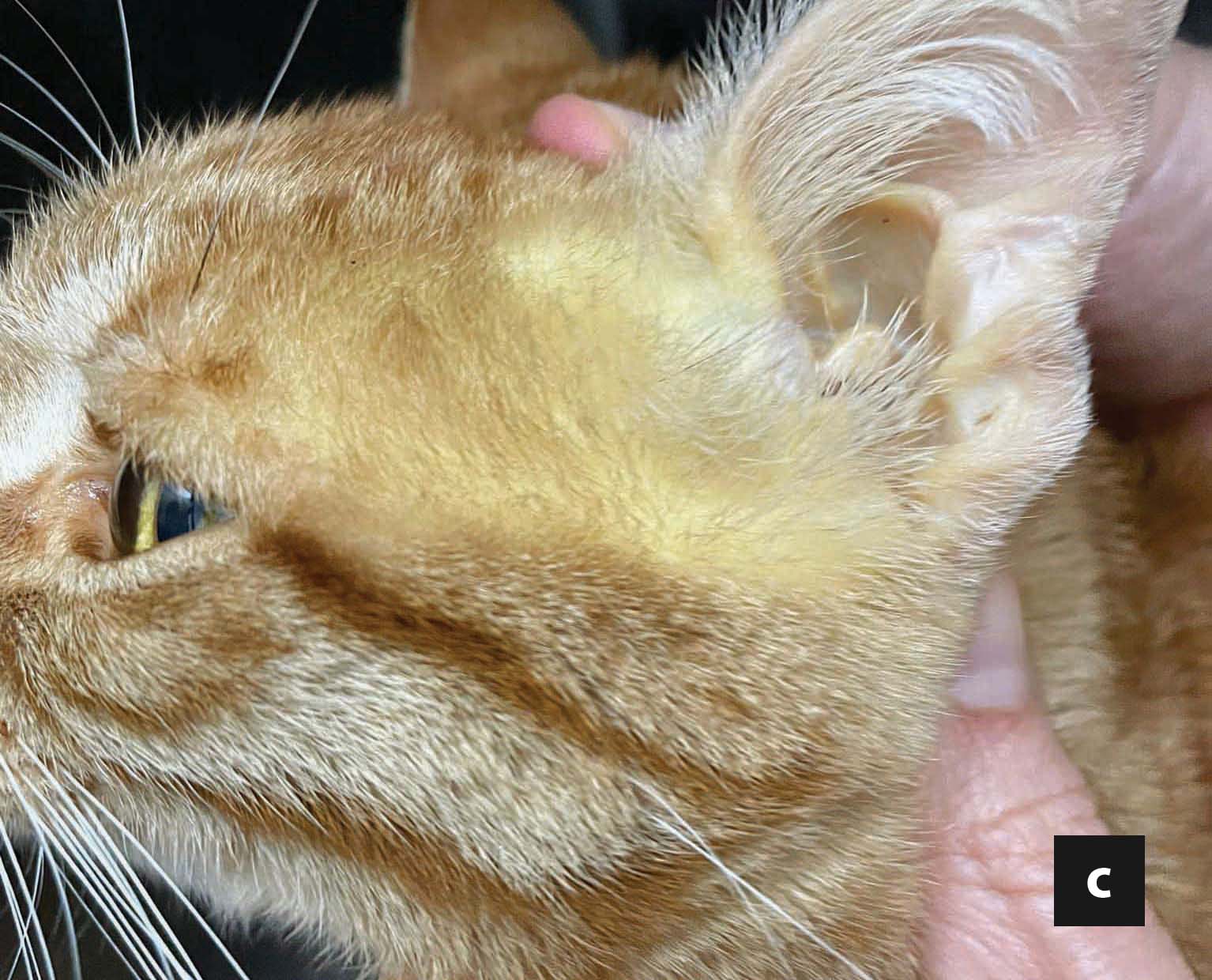
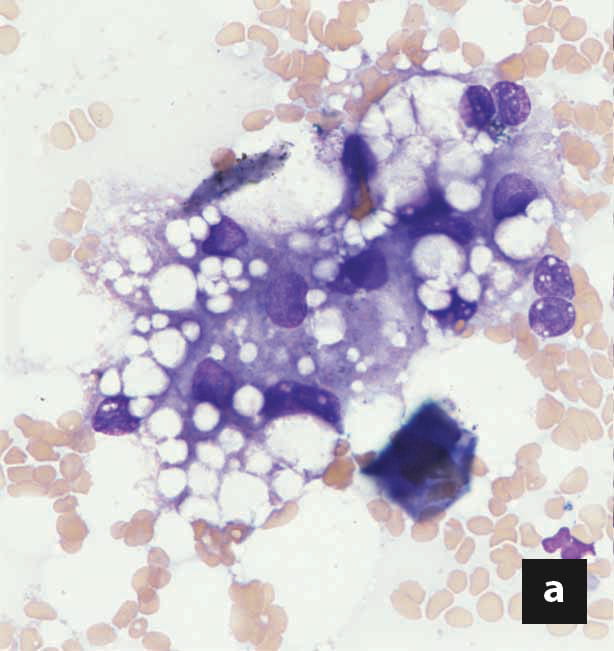
La lipidosis hepática felina es la enfermedad hepática más frecuente en el gato y el pronóstico puede variar mucho dependiendo de las diferentes enfermedades subyacentes y de las comorbilidades. La tasa de supervivencia, en términos generales, es de entre el 50 y el 85%, pero la pancreatitis aguda, el ptialismo, el derrame en cavidades, la hipoalbuminemia y la edad avanzada en el momento de la presentación inicial son algunos de los factores pronósticos negativos que se han descrito. No obstante, a pesar de que la morbilidad es significativa, requiriendo un tratamiento intensivo con un coste económico considerable, el tratamiento suele tener éxito y las recidivas parecen ser muy poco frecuentes.