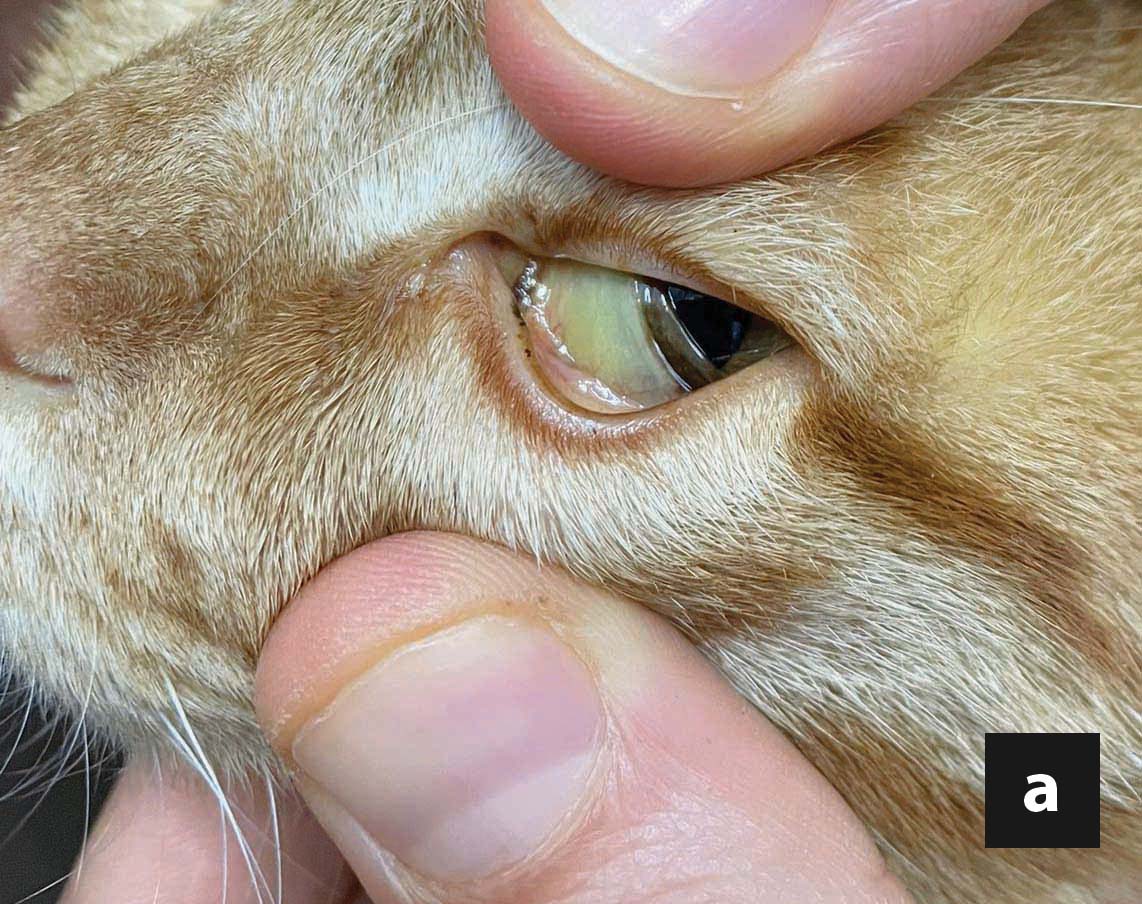
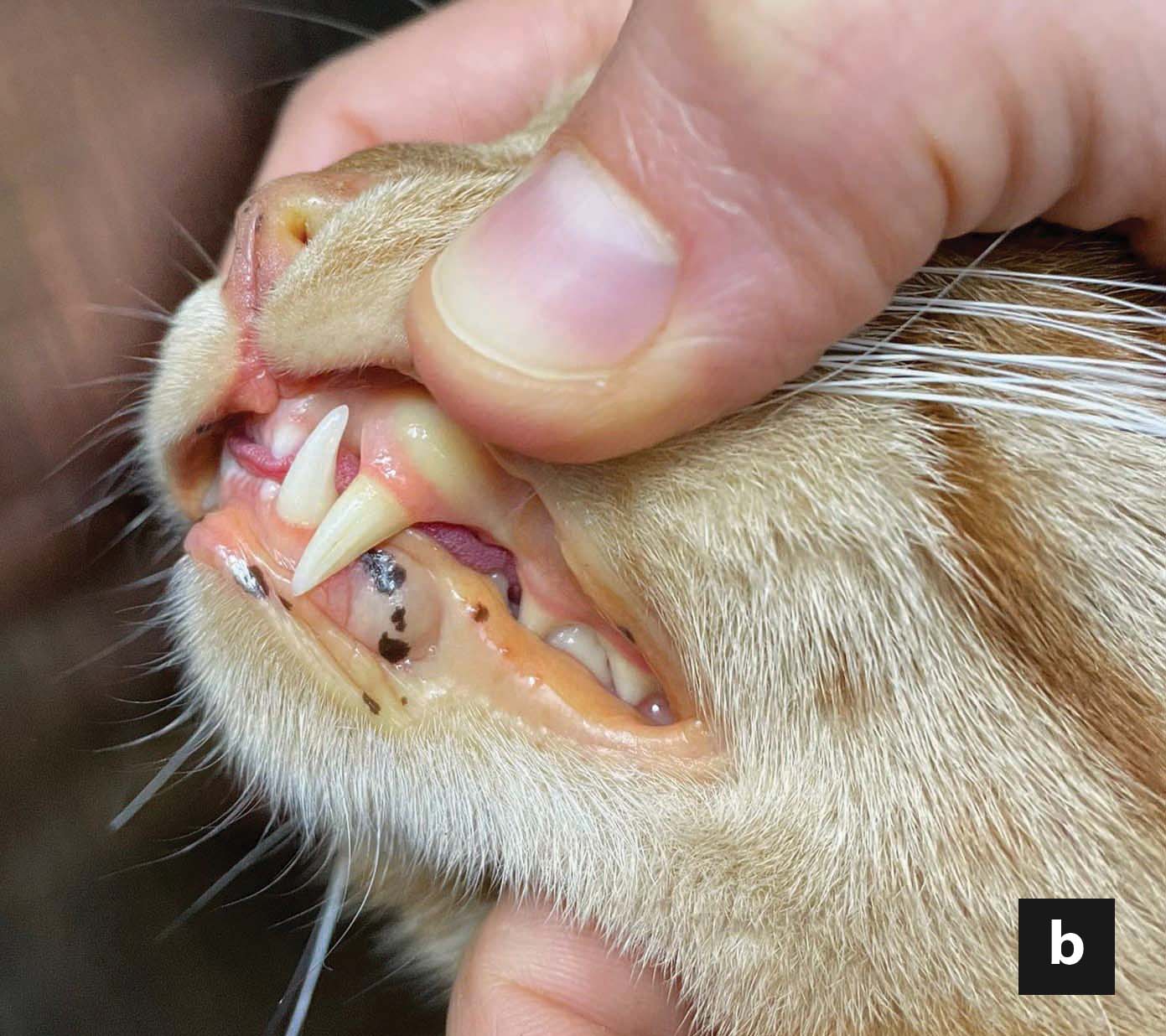
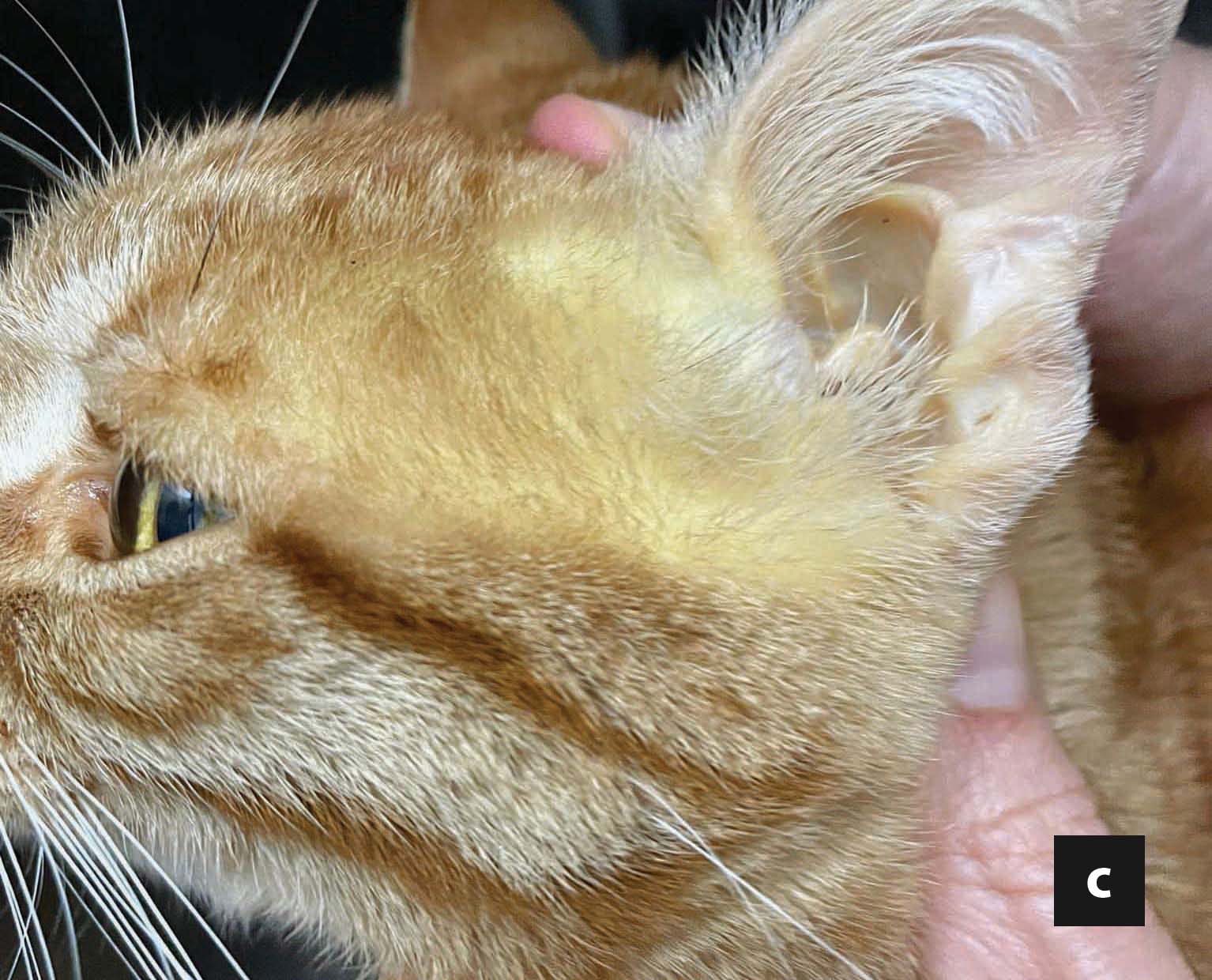
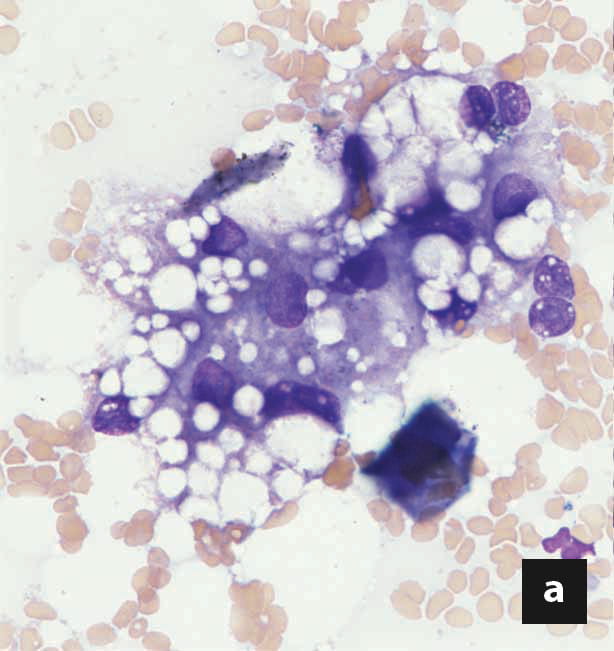
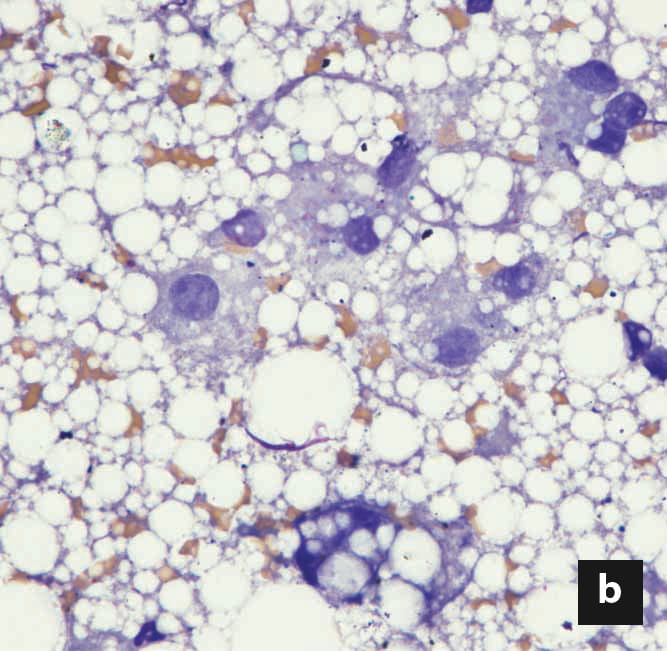
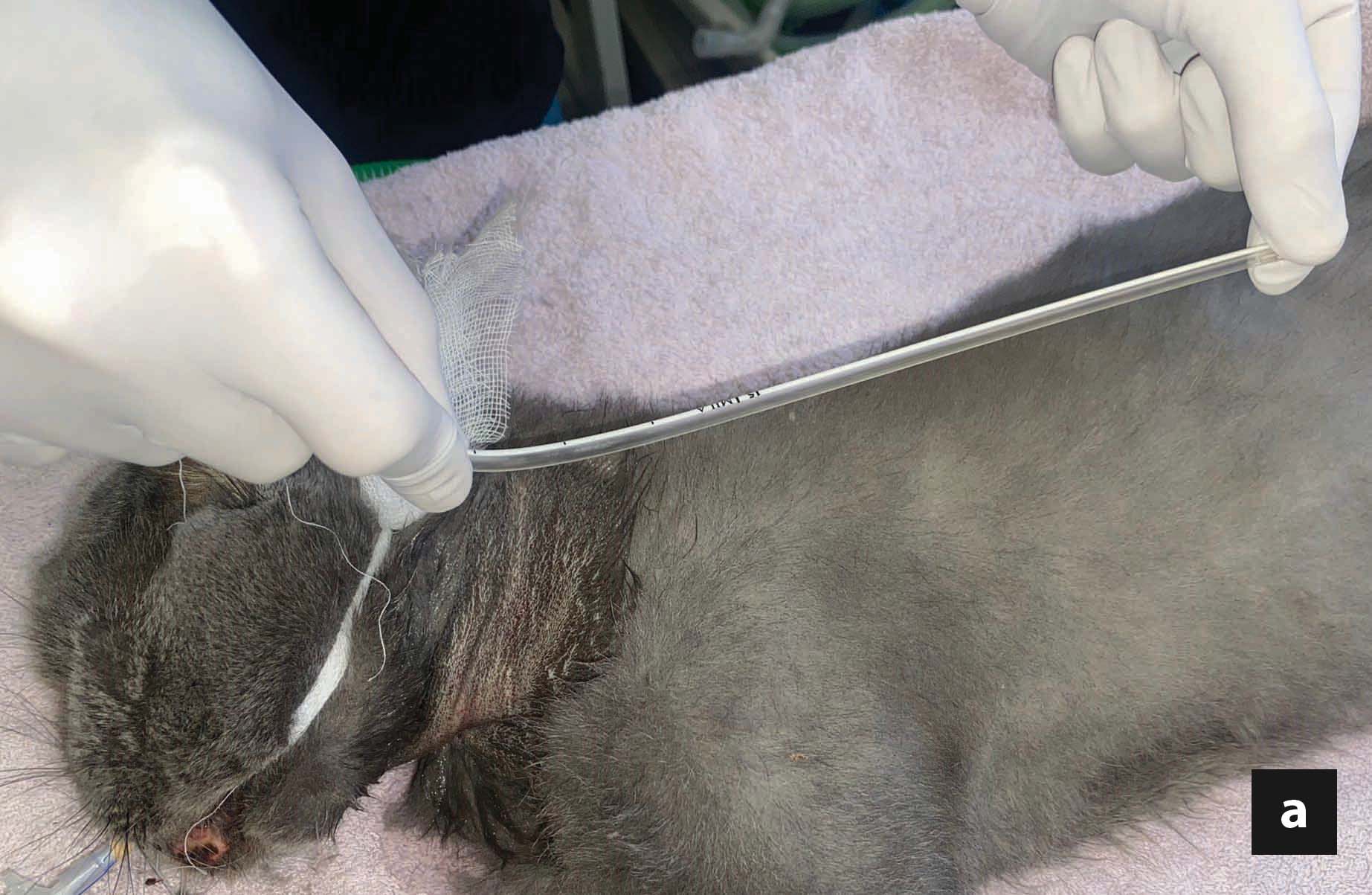
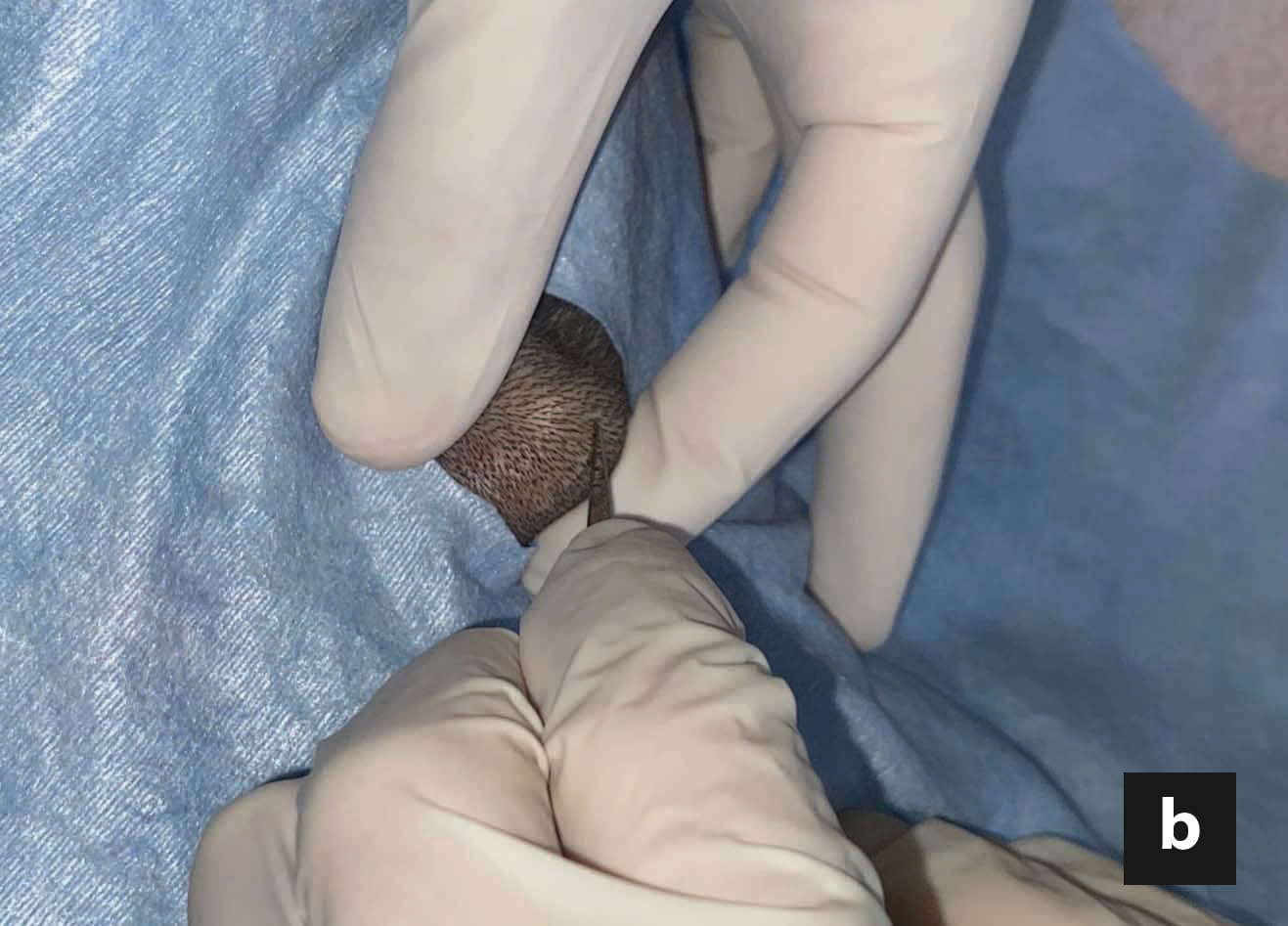
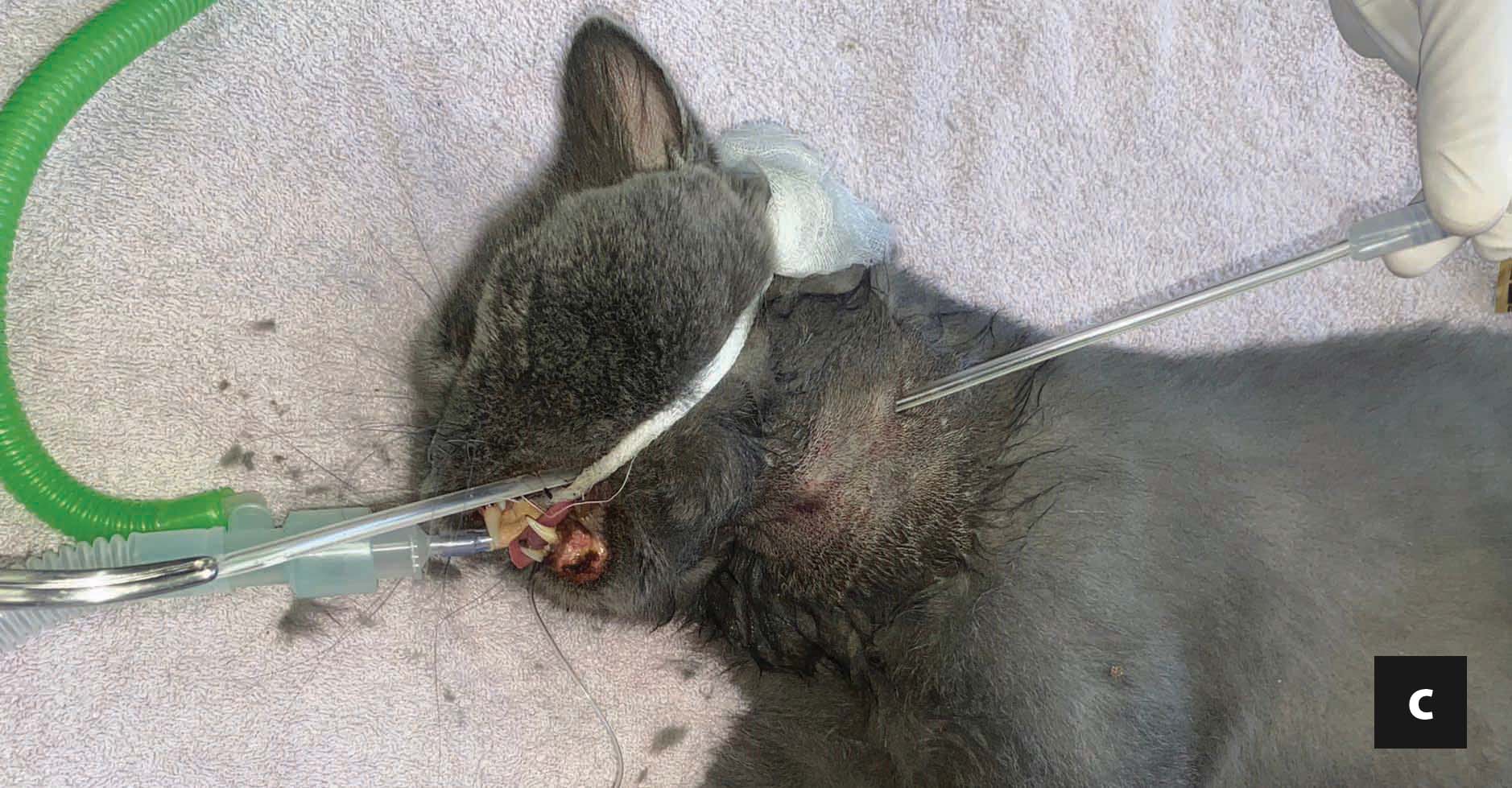
Kommerziell erhältliche, kaloriendichte und proteinreiche Diätnahrungen zur Rekonvaleszenz reichen oft aus, um den Bedarf der Katze an essenziellen Aminosäuren und Fetten zu decken. Eine Proteinrestriktion ist dagegen nur selten angezeigt, es sei denn, es besteht begleitend eine hochgradige hepatische Enzephalopathie. Die berechnete tägliche Kalorienaufnahme (Ruheenergiebedarf: 30 x (Körpergewicht) +70 oder (Körpergewicht)0.75 x70), wird auf 4-6 Mahlzeiten pro Tag aufgeteilt. Das Gesamtvolumen jeder Mahlzeit, einschließlich des am Ende der Eingabe zum Spülen der Ernährungssonde verwendeten Wassers, darf 10-15 ml/kg/Mahlzeit nicht überschreiten. Es wird empfohlen, die Nahrungsmenge und die Gesamtkalorienzufuhr schrittweise zu erhöhen, in der Regel über einen Zeitraum von drei Tagen, um so eine allmähliche Anpassung des Gastrointestinaltraktes an die Nahrung zu gewährleisten, aber auch um die Entwicklung eines Magenileus zu überwachen, der eine weitere Fütterung ausschließen könnte, und schließlich, um das Risiko der Entstehung eines Refeeding-Syndroms zu reduzieren (siehe Abschnitt „Komplikationen“ unten).
Bei Katzen mit hepatischer Lipidose sind sowohl fettlösliche Vitamine (z. B. Vitamin D, Vitamin K) als auch wasserlösliche Vitamine (z. B. Thiamin, Cobalamin) depletiert 2. Ein Vitaminmangel ist mit einer Vielzahl von Komplikationen verbunden, darunter Koagulopathien, Zottenatrophie, Hyperammonämie, Anämie und neurologische Defizite. Eine Vitaminsupplementierung gilt daher als integraler Bestandteil der Behandlung von Katzen mit hepatischer Lipidose (Tabelle 2).
Flüssigkeitstherapie und Behandlung gegen Übelkeit
Bei der Berechnung des täglichen Flüssigkeitsbedarfs werden der Hydratationsstatus der Katze, ihr Erhaltungsbedarf sowie die merklichen (z. B. über Erbrechen/Diarrhoe) und unmerklichen Flüssigkeitsverluste berücksichtigt. Berücksichtigt werden müssen darüber hinaus aber auch die Möglichkeit einer begleitend bestehenden Herzerkrankung und die Menge des über die Ernährungssonde verabreichten Wassers. Im Falle einer begleitenden Hypophosphatämie ist häufig eine Kaliumsupplementierung angezeigt, entweder in Form von Kaliumchlorid (KCl) oder Kaliumphosphat (KPO4) (Tabelle 2). Wenn eine Messung der Magnesiumkonzentration im Blut nicht möglich ist, könnte ein konservativer Ansatz darin bestehen, die Flüssigkeit mit Magnesiumsulfat in einer Dosierung von 0,5 mEq/kg alle 24 Stunden über 2 Tage zu supplementieren.
Eine Therapie gegen Übelkeit und Erbrechen ist bei allen betroffenen Katzen angezeigt. Vorwiegend eingesetzt werden Metoclopramid, Maropitant und Ondansetron in verschiedenen Kombinationen. Mirtazapin wird häufig zusätzlich verabreicht aufgrund seiner Wirkung gegen Übelkeit und seiner appetitanregenden Eigenschaften, insbesondere bei anorektischen Katzen nach der Entlassung aus der stationären Behandlung. Metoclopramid hat den zusätzlichen Vorteil, dass es die gastrointestinale Motilität der Katze fördert. Wenn sich trotz Metoclopramid-Behandlung und Resolution der Hypokaliämie ein Ileus entwickelt, sollte eine Behandlung mit Cisaprid (0,5 mg/kg alle 8 Stunden PO) in Betracht gezogen werden.
Zytoprotektive Therapie
Oxidative Schäden und eine verringerte Glutathionkonzentration sind bekannte Komplikationen der FHL. Betroffene Katzen erhalten in der Regel eine antioxidative Therapie mit SAMe oder Silymarin. SAMe ist ein ubiquitäres Molekül, das an einer Vielzahl von biochemischen Prozessen beteiligt ist 23,24, während Silymarin (entzündungshemmende und choleretische Wirkungen sowie eine antioxidative Aktivität aufweist (Silymarin enthält mehrere Verbindungen, von denen Silibinin der häufigste und wirksamste Bestandteil ist) 23. Inzwischen gibt es mehrere Tierarzneimittel, die eine Kombination aus Silymarin und SAMe enthalten. Wenn eine orale oder enterale Supplementierung nicht möglich ist, kann n-Acetylcystein intravenös verabreicht werden, um die hepatische Cysteinkonzentration und damit den Glutathionspiegel wieder aufzufüllen. Allerdings bietet n-Acetylcystein nicht die zusätzlichen Vorteile von Silymarin und SAMe und kann bei schneller Applikation Erbrechen hervorrufen 23. Schließlich könnte auch Vitamin E supplementiert werden, da es sich um einen Radikalfänger handelt, der gegen die Oxidation von Phospholipiden in der Zellmembran schützt; Vitamin E hat zwar nur minimale Nebenwirkungen, Berichte über tatsächliche klinische Vorteile bei FHL gibt es aber nicht 23 (Tabelle 2).
Verschiedene Arzneimittel
Ursodeoxycholsäure, eine hydrophile Gallensäure, könnte sich aufgrund ihrer choleretischen, anti-apoptotischen und entzündungshemmenden Eigenschaften sowie der seltenen Nebenwirkungen bei Katzen mit hepatischer Lipidose als hilfreich erweisen 23 (Tabelle 2). L-Carnitin transportiert langkettige Fettsäuren in die Mitochondrien hinein und erleichtert auf diese Weise deren Verwertung zur Energiegewinnung. Bei adipösen Katzen unter Nahrungsrestriktion mildert L-Carnitin die hepatische Triglyceridakkumulation, und klinische Beobachtungen deuten auf eine potenziell vorteilhafte Wirkung bei FHL hin 10. Auch wenn die Carnitinwerte bei einer Katze mit FHL erhöht sind 25, kann ein relativer Mangel bestehen, so dass eine Supplementierung zu empfehlen ist (Tabelle 2). Taurinmangel wird bei Katzen mit verschiedenen kardialen, neurologischen, reproduktiven und entwicklungsbedingten Erkrankungen in Verbindung gebracht und trägt zur hepatischen Fettakkumulation bei. Kommerzielle Tiernahrungen liefern ausreichende Mengen dieser Aminosäure, gelegentlich wird jedoch auch eine enterale Taurin-Supplementierung empfohlen, insbesondere unter einer Behandlung mit Ursodeoxycholsäure, da diese den biliären Verlust von Taurin verstärkt 1. Schließlich kann die Gabe von Lactulose in Betracht gezogen werden, wenn hochgradige Symptome einer hepatischen Enzephalopathie und Hyperammonämie oder eine Obstipation vorliegen, und bei Katzen mit Verdacht auf Magenulzera oder Refluxösophagitis kann Pantoprazol/Omeprazol eingesetzt werden.
Komplikationen
Eine Vielzahl von Komplikationen kann als Folge einer FHL und im Anschluss an die Behandlung dieser Erkrankung auftreten. Das Refeeding-Syndrom, eine Konstellation verschiedener Stoffwechselveränderungen, die sich nach Wiederaufnahme der Nahrungszufuhr im Anschluss an eine länger andauernde Mangelernährung entwickeln, ist eine häufig beschriebene, aber letztlich nur schlecht dokumentierte Komplikation bei Katzen. Ein Refeeding-Syndrom geht mit hochgradiger Hypophosphatämie und gelegentlich Hypokaliämie, Hypomagnesiämie und Thiaminmangel einher. Eine schrittweise Erhöhung der Kalorienzufuhr bei restriktiver Kohlenhydratzufuhr, eine präventive Elektrolytsupplementierung und eine enge Überwachung des Patienten unterstützen die Vermeidung der schädlichen Folgen dieses Syndroms 1,14,15.
Eine diffuse Zottenatrophie ist eine weitere Komplikation, die sich bei länger anhaltender Anorexie entwickelt und nach Wiederaufnahme der enteralen Ernährung zu Malabsorption und Diarrhoe führt. Eine schrittweise Wiedereinführung der enteralen Nahrungszufuhr und die Verwendung hochverdaulicher Nahrungen können die Diarrhoe lindern. Verschiedene begleitende Erkrankungen treten bei Katzen mit hepatischer Lipidose häufig auf, darunter Pankreatitis, Nierenschäden, Kardiomyopathien, Blutungen/thrombotische Komplikationen und Insulinresistenz. Zusätzlich können sich sekundär infolge von Hypoalbuminämie, Herzerkrankungen oder einer Pankreatitis auch Ergüsse in Körperhöhlen entwickeln und stellen in diesen Fällen dann negative prognostische Faktoren dar 9.
Schließlich kann eine infolge der Unter- oder Mangelernährung entstehende Immunsuppression eine Katze für sekundäre bakterielle Infektionen prädisponieren. Eine antibiotische Behandlung ist somit insbesondere dann, angezeigt, wenn eine Infektion nachgewiesen ist (z. B. Cholezystitis). Unter bestimmten Umständen kann eine antibakterielle Therapie aber auch dann in Betracht gezogen werden, wenn eine hochgradige Neutropenie/Neutrophilie und/oder eine Hypoglykämie auftreten, auch wenn kein zytologischer oder bakteriologischer Nachweis einer Infektion vorliegt.
Schlussfolgerung
Die feline hepatische Lipidose ist die häufigste Lebererkrankung bei Katzen und kann aufgrund der prognostischen Implikationen unterschiedlicher zugrundeliegender Erkrankungen und Komorbiditäten hochgradig variable Outcomes haben. Die Gesamtüberlebensrate liegt zwischen 50 und 85 %. Zu den beschriebenen negativen prognostischen Markern gehören jedoch akute Pankreatitis, Ptyalismus, Körperhöhlenergüsse, Hypalbuminämie und ein höheres Alter bei Erkrankungsbeginn. Obwohl die Erkrankung mit erheblicher Morbidität einhergeht, eine intensive Behandlung erfordert und beträchtliche finanzielle Aufwendungen mit sich bringt, verläuft die Behandlung häufig erfolgreich, und Rezidive scheinen sich nur selten zu entwickeln.